Диагностика
Диагностикой невралгии тройничного нерва занимается врач невролог. Во время первого визита он тщательно опрашивает пациента, чтобы выяснить:
жалобы: характер боли, ее интенсивность и локализация, условия и частота возникновения приступов, их длительность;
анамнез заболевания: когда впервые появились болевые приступы, как они менялись с течением времени и т.п.;
анамнез жизни: уточняется наличие хронических заболеваний, перенесенных травм и операций, особое внимание уделяется стоматологическим заболеваниям и вмешательствам.
Базовый осмотр включает в себя оценку состояния кожи и мышц, выявление асимметрии и других характерных признаков, проверку качества рефлексов и кожной чувствительности.
Для подтверждения диагноза проводятся:
- МРТ головного и спинного мозга с контрастом или без: позволяет выявить опухоли, последствия травм, сосудистые нарушения; иногда исследование заменяется компьютерной томографией (КТ), но она не столь информативна;
- электронейрография: исследование скорости проведения нервного импульса по волокнам; позволяет выявить сам факт поражения нерва, оценить уровень дефекта и его особенности;
- электронейромиография: исследуется не только скорость прохождения импульса по нервному пучку, но и реакцию мышечных волокон на него; позволяет оценить поражение нерва, а также определить порог чувствительности триггерных зон;
- электроэнцефалография (ЭЭГ): оценка биоэлектрической активности мозга.
Экспертное мнение врача
Мурзина Елена Геннадьевна
Врач-невролог, остеопат, мануальный терапевт
Лабораторная диагностика включает лишь общие исследования, позволяющие исключить другие причины болевых приступов, а также оценить состояние организма в целом (обычно назначается общий анализ крови и мочи, а также стандартный набор биохимических исследований крови). При подозрении на инфекционную природу заболевания проводятся тесты на выявления конкретных возбудителей или антител к ним.
Дополнительно назначаются консультации профильных специалистов: ЛОРа (при наличии признаков патологии носоглотки), нейрохирурга (при признаках опухоли или травмы), стоматолога.
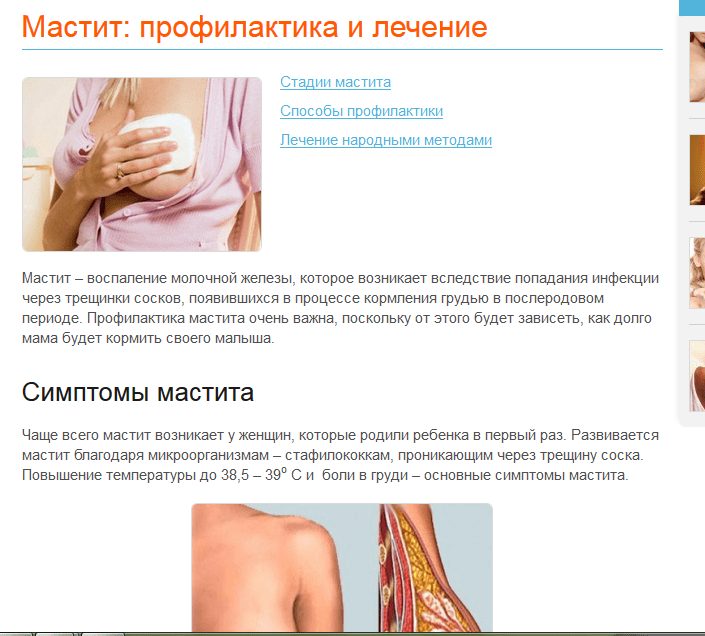
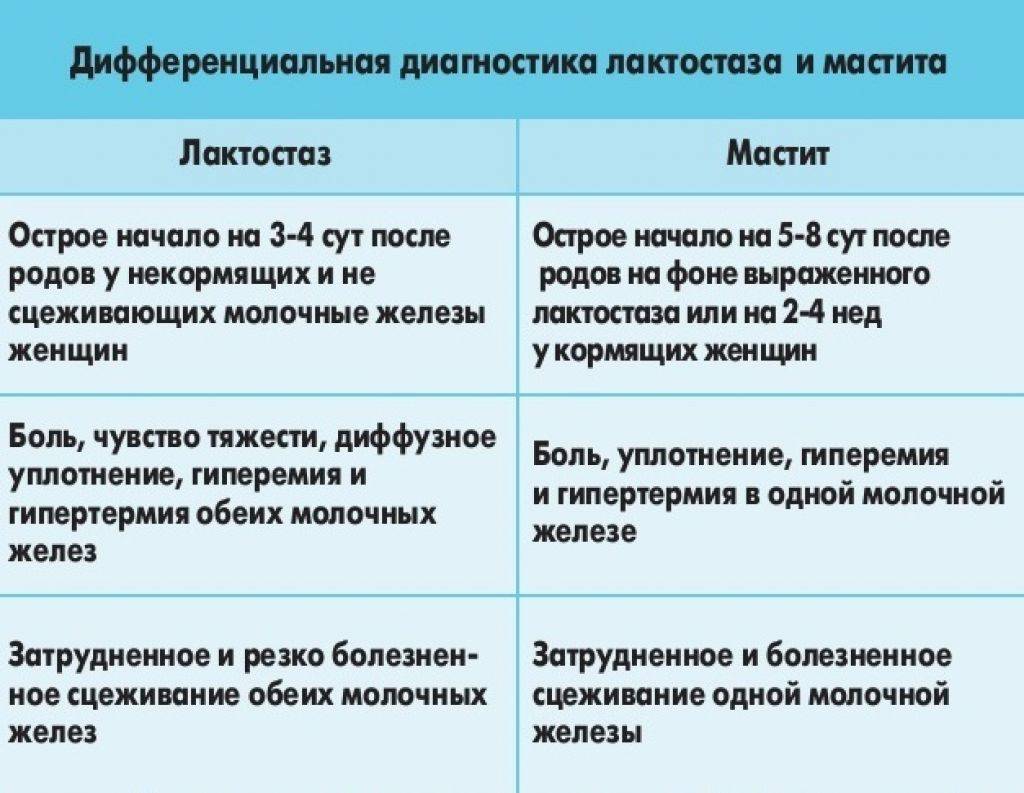
Причины развития лактостаза и мастита
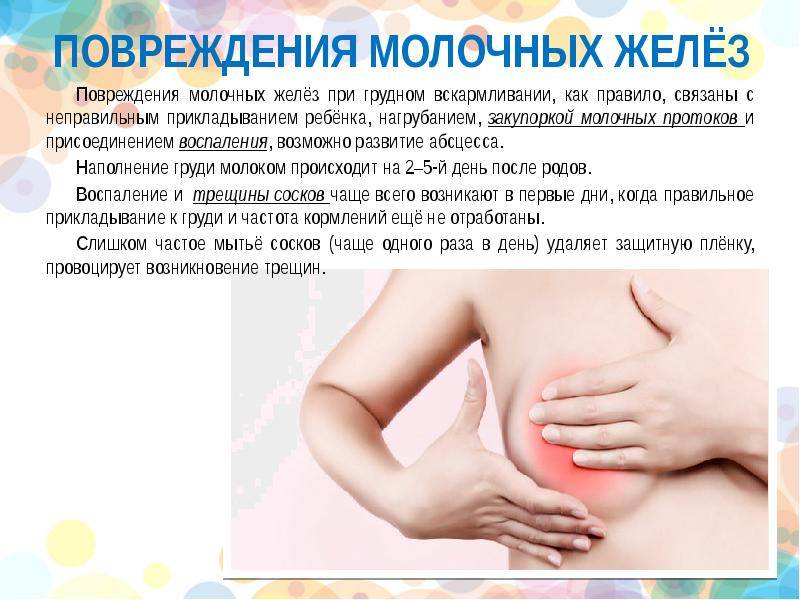
Застудила грудную железу при кормлении, с чем это связано? Как уже выяснилось, возбудителями бактериальной инфекции являются стафилококки. Спровоцировать их развитие могут следующие факторы:
- несоблюдение личной гигиены;
- экстрагенитальные патологии;
- сложные роды;
- трещины на сосках;
- недоразвитость молочных протоков;
- нерегулярное прикладывание ребенка к груди;
- раневые инфекции;
- пониженная иммунореактивность организма;
- неправильный захват соска ребенком во время кормления;
- психоэмоциональное переутомление;
- аномальное развитие груди (сосков);
- неправильное сцеживание молока;
- осложненный период послеродовой реабилитации.
Простудив грудь при ГВ, нужно немедленно обращаться к врачу. Развитие воспаления в протоках чревато поражением соседних тканей, что обусловлено особенностями строения женской груди. Обилие жировой ткани и дольчатость органов практически не препятствует распространению инфекции, что чревато серьезными осложнениями.
Обилие жировой ткани и дольчатость органов практически не препятствует распространению инфекции, что чревато серьезными осложнениями.
Продолжать ли кормление
Простуженные женщины часто отказываются от ГВ и переводят ребенка на смесь, поскольку не хотят его заразить. Такими действиями мамы только усугубляют ситуацию. При простуде, вирусной или бактериальной инфекции, при переохлаждении груди кормить надо. Продолжать ГВ необходимо, это будет полезно и маме и ее малышу.
- При простуде у женщины еще до появления симптомов в организме вырабатываются антитела. Они проникают в грудное молоко и передаются ребенку. Иммуноглобулины защищают младенца, поэтому в большинстве случаев при сохранении ГВ заражения удается избежать.
- Если простуда сопровождается воспалением железы, то также полезно продолжать лактацию. Ребенок хорошо справляется с застоем молока. Ни один молокоотсос или ручное сцеживание не опустошает грудь так, как это делает малыш. Поэтому отказываться от ГВ нецелесообразно.
Единственным показанием для отмены лактации становится прием лекарств, которые несовместимы с ГВ. Однако в большинстве случаев удается подобрать безопасные медикаменты, которые не вредят малышу. Даже некоторые антибиотики для лечения мастита можно принимать во время вскармливания.
Можно ли кормить ребёнка грудью во время болезни?
Женщинам советуют особенно внимательно следить за своим здоровьем, начиная с этапа беременности, но даже после рождения ребёнка эти советы остаются актуальными, ведь период грудного вскармливания может длиться около года. В это время связь матери с малышом хоть и настолько прочна, как во время беременности, но всё равно очень сильна. Мать должна следить за своим питанием и самочувствием, чтобы не подвергать опасности малыша.
В некоторых случаях можно не отказываться от грудного вскармливания даже во время болезни, если состояние матери не вызывает опасений. Однако есть несколько видов заболеваний, наличие которых является абсолютным противопоказанием к грудному вскармливанию:
- активные формы туберкулёза;
- сифилис;
- ВИЧ-инфекция;
- Т-лимфотропный вирус человека 1 и 2 типа;
- бруцеллёз;
- особо опасные инфекции: чума, холера, тиф и др.
Также грудное вскармливание запрещено, если женщина принимает наркотики или цитостатические препараты. Запрет грудного вскармливания может быть обоснован общим состоянием матери, если у неё диагностированы серьёзные заболевания печени, почек, сердца или мозга, которые не позволяют её тратить дополнительные силы на лактацию.
При принятии решения о возможности грудного вскармливания оценивается не только физиологическое, но и психологическое состояние женщины, особенно если беременность и роды протекали с осложнениями. Острые послеродовые психические заболевания и расстройства могут стать причиной девиантного поведения. Женщина может стать потенциально опасной для своего ребёнка. Известны случаи, когда матери пытались навредить малышу и даже убить его.
Чтобы нормализовать психическое состояние, женщинам назначают сильнодействующие препараты для борьбы с послеродовой депрессией или послеродовым психозом. Однако эти препараты могут быть вредны для ребёнка, негативно сказаться на его росте и развитии, поэтому от грудного вскармливания придётся отказаться.
Лечение отита
Если у Вас отит, лечение может назначить только врач-отоларинголог. Лечение отита зависит от стадии заболевания и состояния больного.
При остром евстахиите лечение отита направлено на восстановление функций слуховой трубы. Проводится санация околоносовых пазух, носа и носоглотки с целью устранения инфекции – ринита, синуита или др.).
Назначаются сосудосуживающие капли в нос (отривин, називин и т.д.), при обильном слизистом отделяемом из носа – препараты с вяжущим эффектом (колларгол, протаргол). Проводится катетеризация слуховой трубы с помощью водных растворов кортикостероидов, пневмомассаж барабанных перепонок.
В стадии острого катарального среднего отита катетеризация слуховой трубы проводится с введением в полость среднего уха водных растворов кортикостероидов и антибиотиков (пенициллины, цефалоспорины). Назначается местное обезболивание (капли отипакс, анауран, отинум). Проводится внутриушной эндауральный микрокомпресс по Цытовичу: в наружный слуховой проход вводят ватную или марлевую турунду, пропитанную препаратом с обезболивающим и дегидратирующим эффектом. Также назначают обезболивающие с жаропонижающим эффектом (нурофен, солпадеин и др). При отсутствии эффекта от симптоматической терапии в течение 48-72 часов назначается антибактериальная терапия.
Гнойный отит в до перфоративной острой стадии требует проведения такого же комплекса процедур, как и во второй стадии, однако дополненного следующими мерами:
- назначение антибиотиков пенициллинового ряда (амоксициллин и др.), цефалоспоринов или макролидов;
- парацентез (разрез барабанной перепонки) при появлении выбухания барабанной перепонки.
Важно не допустить на этой стадии осложнения заболевания. После самопроизвольного вскрытия барабанной перепонки или проведения парацентеза заболевание переходит в следующую стадию
Постперфоративная стадия острого гнойного среднего отита предполагает следующую схему лечения:
- продолжается начатая антибактериальная терапия;
- проводится катетеризации слуховой трубы с введением кортикостероидов и антибиотиков;
- ежедневно проводится тщательный туалет наружного слухового прохода – очистка его от гнойного содержимого;
- назначается транстимпанальное вливание капель с антибактериальным и противоотечным эффектом (капли на спиртовой основе (отипакс, 3% раствор борной кислоты) в данном случае не применяются).
В стадии рубцевания ОСО происходит самопроизвольное восстановление целостности перепонки, а также полностью восстанавливаются все функции уха. Однако этот период требует обязательного наблюдения у врача-отоларинголога: существует опасность хронизации воспаления в среднем ухе, перехода его в гнойную форму или развития адгезивного рубцового процесса в барабанной полости. Возможно также развитие мастоидита.
1
Аудиометрия в МедикСити
2
Аудиометрия в МедикСити
3
Аудиометрия в МедикСити
При остром среднем отите очень важно своевременное обращение к врачу-оториноларингологу. Единственной мерой профилактики осложнений являются правильные и своевременные диагностические и лечебные мероприятия при отите
Иногда последствиями острого среднего отита становятся спаечный процесс в барабанной полости (адгезивный средний отит), сухая перфорация в барабанной перепонке (сухой перфоративный средний отит), гнойная перфорация (хронический гнойный средний отит) и др. Кроме того, ОСО может привести к таким осложнениям, как мастоидит, лабиринтит, петрозит, менингит, сепсис, тромбоз венозного синуса, абсцесс мозга и другим угрожающим жизни пациента заболеваниям.
Продолжать ли кормление?
Простуженные женщины часто отказываются от ГВ и переводят ребенка на смесь, поскольку не хотят его заразить. Такими действиями мамы только усугубляют ситуацию. При простуде, вирусной или бактериальной инфекции, при переохлаждении груди кормить надо. Продолжать ГВ необходимо, это будет полезно и маме и ее малышу.
- При простуде у женщины еще до появления симптомов в организме вырабатываются антитела. Они проникают в грудное молоко и передаются ребенку. Иммуноглобулины защищают младенца, поэтому в большинстве случаев при сохранении ГВ заражения удается избежать.
- Если простуда сопровождается воспалением железы, то также полезно продолжать лактацию. Ребенок хорошо справляется с застоем молока. Ни один молокоотсос или ручное сцеживание не опустошает грудь так, как это делает малыш. Поэтому отказываться от ГВ нецелесообразно.
Единственным показанием для отмены лактации становится прием лекарств, которые несовместимы с ГВ. Однако в большинстве случаев удается подобрать безопасные медикаменты, которые не вредят малышу. Даже некоторые антибиотики для лечения мастита можно принимать во время вскармливания.

Диагностика
Что делать, если застудила грудь при кормлении? Прежде всего, стоит пройти обследование у врача для более точной постановки диагноза и определения формы мастита. Недооценка симптомов может стать причиной длительного и неэффективного консервативного лечения болезни. При неэффективной антибактериальной терапии возникает угроза развития стертой формы болезни.
Для более точного определения очагов воспаления и характера проявления послеродового мастита врач проводит обследование с применением следующих методов:
- маммография – позволяет определить количество инфильтрационных узлов в железистой ткани;
- УЗИ молочных желез – помогает установить место локализации очагов воспаления;
- биопсия – способствует точному определению возбудителя инфекции посредством забора небольшого количества воспаленных тканей на гистологический анализ.
Описание препарата
Препарат виброцил выпускается в двух формах: в каплях и спрее. Продается он в аптеках без рецепта врача. В его состав входят следующие активные вещества:
- фенилэфрин – симпатомиметик, приводит к сужению сосудов и снятию отечности. Это вещество помогает бороться с заложенностью носа и облегчает носовое дыхание;
- диметинден – антигистаминное, противоаллергическое вещество, используется для лечения аллергических заболеваний.
Виброцил назначается при следующих заболеваниях и состояниях:
- отек и заложенность носа при острых респираторных вирусных заболеваниях, гриппе;
- ринит (острый, хронический, аллергический, вазомоторный);
- синусит, полисинусит;
- проведение подготовки оперативного вмешательства на носовых структурах;
- подготовка к некоторым лечебным и диагностическим лор-процедурам.
Препарат виброцил имеет следующие противопоказания к использованию:
- индивидуальная непереносимость препарата или отдельных его компонентов;
- период беременности и вскармливания ребенка грудным молоком;
- атрофический ринит (состояние, при котором происходит истончение и атрофия клеток слизистой оболочки носа).
- прием препаратов МАО;
- детский возраст до 1 года.
Кроме вышеуказанных противопоказаний, выделяют состояния, при которых виброцил применяется с осторожностью и назначается только при крайней необходимости. К ним относятся:
- артериальная гипертензия;
- нарушения ритма сердца;
- гиперплазия и аденома простаты;
- атеросклероз;
- повышенное внутриглазное давление, глаукома;
- сердечно-сосудистые заболевания;
- сахарный диабет 1-го типа (инсулинозависимый).
Другие психические и нервные нарушения
Стоит отметить, что эти неприятные ощущения в интимной зоне появляются и при других видах невроза.
Вот случай, описанный в психотерапевтической практике. Молодая женщина в возрасте 22-х лет обратилась в психиатрический центр с жалобами на «нестерпимое жжение в половых органах, усиливающееся при сексуальных контактах с мужем». Из-за этого их половая, да и супружеская жизнь, разрушены, пара находится на грани развода.
В ходе опроса выяснено, что девушка вышла замуж по настоянию родственников в 19 лет. А ее муж старше ее на 18 лет. Развивалась нормально, и на момент прихода в центр была физически здорова, в том числе и в гинекологическом плане.
Заключение: истерическая психопатия, симптом истерической гениталгии. Данный симптом развился из-за негативного отношения девушки к мужу и сексуальной жизни в целом. Боль и жжение во влагалище в данном случае выступают как бессознательный патологический адаптационный механизм для избегания половой близости с мужем. Симптом был устранен с помощью гипноза, но неприязнь к половым отношениям сохранилась.
Таким образом, в данной ситуации чувство жжения в интимной зоне стало проявлением исключительно психических нарушений, несмотря на физическое здоровье.
Вегетососудистая дистония также может сопровождаться ощущениями жара и зуда в теле. Причиной этого становится дисбаланс работы нервной системы. Такое нарушение приводит к изменению сердечной деятельности, из-за чего нередко состояние сопровождается чувством жжения в груди. Ему сопутствуют и другие признаки в виде аритмии, одышки, сердечных болей, скачков давления, головокружения и потери сознания.
Если продуло грудную клетку?
Как уже было сказано, патологический воспалительный процесс в грудном отделе в медицине имеет название – миозит
Именно межреберные мышцы подвержены подобному поражению.
Выделяют две формы течения болезни:
- Острая – состояние характеризуется сильной болью.
- Хроническая – признаков сильной боли не наблюдается, однако негативные факторы могут спровоцировать появление дискомфорта (стресс, переохлаждение или неудобное положение тела).
Если на стадии появления симптома острой боли, недуг может приобрести хроническую форму. Местом поражения и ощущения боли может быть как левая сторона грудного отдела, так и правая.
В медицине в особенности выделяют две разновидности подобного патологического состояния: полимиозит и дерматомиозит.
Для состояния в первом случае характерно поражение нескольких групп мышц, сопровождающееся постоянной болью и слабостью мышц.
Точной причины развития второй разновидности болезни нет. На сегодняшний день принято считать, что это результат генетической предрасположенности или инфицирования.
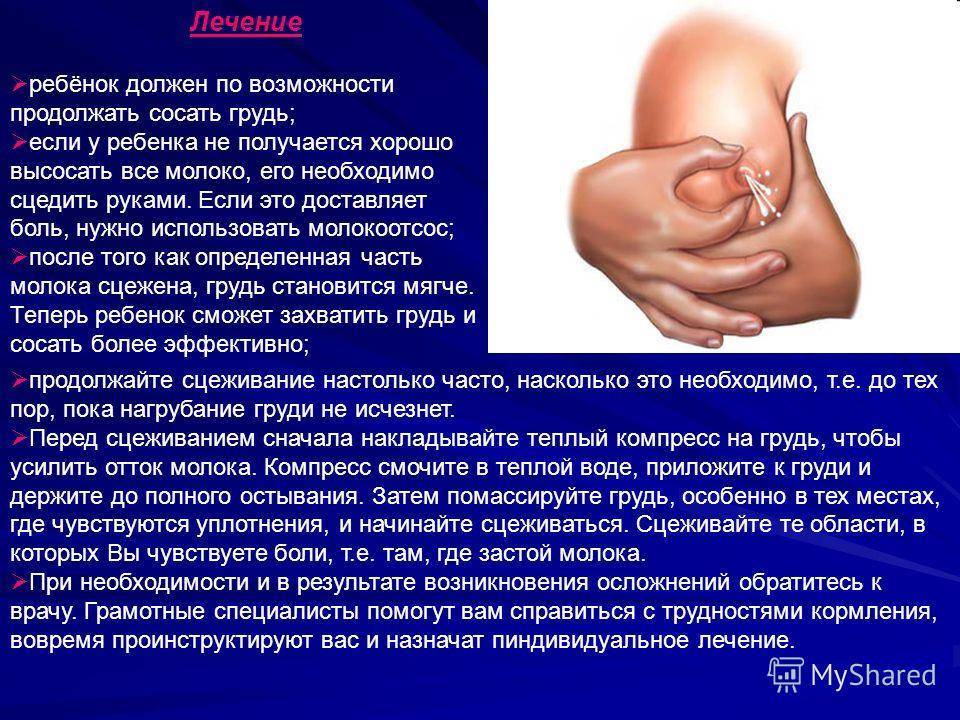
Как лечится застуженная грудь?
Терапию назначает только маммолог. Любое свое действие заболевшая женщина должна согласовывать с врачом. Лечиться компрессами и другими народными средствами пациентка может только после разрешения медицинского специалиста. Неумелое и неправильное самолечение нередко вызывает тяжелейшие осложнения заболевания, иногда даже приводит женщину на хирургический стол
Особую осторожность следует проявлять с согревающими компрессами
- Народная медицина предлагает согревающий компресс, помогающий при мастите. Смешиваются в равных долях водка и вода. Получившимся раствором смачивается сложенная в несколько слоев марля, прикладывается к воспаленной груди. На марлю накладывается полиэтиленовая пленка. Затем грудь достаточно плотно, чтобы не слетел компресс, обматывается махровым полотенцем. При длительном ношении компресс может обжечь нежную кожу груди, поэтому рекомендуется периодически его снимать.
- Этот рецепт считается эффективным, но врачи строго запрещают его делать при появлении застойных процессов в молочных железах. Алкоголь негативно влияет на синтез гормона окситоцина, в итоге ухудшается выделение молока. Происходит усиление застойных явлений.
Прогреть застуженную грудь разрешается под горячим душем. Но после выхода из ванной комнаты нужно одеться тепло, желательно завернуться в толстый махровый халат, причем сделать это следует даже в жаркую погоду. В жилище не должно быть ни малейшего сквозняка, поэтому окна необходимо закрыть. Сквозняк действует на распаренную грудь самым негативным образом.
Но нужно отметить, что слишком сильно разогревать грудные железы в период лактации не рекомендуется. После разогревания образование молока усиливается, что может усугубить воспаление.
Вообще женщинам, кормящим ребенка грудью, полезнее делать при мастите не разогревающие, а охлаждающие компрессы. В перерывах между кормлениями рекомендуется прикладывать к воспаленной груди листы капусты, компрессы из творога, полотенца, смоченные прохладной водой.
Держать такие компрессы нужно не менее 20 минут, чтобы тело успело охладиться, а воспаление ослабиться. А вот разогревающие компрессы желательно делать перед самыми кормлениями, но только если телесная температура не выше 38°C. Также для уменьшения воспалительной реакции полезно массировать грудь в душе или во время кормления малыша.
Сенестопатии
Горящие, зудящие чувства, спровоцированные психическими расстройствами, относят к группе простых термических сенестопатий.
Сенестопатии – это разнообразные неприятные, навязчивые и выматывающие впечатления, которые концентрируются на поверхности или внутри тела. Впервые об этом понятии узнали в 1907 году благодаря ученым П. Камю и Дюпре.
Особенностью данного состояния от истинных жжения и зуда является богатый и вычурный способ их описания. Например, «горит пожар в голове», «грудь пылает». Характерна необычная подача локализации: «зудит в области желудка», «пульсирует сосуд в животе».
Такие эпизоды бывают единичными, постоянными или приступными. Порой они настолько навязчивы, что буквально сводят больного с ума.
Характерным их признаком являются тактильные галлюцинации. Часто они проявляются в отношении зуда и покалывания. Человек утверждает, что у него под кожей ползают жучки или клещи. В отдельных случаях он даже видит их или же ему кажется, что к телу прилипли крошки или песок.
Подобные галлюцинации провоцируют навязчивые действия. Больной назойливо посещает врачей или пытается самостоятельно избавиться от навязчивых паразитов: постоянно моется, дезинфицирует свое тело.
Психические расстройства, которые приводят к подобным сенестопатиям:
- ипохондрия;
- неврозы и депрессия;
- психозы и психопатии;
- онейроид;
- паранойя;
- аффективные и бредовые расстройства и др.
Как понять, что застудила грудь
При возникновении застойных явлений в груди кормящая мама может достаточно быстро заметить следующие неприятные изменения:
- болевые ощущения в молочных железах;
- наличие плотного узла в груди;
- снижение количества и качества грудного молока;
- повышение температуры тела.
Простудить грудь можно легко и быстро, а справиться с возникшим лактостазом – сложно и больно. Но самое неприятное – застойные явления в молочных железах являются одной из причин для гнойного воспаления в груди (мастит) и прекращения кормления малыша грудным молоком.
Как часто вы посещаете гинеколога?
Раз в год
35.38%
Уже не помню, когда была в последний раз
27.26%
Раз в полгода
14.89%
Каждые 2-3 месяца или чаще
8.9%
Раз в 3 года и реже
7.38%
Раз в 2 года
6.19%
Проголосовало: 83210
Если простуда передалась ребенку
Переохлаждение может стать причиной появления не только мастита у матери, но и простуды у грудного ребенка. Характерными признаками развития ОРЗ являются:
- ринит;
- гипертермия;
- кашель;
- отсутствие аппетита;
- слезотечение;
- плаксивость;
- бессонница.
Грудной ребенок простыл, что делать? Для купирования симптомов болезни могут использоваться такие препараты:
- при рините – «Салин», «Физиомер» и «Гриппферон»;
- при кашле – «Геделикс», «Эреспал» и «Лазолван»;
- при температуре – «Эффералган», «Мексален» и «Вибуркол».
Препараты для лечения ОРЗ у детей подбираются исключительно педиатром. Некоторые из вышеперечисленных средств могут спровоцировать раздражение слизистой желудка и аллергическую реакцию.
Рекомендации специалистов в случае простуды молочных желез
При переохлаждении молочных желез, кормящей женщине необходимо предпринять следующие меры, которые советуют врачи:
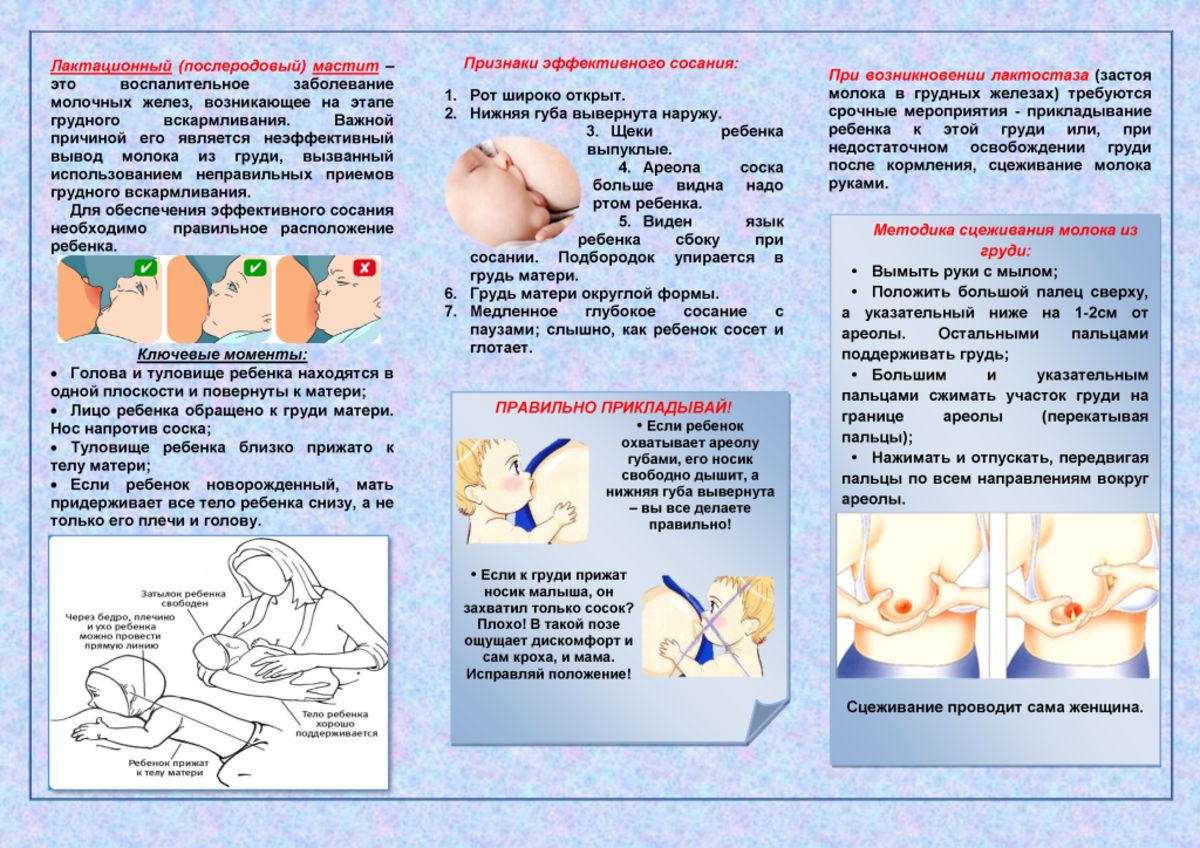
Чаще прикладывать ребенка к груди. Это поможет устранить застой. Никакой молокоотсос так эффективно не сможет опорожнять грудь от молока, как это сделает младенец. Кроме того, подобный подход абсолютно безопасен для малыша, даже при развитии инфекционного мастита.
Выбирать корректные позы кормления (рекомендуем прочитать: лучшие позы для кормления ребенка). Располагайте ребенка таким образом, чтобы его подбородок смотрел в направлении пораженного участка. Именно в такой позиции он максимально сможет опорожнить то место, где застоялось молоко.
Расслабляться перед прикладыванием к груди, что обеспечит лучший отход молока. Для этих целей можно принять теплый душ или сделать на груди теплый компресс. Также способствует снятию спазма с протоков Магнезия. Препарат наносится на ткань, которая прикладывается к груди на 15 минут. Для этого хватит 5-10 ампул
Важно в течение процедуры следить, чтобы вещество не попало на сосок. Если это произошло, его нужно тщательно помыть под теплой водой.
Использовать компрессы для снятия отека
Обычно для холодных компрессов используют капустный лист, обезжиренный творог или лед, обернутый тканью. Делать их надо между кормлениями. Суть заключается в том, что холод уменьшает поток крови и снижает болезненные ощущения. Среди лекарственных препаратов известны мази «Арника», «Траумель С». Их наносят на отекшие места.
Сбивать температуру по необходимости. Ее наличие – показатель того, что в организме идет борьба с бактериями, которые привели к воспалению. Невысокую температуру, которая не сильно влияет на общее состояние, лучше не трогать и дать иммунитету самому справиться с проблемой. В случае поднятия ее выше 38, 5° С стоит прибегнуть к безопасным жаропонижающим средствам. Например, Парацетамол, который снизит температуру и устранит боль. Или препараты, в основе которых есть Ибупрофен. Они собьют жар, снизят болевые ощущения и помогут устранить воспаление.
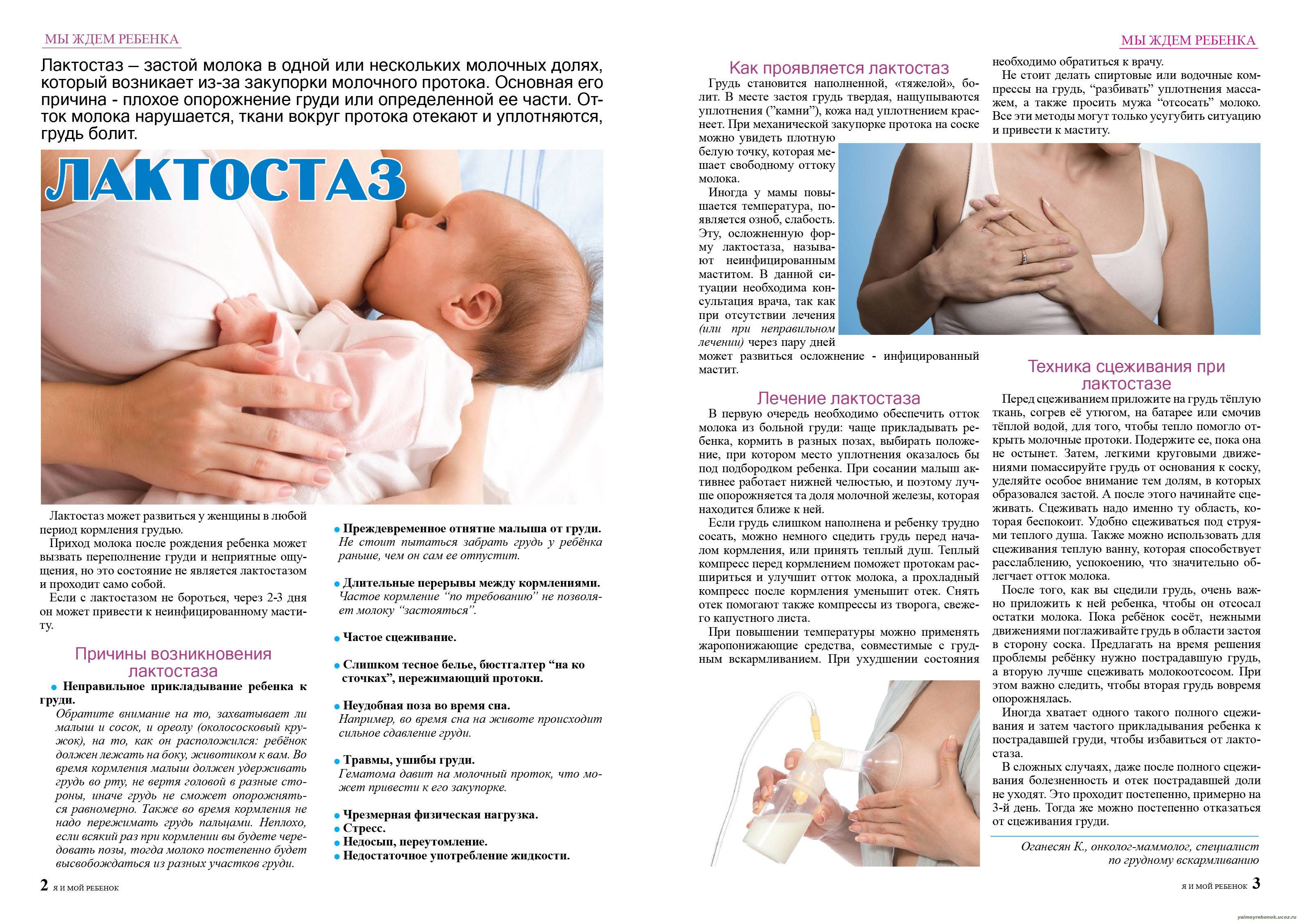
Гнойный мастит и лактостаз
В быту принято говорить, что продуло молочные железы, однако с медицинской точки зрения такого понятия не существует. Специалисты ставят диагноз лактостаз или гнойный мастит. Последнюю болезнь диагностируют тогда, когда уже начинаются воспалительные процессы. Если до такого дошло, это говорит о том, что организм мамы ослаблен и его сопротивляемость очень низкая.

Если кормящая женщина здорова, то даже при переохлаждении ее организм достаточно легко справляется с возбудителями заболевания. Совсем другое развитие событий происходит, когда организм не достаточно силен, чтобы сопротивляться. Тогда мастит без особых усилий переходит в гнойную форму. Также этому способствует отсутствие лечения и полное игнорирование проблемы. В результате, кроме операционного вмешательства, ни одна терапия не поможет удалить гной.
К лактостазу обычно приводит застой молока в груди, который может случиться по нескольким причинам, например:
- резкий прилив молока;
- большое количество жидкости, поступившей в организм;
- неудобная поза во время сна;
- не тщательное сцеживание.
Во избежание застоев молока, желательно кормить ребенка с четкой периодичностью
Особенно важно соблюдение режима при ночных кормлениях. Не рекомендуется пропускать их и докармливать на ночь смесью, чтобы кроха подольше поспал
Любой лактостаз без должного лечения рано или поздно перерастет в гнойный мастит с вытекающими из этого последствиями (подробнее в статье: лечение лактостаза у кормящей матери).
Диагностика
Диагностикой данного состояния занимается врач-гинеколог или маммолог. Каждая женщина, столкнувшаяся с подобной ситуацией должна пройти очную консультацию у медицинских специалистов.
При переохлаждении молочных желез и признаках застоя грудного молока показано проведение ультразвукового исследования молочных желез, а также общего анализа крови, позволяющего выявить признаки воспаления. Кроме того, при смене цвета молока необходимо провести его бактериологическое исследование, направленное на выявление возбудителей инфекционных заболеваний. Дальнейшая лечебная тактика будет опираться на результаты лабораторного и ультразвукового исследования.
Антибактериальная терапия
Если женщина при грудном вскармливании застудила грудную железу, лечение нужно начинать немедленно и только под наблюдением специалиста.
Прямым показанием к применению антибактериальной терапии является наличие нагноений в железистых тканях.
Для уничтожения золотистого стафилококка при развитии послеродового мастита врач может назначить следующие виды антибиотиков:
- «Метициллин» – препарат пенициллинового ряда, который относится к бета-лактаматным антибиотикам. Компоненты средства активны в отношении большинства бактерий, в том числе и золотистого стафилококка;
- «Канамицин» – лекарство, относящееся к аминогликозидам. Активные компоненты антибиотика необратимо связываются с белками бактерий, что препятствует их размножению. Препарат ликвидирует патогены, которые обладают устойчивостью в отношении стрептомицинов;
- «Оксациллин» – полусинтетический препарат пенициллинового ряда, который препятствует формированию пептидных связей в бактериальных клетках. За счет этого уменьшается колония патогенов и, соответственно, воспаление в груди.
При возникновении болей в груди, гипертермии и лактостаза нужно обратиться к маммологу. Самостоятельное лечение может быть чревато осложнениями, вплоть до некроза железистых тканей. Для устранения легких форм лактационного мастита придерживаются комплекса общеоздоровительных мероприятий, а в запущенных случаях прибегают к антибактериальной терапии и даже оперативному вмешательству.
Возможные осложнения
Миозит является мышечным спазмом, поэтому без лечения он постоянно будет доставлять боль. Со временем из-за неприятных ощущений человек начинает меньше двигаться, а мышцы, находящиеся в постоянном напряжении, постепенно немеют и вовсе атрофируются. Помимо этого, может развиться поражение органов, которые находятся рядом – гортани, сердца. В этом случае появляются ещё одышка и кашель.
Одним из наиболее распространённых осложнений является переход миозита в хроническую форму. Но возможны и другие:
- Ограничение движения вплоть до инвалидности без возможности восстановления,
- Развитие отеков и воспалений суставов,
- Нарушении работы нервных сплетений в области грудной клетки, что может привести к онемению и даже парезу рук,
- Через ранки в воспаленные мышцы может попасть инфекция, что приведет к образованию гноя,
- Воспаление распространяется дальше, на хрящи, что приводит к появлению хруста,
- Атрофируются в том числе и мышцы, отвечающие за поддержку позвоночника, что приводит к различным видам искривлений – сколиозу, лордозу, кифозу и не только,
- Дискомфорт и болевые ощущения во время и после физических нагрузок.
Повышенная температура — хорошо это или плохо? Когда нужно снижать температуру?
Лихорадка обычно — частый спутник инфекционных заболеваний у детей и важная причина обращения к врачу. Однако необходимо помнить, что жар не является самостоятельным заболеванием. Это всего лишь симптом основного заболевания, другими словами, это реакция организма на возникновение инфекции.
При повышенной температуре тела вирусы и бактерии гибнут от тепла, параллельно в организме вырабатываются антитела и интерферон, которые помогают организму бороться с инфекцией. Однако высокая температура тела доставляет много беспокойства родителям и неприятных ощущений маленькому пациенту: она нарушает нормальное функционирование сердца, сосудов, нервной системы, органов пищеварения и дыхания.
Пока ребенок с лихорадкой чувствует себя достаточно хорошо, ее не следует снижать, ведь именно так организм борется с инфекцией. К сожалению, организм каждого ребенка индивидуально реагирует на повышение температуры. Один больной ребенок плохо себя чувствует и его очень лихорадит, другой охотно играет, общается, не теряет аппетита, третий становится апатичным и раздражительным, отказывается от еды.
Особое внимание следует обратить на наличие лихорадки у ребенка:
- с хроническими заболеваниями сердца — пороки сердца, аритмии и т. д.;
- легких — астма, хронический бронхит и др.;
- центральной нервной системы — эпилепсия, энцефалопатия и др.
Предотвращение повышения температуры тела выше 38,9 ° C также рекомендуется для детей, у которых были фебрильные судороги, хотя прямой зависимости между степенью изменения температуры и риском судорог нет.
Фебрильные судороги при повышенной температуре
Как не застудить грудь – профилактика неприятности
Чтобы предупредить будущие проблемы в послеродовом периоде и при грудном вскармливании, надо начинать профилактические мероприятия во время беременности. Во 2-3 триместре следует в обязательном порядке посетить курсы будущих мам – важна не только теоретическая подготовка, но и практические занятия по правильному кормлению малыша, массажу и сцеживанию грудного молока.
В первый месяц после рождения ребенка необходимо строго и аккуратно следовать рекомендациям врача – именно в это время чаще всего возникает риск застудить грудь и спровоцировать лактостаз. К профилактическим мероприятиям относятся:
- Строго соблюдать правила кормления;
- Не забывать об обязательной гигиене;
- Кормить по требованию, стараясь максимально опорожнить грудь;
- Стараться прикладывать малыша попеременно к обеим соскам;
- Постоянно следить за состоянием молочных желез;
- Сцеживать излишки молока.
Необходимо постоянно заботиться о молочных железах, не допуская сквозняков, хорошо одеваясь для прогулок и защищая грудь от травм. В послеродовом периоде организм женщины ослаблен: иммунная защита снижена, поэтому переохлаждение и инфекция могут стать причиной неприятных и опасных осложнений.
Вопрос эксперту
Если кормящая мама застудила грудь, то, что надо делать, чтобы предотвратить осложнения?
Основное условие успешного лечения – точное выполнение рекомендаций врача. Необходимо своевременно расцедить грудь, чтобы устранить застой и сохранить лактацию. Застуженная грудь – это лактостаз (нарушение оттока молока по млечным протокам и формирование болезненных уплотнений в железах), лечить который надо с помощью советов доктора.
Признаки и симптомы
Холодовой спазм протоков груди приводит к нарушению отхождения молока и лактостазу. В тяжёлых ситуациях лактостаз может перерасти в мастит с присоединением бактериальной инфекции и развитие инфекционно-воспалительного очага.
Понять, что молочные железы подверглись переохлаждению, кормящая женщина может по ряду таких симптомов:
- Боль в области молочной железы давящего или пульсирующего характера. Кроме боли может беспокоить чувство жжения или покалывания.
- Повышение температуры тела до 37,5-38 градусов.
- При ощупывании груди может наблюдаться локальное уплотнение.
- Грудное молоко меняет свой цвет, и может приобретать желтоватый или зелёный оттенок.
Если переохлаждение носит односторонний характер, то цвет грудного молока из болезненной груди будет отличаться от цвета молока из здоровой груди. Для того чтобы это своевременно обнаружить необходимо взять 2 ватных тампона, на один из которых аккуратно сцедить несколько капель грудного молока из болезненной железы, а на второй сцедить несколько капель молока из здоровой груди.

Можно ли застудить грудь?
Давайте к фактам.
Грудь – это одна из частей нашего тела, она не живет и не существует отдельно от него. Итак:
- Грудь не чихает, не перегревается и не застужается. Это распространенный миф, который никак не подкреплен медицинскими фактами.
- Грудь не нужно кутать или специально согревать в прохладное время года.
- В отличие от конечностей, она всегда укрыта одеждой, поэтому у вас крайне мало шансов застудить грудь, не заморозив все остальное, что к ней прилагается.
Простыть или переохладиться может весь организм в целом, именно за этим и нужно следить.
А вот придумывать специальные утепляющие комбинезоны для груди, кутать ее шалями и другими способами не требуется.