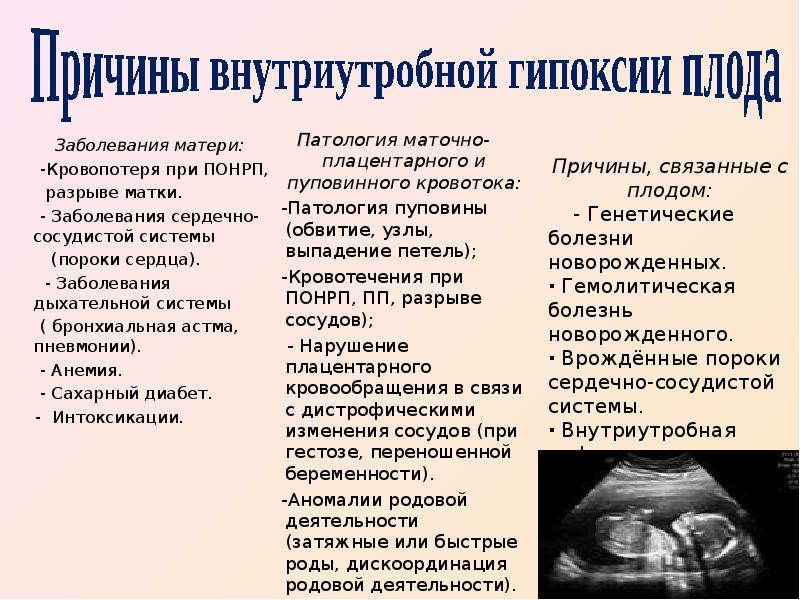
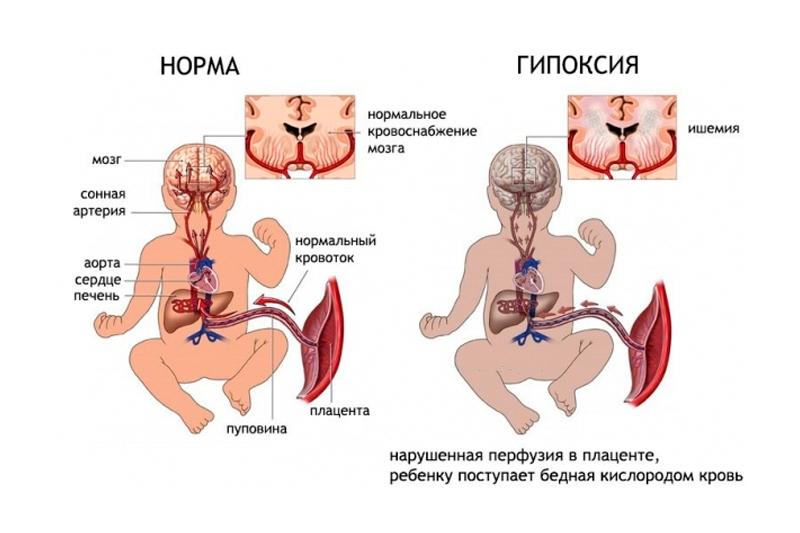
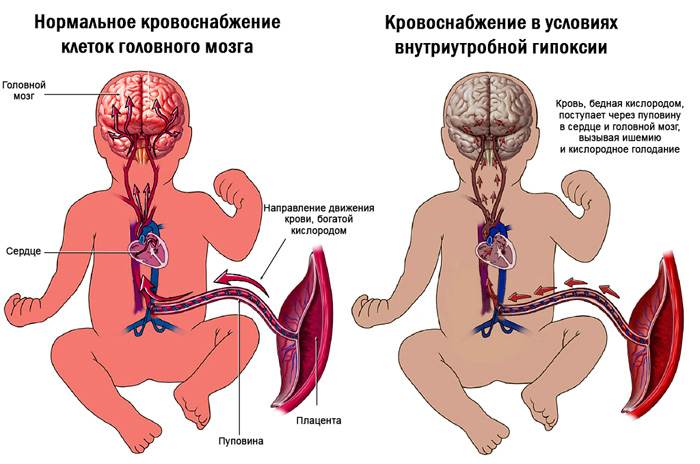
Симптомы гипоксии плода и методы диагностики
До наступления 18 недели беременности диагностировать кислородное голодание можно только после медицинского обследования. Оно назначается, если у будущей мамы есть анемия, сахарный диабет или другое заболевание.
Самостоятельно выявить симптомы и признаки кислородной недостаточности можно в период, когда шевеления малыша становятся регулярными и не единичными.
Для этого нужно подсчитать количество двигательных эпизодов за целый день, в норме их должно быть более 10, продолжительность каждого около 1–2 минут. Если двигательная активность малыша резко участилась, а через некоторое время, наоборот, стала заметно реже, это тревожный симптом. Необходимо как можно быстрее обратиться в стационар, где с помощью дополнительных обследований диагноз будет подтвержден или опровергнут.
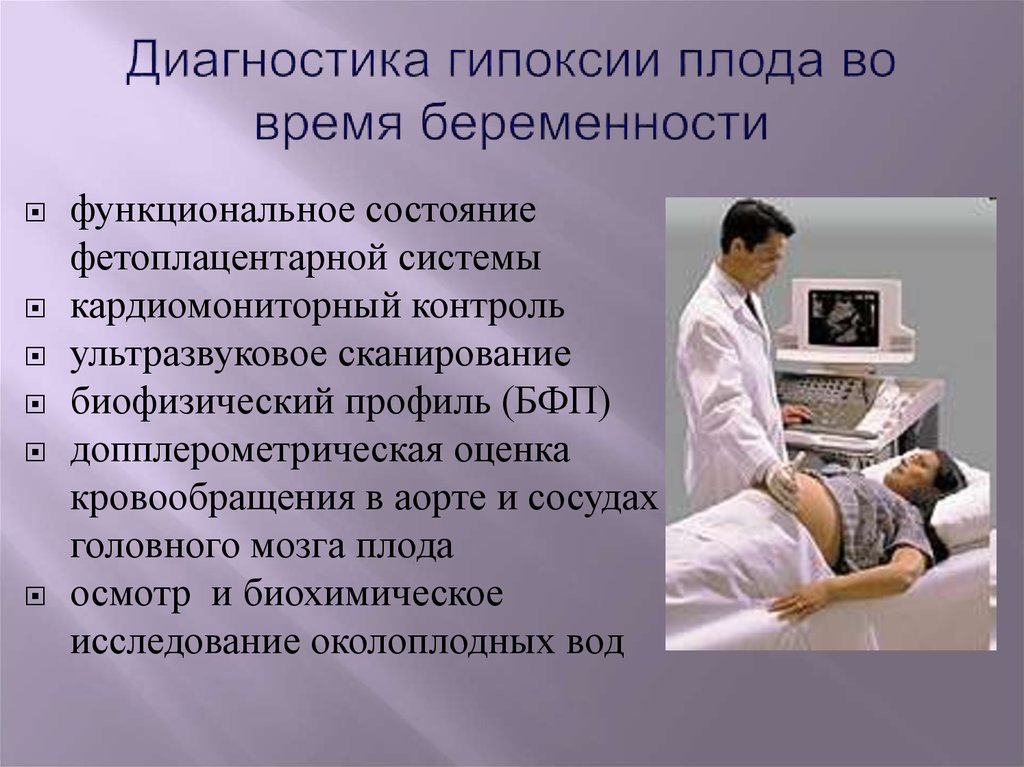
Выявить гипоксию можно с помощью следующих исследований.
Биохимические исследования крови или амниотических вод беременной помогают выявить признаки кислородного голодания по изменению состава крови или помутнению околоплодных вод.
Аппаратная диагностика дает наиболее полную клиническую картину, поэтому входит в обязательную программу наблюдения за течением беременности:
- КТГ (кардиотокография) назначается всем беременным после 30 недель с целью контроля над сердцебиением плода. Этот способ нередко дает погрешности, поэтому результаты необходимо перепроверять;
- УЗИ помогает понять, соответствуют ли размеры и вес малыша срокам беременности, оценить толщину стенок плаценты и степень ее зрелости, прозрачность околоплодной жидкости;
- допплерометрия выявляет признаки нарушения кровотока в маточных артериях и плаценте, а также частоту сердцебиения плода. Подробнее о допплерометрии →
Опытный специалист способен обнаружить симптомы гипоксии с помощью функциональных проб. Они заключаются в наблюдении за частотой сердцебиения малыша до и после умеренных физических нагрузок, которые придется испытать будущей маме.
Методы диагностики
- Электрокардиография (ЭКГ) . Изучив распечатку, врач уже сможет определить тип тахикардии и увидеть, например, сердечную недостаточность.
- Суточное мониторирование по Холтеру – предназначено для выявления пароксизмальной тахикардии. К коже ребенка прикрепляют электроды, соединенные с компактным аппаратом, который круглосуточно снимает показания. Бывает, что нужно более суток.
- УЗИ сердца (Эхо-КГ) – позволяет увидеть строение сердца, нарушение структуры, визуализировать крупные сосуды и сердечные клапаны и камеры, толщину стенок органа, оценить его сократительную функцию. УЗИ позволяет увидеть пороки сердца.
- Клинический анализ крови, направленный на выявление анемии. При ней происходит компенсаторное ускорение ЧСС.
- Биохимический анализ крови на уровень глюкозы и электролитный состав.
- Анализ крови на гормоны щитовидки.
- Электроэнцефалография (ЭЭГ).
- МРТ сердца – в редких случаях.
- Электрофизиологическое исследование (ЭФИ) сердца – нужно, чтобы оценить электрическую активность и найти источник импульсов при пароксизмальном типе тахикардии.
Симптомы и признаки преэклампсии
Преэклампсия проявляется тремя характерными признаками:
- высокое артериальное давление;
- отеки;
- протеинурия – наличие белка в моче (рис. 1).
Повышенным считается систолическое артериальное давление выше 140 мм рт. ст. и/или диастолическое артериальное давление выше 90 мм рт. ст. Измерения выполняют минимум дважды через 4-6 часов. Если артериальное давление оказывается повышенным два или более раз, диагностируют артериальную гипертензию. Если нужно уточнить диагноз, проводят суточный мониторинг артериального давления.
Отеки не являются обязательным признаком преэклампсии, но их выраженность позволяет оценить тяжесть состояния. Если отек генерализованный (появляется в нескольких областях или по всему телу), появляется время от времени, это может быть опасным симптомом, указывающим на развитие преэклампсии на фоне других заболеваний.
Протеинурия — высокое содержание белка в моче. Ее диагностируют, оценивая количество белка в порции мочи (в норме — до 30 мг). После 22 недель беременности во время каждого приема в женской консультации оценивают содержание белка в моче с помощью индикаторных полосок или сдачи утренней или суточной мочи на анализ. Если содержание оказывается высоким, врач ищет причину.
Часто признаки преэклампсии начинают развиваться незаметно, и самочувствие женщины долго остается нормальным. Даже если симптомы появляются, их легко спутать с обычным недомоганием при беременности
Чтобы вовремя выявить осложнения, важно на каждом приеме подробно рассказывать о своем самочувствии акушеру-гинекологу, ведущему беременность. Среди возникающих при преэклампсии симптомов могут быть:
- отеки;
- быстрый набор веса;
- снижение остроты зрения;
- появление «мушек» перед глазами или ауры вокруг предметов;
- чувствительность к свету;
- шум в ушах;
- изжога, тошнота и рвота;
- боли в области плечевого пояса или в правой верхней части живота;
- одышка, ощущение нехватки воздуха;
- покашливание или сухой кашель;
- затрудненное дыхание через нос;
- редкие позывы к мочеиспусканию (суточный объем мочи до 500 мл в сутки).
Если состояние ухудшается, возможна спутанность сознания, появление признаков нервно-мышечной раздражимости. Также могут начаться судороги беременных (эклампсия) — смертельно опасное осложнение беременности, характеризующееся генерализованными судорогами, которые протекают как один длинный припадок или как серия приступов. При этом возможно развитие апноэ (остановка дыхания), расширение зрачков, появление пены изо рта. Это состояние очень опасно, и после судорог женщина может впасть в кому⁴. Тяжелый гестоз угрожает и ребенку: возможно развитие судорог, гипоксия, поражение сердечно-сосудистой, центральной нервной, иммунной, дыхательной и других систем.
Лечебная тактика гипоксии
При возникновении гипоксии плода в потужном периоде или во время схваток (урежение сердцебиения) принимают решение о скорейшем завершении родов: проведение кесарева сечения или наложение акушерских щипцов (в случае родостимуляции окситоцином введение препарата прекращают). После рождения ребенка приступают к немедленному оказанию медицинской помощи:
- освобождение дыхательных путей от слизи, мекония и вод (отсасывание специальным аспиратором);
- подача смеси кислорода с воздухом или чистого увлажненного кислорода через маску, носовой катетер или аппарата искусственной вентиляции легких (в случае тяжелой гипоксии новорожденного помещают в кувез, интубируют и начинают ИВЛ);
- обогрев ребенка лучистым теплом (на специальном пеленальном столике), а при тяжелой гипоксии помещение малыша в инкубатор;
- введение препаратов, стимулирующих кровообращение и повышающих кровяное давление (камфара, дофамин) и средств, возбуждающих дыхательный центр (этимизол);
- внутривенные инфузии физ. раствора, гидрокарбоната натрия (нейтрализация углекислоты в крови), глюкозы для восстановления сниженного объема сосудистого русла;
- переливание препаратов крови при необходимости (гемолитическая болезнь новорожденного);
- назначение антибиотиков для профилактики легочных инфекций в случае тяжелой гипоксии или внутриутробном инфицировании плода, а также при респираторном дистресс-синдроме при преждевременных родах;
- назначение противосудорожных препаратов (фенобарбитал, феназепам);
- для снижения внутричерепного давления показано введение диакарба, верошпирона (мочегонные с эффектом понижения продукции ликвора).
Лечение Гипоксии плода:
Хроническая гипоксия
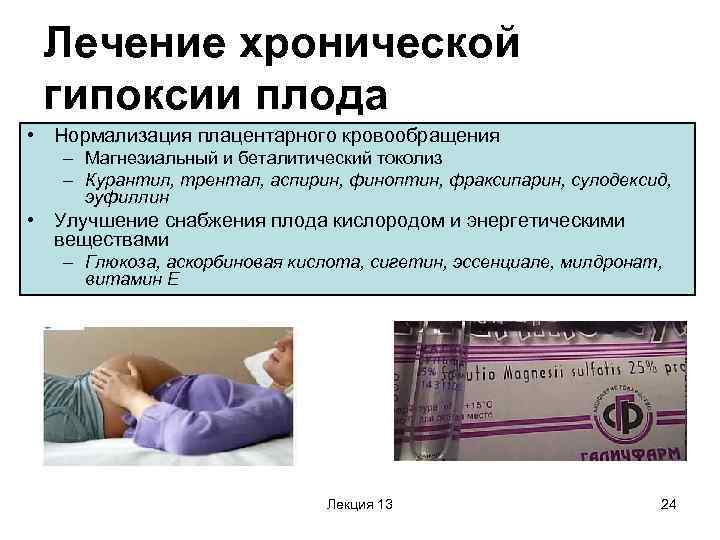
Лечение хронической гипоксии плода должно быть комплексным (из нескольких составляющих). Лечат основную болезнь матери, которая привела к нехватке кислорода у плода. Также нужно провести терапию для нормализации кровообращения плаценты. Беременная должна соблюдать постельный режим, поскольку он способствует улучшению кровообращения матки.
Врачи приписывают женщине лекарства для снижения сократительной способности матки:
- свечи с папаверином
- таблетки но-шпы
- гинипрал (длительные внутривенные вливания)
- бриканил
Следует включить в комплексную терапию метода для уменьшения вязкости крови. Это позволяет снизить склонность к формированию тромбов, а также способствует восстановлению обращения крови в небольших сосудах. Благодаря таким механизмам улучшается доставка кислорода плоду через плаценту матери. Эффективны такие препараты:
- курантил
- реополиглюкин
- аспирин в очень низкой дозировке
Для лечения хронической гипоксии плода важен прием липостабила или эссенциале-форте, которые улучшают проницаемость клеток для кислорода. Также врачи могут назначить средства для улучшения обмена веществ в клетках:
- аскорбиновая кислота
- витамин Е
- растворы глюкозы
- глутаминовая кислота
При неэффективности комплексного лечения или при выраженной хронической или острой гипоксии после достижения плодом жизнеспособности проводят экстренное родоразрешение. Почти всегда применяется метод кесаревого сечения.
Стоит отметить, что при соблюдении постельного режима лучше, чтобы мать соблюдала позу на левом боку, которая называется иногда «позой крокодила». Это нужно, чтобы исключить синдром нижней полой вены. Также для лечения применяется оксигенотерапия.
Врачи могут назначить внутривенное введение 10% раствора глюкозы в количестве 500 мл плюс 10ЕД инсулина плюс 100 мг кокарбоксилазы плюс 10 мл 5% аскорбиновой кислоты. Такие инфузии проводят на протяжении 5-8 суток.
Внутривенно вводят препараты для улучшения маточно-плацентарного кровообращения: сигетин (2 мл-1%), эуфиллин (10 мл-2,4%), курантил (2 мл-0,5%), АТФ (2 мл-1%). Препарат Реополиклюкин вводится по 200 мл капельно внутривенно. Эффективны токолитики, в частности при повышенной возбудимости матки и недоношенной беременности. Внутривенно капельно вводят 25% в 5% растворе глюкозы 10 мл или или алупент (0,5 мг) в 5% растворе глюкозы. Курс составляет от 2 до 6 суток, далее введение продолжается внутримышечно, или назначают таблетки.
Лечение острой гипоксии плода
Беременная должна занимать положение на левом боку, как уже было отмечено. Рекомендуются длительные ингаляции чистого увлажненного О2 через герметично укрепленную маску. Внутривенно вводят глюкозы плюс инсулин плюс раствор аскорбиновой кислоты плюс кокарбоксилазу. Внутривенно медленно вводят 2,4% раствора эуфиллина в количестве 10 мл плюс 2 мл 1% сигетина + АТФ (2 мл – 1%). Также могут назначить внутривенное ведение 10 мл 10% раствора глюконата Са или капельное введение гидрокарбоната Na 5% в количестве от 60 до 80 мл.
Если внезапно развилась брадикардия плода, роженице вводят 0,3% мл в/в или 0,7 мл п/к 0,1% раствора атропина сульфата. При доступности предлежащей части вводят подкожно плоду атропин сульфат (0,1 мл -0,1%). Если нет эффективно от выше перечисленных методов, необходимы срочные роды, иначе плод умрет нерожденным.
Последствия гипоксии плода
При игнорировании симптомов или при позднем обращением к врачу, гипоксия серьезно угрожает здоровью и развитию плода.
Осложнениями хронической гипоксии плода могут стать:
- нарушения развития и формирования внутренних органов, костей и головного мозга плода
- внутриклеточные отёки
- внутренние кровоизлияния
- задержка в развитии плода
Для новорождённого ребёнка последствия не менее тяжкие:
- изменения в строении и структуре некоторых внутренних органов; кровоизлияния
- неспособность самостоятельно выполнять функции, характерные для первых дней после рождения
- болезни неврологического характера
- задержка в умственном развитии
- психические отклонения
- ДЦП и аутизм
Острая и хроническая гипоксия плода может привести к смерти плода в утробе или летальному исходу ребёнка на протяжении первой недели жизни.
Симптомы Гипоксии плода:
О гипоксии плода должны знать все будущие мамы. Этим диагнозом доктора пугают многих беременных. Иногда диагноз ставят на основе одного только осмотра, назначая бесполезные и даже вредные лекарства. Потому ознакомьтесь с типичными симптомами, проявлениями гипоксии плода.
Беременная может получить подозрения примерно с 4го месяца беременности, когда в животе начинаются толчки будущего ребенка. Внимательно следите, насколько часто шевелится ваш малыш. Беременная женщина должна насчитать минимум 10 толчков в сутки (серий толчков). Одним эпизодом считается, если ребенок шевелится на протяжении от 2 минут. Через час-два может быть еще один эпизод и т.д.
Слишком частые шевеления ребенка – также негативный признак. Это явление называют еще «икотой» ребенка. Данное проявление можно считать симптомом гипоксии плода. Но не все медики придерживаются этой точки зрения. Всё же многие говорят о том, что о гипоксии свидетельствует уменьшение количества толчков плода. Последствия гипоксии могут отличаться от того, острый это процесс или хронический. Например, если плацента созрела раньше времени, или беременная курит, плоду постоянно не будет хватить кислорода. Это состояние не вызовет гибель плода. Но при длительной внутриутробной гипоксии ребенок может родиться ослабленным, с небольшим ростом, с нехваткой веса, даже если мать выносила его все 9 месяцев, как положено.
Острая гипоксия имеет более тяжелые последствия. Если плацента полностью отслоилась раньше времени, плод погибает за 2-4 минуты от нехватки кислорода. Поскольку, когда плацента отслаивается, связь между матерью и ребенком нарушается. При острой гипоксии нужно срочно провести операцию кесарево сечение. Это единственный шанс ребенку выжить.
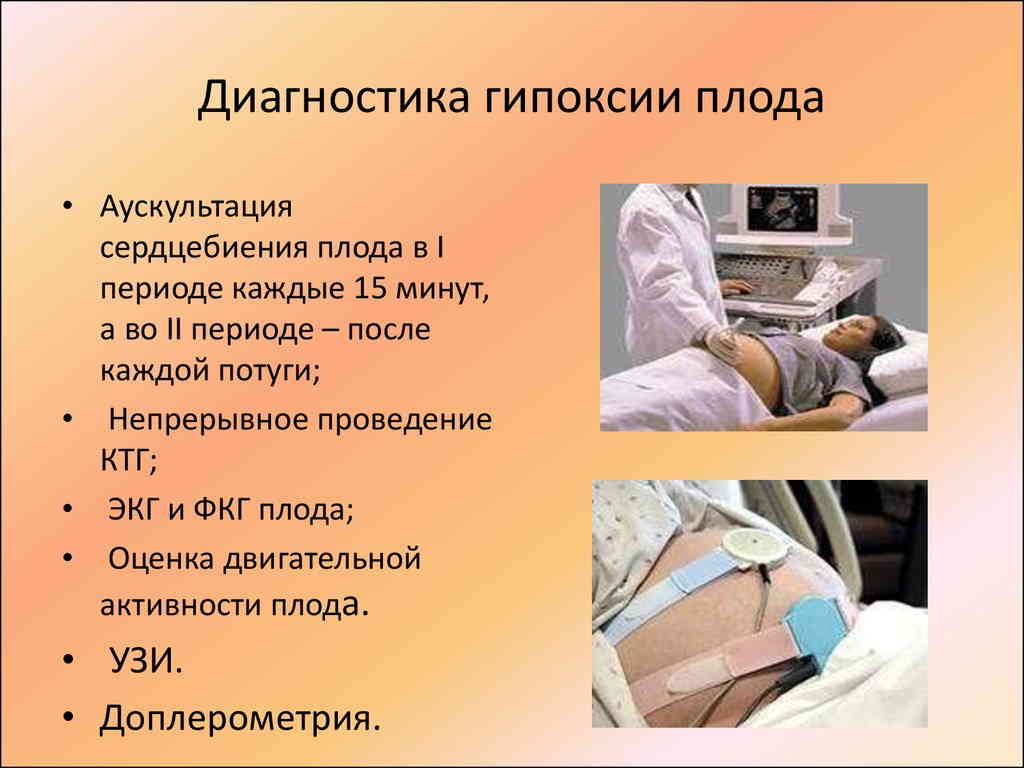
Основным симптомом гипоксии плода считается изменяющееся сердцебиение малыша. Нормальная частота ударов в минуту – от 120 до 160. Могут быть небольшие отклонения от норма. А если сердцебиение сначала 160, а потом перескакивает на 90 или 100, это может быть признаком нехватки кислорода у плода. Также о рассматриваемом состоянии свидетельствует количество ударов сердца плода меньше 70 ударов за 1 минуту. Это можно проверить при помощи аускультации, кардиотокографии и прочих методов, о которых будет подробно рассказано выше.
ГНОЙНО-СЕПТИЧЕСКИЕ ЗАБОЛЕВАНИЯ НОВОРОЖДЕННЫХ
Анатомо-физиологические
особенности, сниженная иммунная реактивность обусловливают высокую
восприимчивость новорожденных к гнойно-воспалительным инфекциям.
Инфицирование может наступить как во внутриутробном периоде, так и сразу
после рождения.
У новорожденных грань между
локальными и генерализованными формами гнойной инфекции в значительной
мере условна, так как возможен быстрый переход местного воспалительного
процесса в генерализованную инфекцию.
Клокальным формам относятся гнойно-воспалительные заболевания кожи и слизистых оболочек.
Кожа
новорожденных подвергается инфицированию наиболее часто. Различные
клинические формы поражения при этом объединяют под названием пиодермии.
Пиодермии развиваются под воздействием гноеродных микроорганизмов
(стафилококки, стрептококки, гонококки, протей, кишечная палочка,
синегнойная палочка и др.).
Везикулопустулез – поверхностная
стафилодермия новорожденных – встречается наиболее часто. Процесс
локализуется в устьях экзокринных потовых желез. Возникновению
заболевания могут способствовать перегревание, повышенная потливость,
мацерация. Фолликулярные пустулы размером с просяное зерно или горошину
располагаются по всему кожному покрову, чаще локализуются на спине, в
складках, на коже шеи, груди, в области ягодиц и на волосистой части
головы. Лечение местное (бриллиантовая зелень, метилвиолет, 2% раствор
перманганата калия). Антибактериальная терапия, как правило, не
проводится.
Псевдофурункулез – заболевание
мерокринных потовых желез у детей грудного возраста (множественные
абсцессы потовых желез, псевдофурункулез Фингера). Развитию заболевания
способствуют недоношенность, иммунодефицитные состояния, искусственное
вскармливание, дефекты ухода, повышенная потливость. Высыпания чаще
всего располагаются на затылке, спине, ягодицах, бедрах, возможно
распространение на кожу груди и живота. Заболевание сопровождается
нарушением общего состояния с повышением температуры тела. Местное
лечение осуществляют 2% спиртовыми или водными растворами анилиновых
красителей, присыпками из окиси цинка (10 %) с тальком. По показаниям
назначают антибиотики (с учетом данных антибиотикограммы) и
иммунозаместительную терапию.
Когда делают КТГ при беременности?
Согласно клиническим рекомендациям МЗ РФ «Нормальная беременность» от 2020 г., процедура проводится с 33 недель беременности.
Кратность исследования должна составлять не менее 1 раза в 2 недели.
Почему нет смысла выполнять КТГ на более ранних сроках?
Потому что только к 32-й неделе внутриутробного развития у малыша формируется цикличность периодов сна и бодрствования. Работа сердца начинает регулироваться вегетативной нервной системой, и частота сердечных сокращений отвечает на шевеления плода.
Данные рекомендации применительны к беременности, протекающей без осложнений. В особых случаях процедуру могут повторять каждые 5–7 дней. А если у плода отмечаются признаки гипоксии, то женщине показана госпитализация, и в условиях стационара контролировать сердечную деятельность будут ежедневно или даже несколько раз в день.
Основаниями для проведения внепланового КТГ плода при беременности могут быть:
жалобы на низкую или высокую активность плода;
маловодие или многоводие;
задержка развития плода;
переношенная беременность;
преэклампсия;
аномалии развития плода, выявленные при УЗИ;
многоплодная беременность;
чрезмерная обеспокоенность женщины, связанная с проблемами во время предыдущих беременностей и родов.
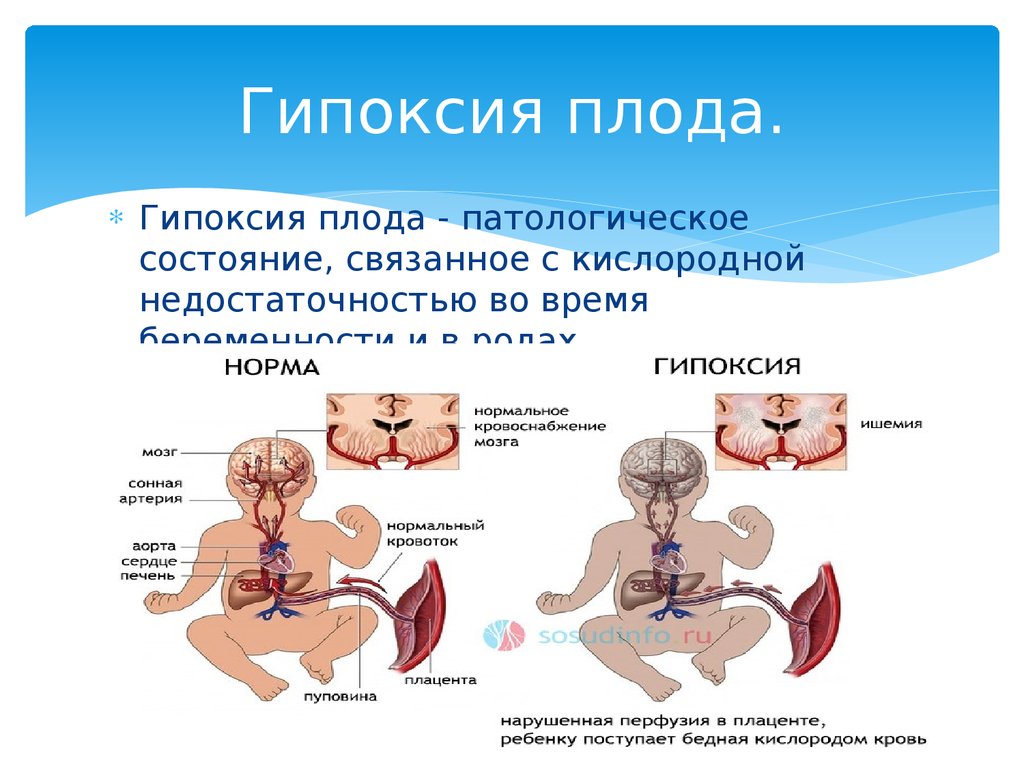
Патогенез (что происходит?) во время Гипоксии плода:
Устойчивость плода к гипоксии определяется большим минутным объемом сердца, достигающим 198 мл/кг (у новорожденного 85 мл/кг, у взрослого человека 70 мл/кг); увеличением ЧСС до 150—160 в минуту; значительной кислородной емкостью крови плода (в среднем 23%); фетальным гемоглобином. К последнему присоединяется кислород за короткое время, а потом переходит тканям, потому в единицу времени ткани получают довольно много кислорода. Процент фетального из всего гемоглобина составляет около 70% в эритроцитах плода.
Плод от нехватки кислорода защищен строением сердечно-сосудистой системы плода. В ней есть 3 артериовенозных шунта: венозный проток, межпредсердное овальное отверстие, артериальный проток. Из-за соединения артерий и вен в органы плода поступает смешанная кровь. Потому рО2 у плода снижается медленнее, чем у взрослого человека, если развивается состояние гипоксии. Больше, чем новорожденный ребенок, плод применяет анаэробный гликолиз. За счет чего он обеспечен серьезными запасами гликогена, пластических и энергетических продуктов обмена в жизненно важных органах. При этом развивается метаболический ацидоз, из-за чего плод еще более устойчив к кислородному голоданию. Такие защитные механизмы предусмотрены природой.
Если нехватка кислорода по каким-то причинам произошла, сначала усиливаются функции мозгового и коркового слоев надпочечников плода, выработка катехоламинов и других вазоактивных веществ. Это приводит к тахикардии, повышается тонус периферических сосудов. Это, в свою очередь, приводит к централизации и перераспределению кровотока:
- усиливается кровообращение в головном мозге
- снижается кровоток в легких, кишечнике, почках, коже, селезенке
- возникает ишемия выше перечисленных органов
- увеличивается минутный объем сердца
- усиливается кровообращение в надпочечниках, плаценте
При ишемии кишечника у плода может произойти раскрытие анального сфинктера и выход мекония в околоплодные воды. Далее долго длящаяся тяжелая гипоксия вызывает резкое угнетение большинства функциональных систем плода – это в основном надпочечники. Потому снижается уровень кортизола и катехоламинов в крови. Угнетаются жизненно важные центры плода, происходит снижение артериального давление, уменьшается частота сердечных сокращений.
Также в патогенезе играют роль выраженные нарушения в системе микроциркуляции. Снижается тонус артериол и прекапилляров, что приводит к расширению сосудов. Увеличивается объем сосудистого русла, потому замедляется кровоток, в крайней форме это может привести к стазу. Из-за снижения скорости кровотока и появления ацидоза становится выше вязкость крови, агрегационная активность клеток крови и коагуляционный потенциал с развитием ДВС-синдрома, уменьшением газообмена в тканях плода.
Согласно исследованиям последних лет, в патогенезе нарушений при гипоксии плода играет роль оксид азота. Это универсальный регулятор тонуса сосудов, который вырабатывают клетки эндотелия (в том числе в пуповине и амнионе). Оксид азота является вазодилататором, он тормозит процесс объединения тромбоцитов и предотвращает их прилипание к сосудистой стенке.
Нарушения клеточного питания сосудистой стенки вызывает повышение ее проницаемости. Из сосудистого русла выходят жикная кровь частично и форменные элементы. Данные изменения приводят к появлению:
- гемоконцентрации
- гиповолемии
- диапедезных кровоизлияний в органы
- отеку тканей
- массивным кровоизлияниям в жизненно важные органы плода (в некоторых случаях)
Кислородная недостаточность приводит к изменениям метаболических процессов, в результате чего в организме накапливается всё больше недоокисленных продуктов обмена. В спецлитературе это называется патологическим метаболическим или респираторно-метаболическим ацидозом. Тяжелая и длительная гипоксия плода проходит с активацией перекисного окисления липидов, при этом высвобождаются токсичные радикалы, которые оказывают угнетающее действие на ферментативные реакции, нарушают структурно-функциональные свойства клеточных мембран, снижают активность дыхательных ферментов, повышают проницаемость мембран.
Меняется баланс ионов калия, которые выходят из клеточного пространства, обусловливая гиперкалиемию. Последняя вместе с ацидозом и гипоксией имеет место в структуре развития перевозбуждения парасимпатической нервной системы и развитии брадикардии у плода. Выше описанные значительные изменения макро- и микрогемодинамики, метаболизме приводят к тому, что в тканях жизненно важных органов плода развиваются некрозы и ишемия. В первую очередь это происходит в надпочечника и в центральной нервной системе.
Лечение преэклампсии
Преэклампсия опасна и для матери, и для ребенка. Даже если состояние женщины нетяжелое, нужно наблюдение и сохранение беременности в стационаре. При тяжелом состоянии может потребоваться экстренная помощь.
Тактику лечения выбирают в зависимости от тяжести патологии и срока беременности. Лечение ведут в нескольких направлениях².
Снижение артериального давления
Для этого подходят не все антигипертензивные средства. Например, ингибиторы АПФ, антагонисты рецепторов ангиотензина II и некоторые другие препараты не рекомендованы. Врач может назначить метилдопу. Также возможно применение альфа-адреноблокаторов, нифедипина, клонидина. Выбирать препараты для снижения артериального давления и рассчитывать дозировку должен врач. При антигипертензивной терапии нужен постоянный контроль артериального давления, а также периодические УЗИ для контроля состояния плода.
Противосудорожная терапия
Предполагает внутривенное введение сульфата магния. Рекомендовано при тяжелой преэклампсии, но врач может применять магнезию и при умеренной преэклампсии, а также для профилактики, если есть риск ее развития. Магнезиальную терапию применяют не дольше 5-7 дней. Сульфат магния вводится, чтобы предупредить появление новых судорог, а также в течение суток после родов².
Родоразрешение
Преэклампсию нельзя вылечить, и единственный способ избавиться от нее — родить. Пока она остается умеренной, можно контролировать ее под наблюдением врачей, чтобы роды не были слишком ранними. Однако если есть экстренные показания, в неотложном порядке проводят родоразрешение. Оно необходимо при признаках отслойки плаценты, острой гипоксии плода, при кровотечении из родовых путей, при угрозе жизни матери. Состояние женщины стабилизируют до родов. Если возможно, роды проходят естественным путем, если нет, делают кесарево сечение.
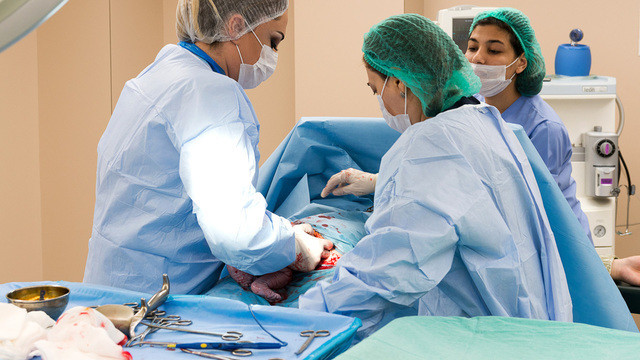 Женщинам с преэклампсией часто рекомендуют экстренное кесарево сечение. Фото: Nasimi / Depositphotos
Женщинам с преэклампсией часто рекомендуют экстренное кесарево сечение. Фото: Nasimi / Depositphotos
Срок беременности, на котором возникла преэклампсия, влияет на тактику лечения:
- до 22-24 недель — считается, что беременность угрожает жизни женщины, и ее прекращают;
- от 25 до 33 недель — беременность сохраняют, если не развивается неконтролируемая артериальная гипертензия, нет опасности для матери или ребенка;
- после 33-34 недель — подготовка к родам и родоразрешение (кесарево сечение).
В каждом случае решение о родоразрешении, сохранении или прерывании беременности должен принимать врач с учетом предполагаемых рисков, динамики состояния матери и плода.
При тяжелой преэклампсии женщине может потребоваться экстренная помощь с госпитализацией в палату интенсивной терапии или реанимации. В течение суток после родов необходимо наблюдение в палате интенсивной терапии. В восстановительный период нужно контролировать содержание белка в моче, показатели функции печени, артериальное давление. Если оно остается высоким спустя шесть недель после родов, нужна консультация терапевта или кардиолога. Кроме этого женщине, пережившей преэклампсию, может быть назначено МРТ головного мозга.
Применение дексаметазона
При тяжелой преэклампсии, развивающейся на сроке до 34 недель, возникает риск преждевременных родов. Для плода это опасно развитием РДС (респираторный дистресс-синдром) — тяжелого дыхательного расстройства, которое возникает в связи с незрелостью легких новорожденного. Для профилактики РДС у ребенка женщине могут быть рекомендованы инъекции дексаметазона, глюкокортикостероида, который ускоряет развитие тканей легких у плода⁵. Терапию желательно закончить как минимум за 48 часов до родов.
Наблюдение после родов
Преэклампсия проходит после завершения беременности, но для женщины сохраняется повышенный риск сердечно-сосудистых заболеваний. После родов в течение нескольких недель нужно измерять артериальное давление. Пока оно не нормализуется, может требоваться прием антигипертензивных препаратов. Если артериальное давление остается высоким спустя 12 недель, нужно обратиться к терапевту или кардиологу для лечения гипертонии.