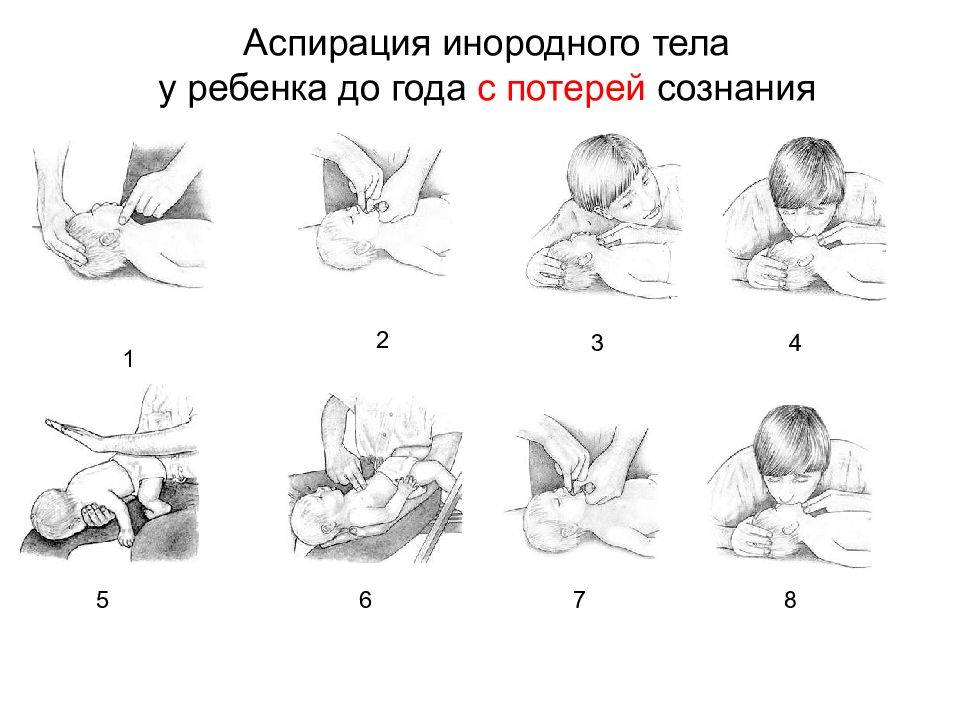
Как быть, если ребёнок перестал дышать?
Если ребенок подавился или поперхнулся и предмет был извлечён, а дыхание не восстановилось, потребуется сердечно-лёгочная реанимация. Компрессию грудной клетки проводят с искусственным дыханием, нажимы ребёнку до года не должны превышать 1 см. Более глубокие нажатия могут привести к травме костей.
На восстановление дыхания и пульса есть драгоценные пять минут, за это время должна приехать скорая помощь. Останавливать искусственную вентиляцию и массаж запрещено. Это может привести к летальному исходу. Методы реанимации применяют и в том случае, когда ребёнок захлебнулся. При каждом вдохе проверяют, поднимается ли у малыша грудная клетка. Если этого не происходит, восстановление дыхания осуществляется неправильно, а воздух попадает в желудок.
Симптомы, сигнализирующие об опасности
Опасность попадания в ротик малютки инородного предмета состоит в том, что он может перекрыть дыхательный проход. Блокировка органов дыхания вызывает удушье. При попадании жидкости из бутылочки, пищи или мелких объектов в дыхательные пути, у ребенка появляется защитная реакция. На рефлекторном уровне он начинает кашлять, чтобы избавиться от лишнего тела. При условии, что малыш кашляет, ему уже можно не помогать. Кашель – признак того, что дыхательные пути не забиты.
Перекрытие дыхательного канала – более опасная ситуация. Проход для дыхания закрыт и здесь главная проблема в том, что заметить такую ситуацию бывает непросто. Кроха в такие моменты не плачет и не кричит. Данная экстренная ситуация требует немедленных и решительных действий. Нельзя терять ни минуты.
Перечислим основные признаки, свидетельствующие о наличии проблемы:
Ребенок не может издавать громких звуков, в т. ч. плача. Звуки характеризуются хриплостью и необычностью.
У грудничка глаза и рот заметно раскрываются. Такие симптомы говорят о паническом состоянии новорожденного. Можно заметить повышенное слюнотечение и тщетные попытки вздохнуть
Обратите внимание на живот – он втянут и напряжен.
Когда малыш давится при кормлении, лицо приобретает характерный красный цвет. При отсутствии воздуха и не способности сделать вздох, лицо и губы приобретают синеватый оттенок.
Ребенок может потерять сознание.

Заметив у ребенка такие симптомы, родители должны сохранять самообладание и не паниковать. Действовать нужно умело и решительно. Чрезмерная взволнованность взрослых напугает и без того перепуганного кроху.
Массаж при коликах
Рекомендуется массировать животик ребенка перед каждым кормлением. Для достижения лучших результатов делайте массаж после пятиминутной грелки. Можно нагреть пеленку утюгом или подержать ее на теплой батарее, затем положить на живот малыша, накрыть руками и подержать некоторое время. Смазывать руки маслом или кремом не надо.
- Легко погладьте животик по часовой стрелке. Сделайте примерно 10 оборотов.
- Затем поочередно сгибайте и разгибайте его ножки, прижимая их к животу. Сделайте так 6 – 8 повторений с каждой ножкой.
- Переверните малыша на животик и сделайте несколько поглаживающих движений с боков и над тазовыми костями по направлению от живота к пояснице.
Запор
Как понять, что у новорожденного запор
В течение первого месяца жизни малыш способен опорожнять кишечник после каждого кормления. Однако уже к 4-му месяцу частота стула снижается до 2 – 4 раз в сутки. При этом «грудничок» пачкает подгузники чаще, чем «искусственник», так как материнское молоко усваивается быстрее. Случается, однако, и так, что малыш, находящийся на грудном вскармливании, испражняется через день, а то и реже. Если при этом его стул мягкий и ничего не тревожит малыша, то причин для беспокойства нет. Это значит, что молоко хорошо усваивается его организмом.
Симптомы:
- Ребенок много капризничает, плачет;
- Малыш часто тужится, но «результат» нулевой;
- Любая попытка опорожнить кишечник сопровождается криком;
- Кал твердый, либо имеет вид горошка, либо первая его порция похожа на «пробку», а за ней следует кашицеобразная масса.
Причины запора у грудничка
- При грудном вскармливании запоры может вызвать пристрастие мамы к белковой пище (творог, мясо), к мучным изделиям (белый хлеб, выпечка), к кофе или чаю;
- При искусственном вскармливании — неправильный выбор или неправильное приготовление смеси.
Как помочь малышу:
- Маме следует свести к минимуму потребление перечисленных выше продуктов (кроме мяса, которое необходимо съедать в количестве не меньше 100 г в сутки);
- Есть больше продуктов с клетчаткой (овощи и зелень);
- Делать массаж животика;
- Если причина в смеси — согласовать новую с педиатром;
- Изредка ребенку можно ставить клизму. А вот слабительное — даже в минимальных дозах — давать младенцам нельзя! В любом случае, если состояние малыша вызывает у вас беспокойство, следует проконсультироваться с врачом.
Когда следует беспокоиться:
- Уменьшается количество мокрых подгузников;
- Уменьшается вес ребенка.
Все это говорит о том, что малыш не получает питания в достаточном количестве.
Что нужно знать о кормлении малыша из бутылочки
Во время кормления ребенка из бутылочки тоже важно побеспокоиться о его безопасности
Мамы должны обращать внимание на позицию и выбор подходящих аксессуаров
Размер отверстия в соске для бутылочки имеет важное значение. Если оно слишком большое, то молоко будет быстро вытекать
Тогда ребенку придется быстро сосать жидкость, успевать ее глотать и дышать. Малыши раннего возраста не справятся с этой задачей и могут захлебнуться.Чтобы этого не случилось, выбирайте соски с отверстием среднего размера.
Помните о том, что силиконовые и латексные пустышки имеют свойство растягиваться в процессе использования и во время стерилизации.
Также не увеличивайте отверстие в пустышке самостоятельно. Не кормите ребенка из бутылочки в положении лежа, не оставляйте его одного с емкостью.

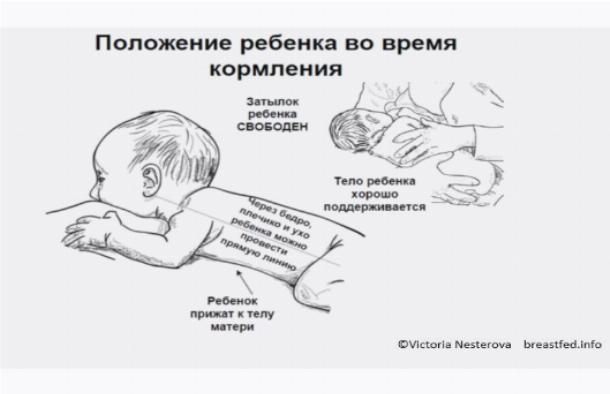
Во время кормления следите, чтобы продольная часть соски была заполнена жидкостью полностью.
Бутылочку должен держать взрослый перпендикулярно лицу грудничка. В такой позиции малыш сможет нормально сосать молоко, а емкость не будет давить на его губы и челюсть.
Первая помощь
Если ребенок подавился и задыхается, четкие последовательные действия взрослых необходимы для спасения его жизни.
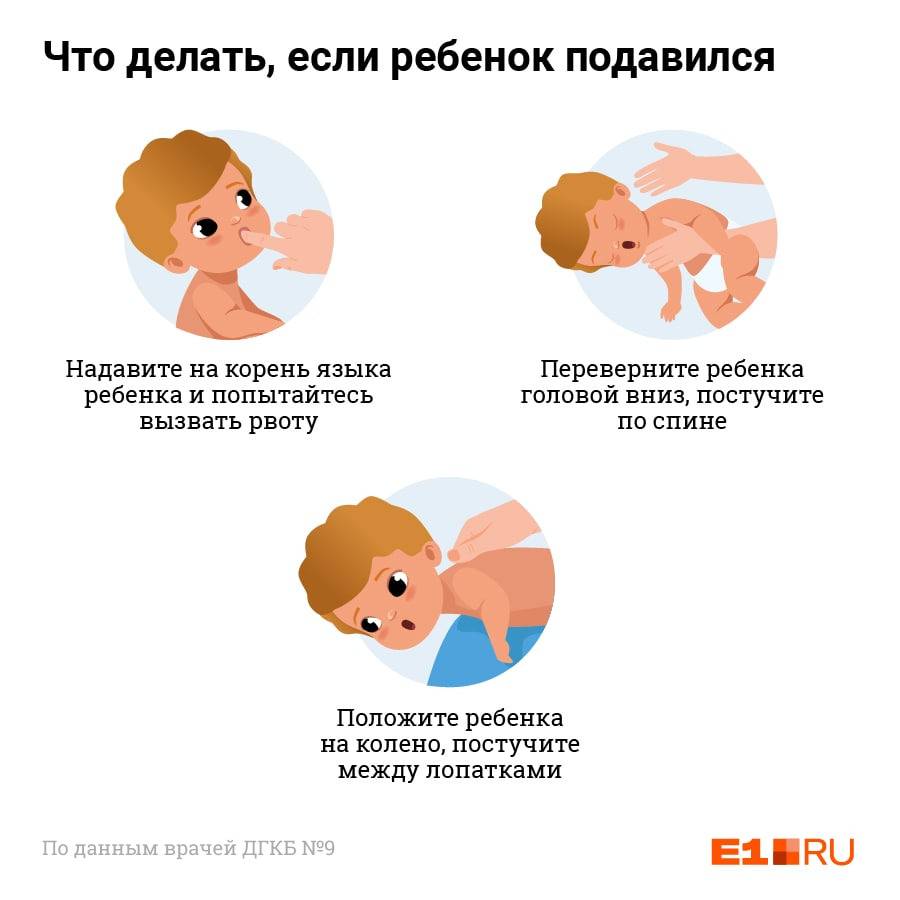
Если малыш подавился молоком и пытается откашляться, паниковать не стоит. Кашель – самый эффективный метод освобождения дыхательных путей. Кашель – это рефлекс, и препятствовать ему не стоит. Если ребенок подавился и кашляет, не нужно делать ничего, а особенно нельзя трясти ребенка. Если кашель не приносит результатов, можно попробовать помочь, надавив на язык ребенка или аккуратно постучав ладонью по спинке, прямо между лопаток.
Действовать без промедлений
Опасная ситуация, если малыш подавился и нет кашля, ребенок безрезультатно пытается втянуть воздух и синеет. Увидев это, взрослый должен делать следующее:
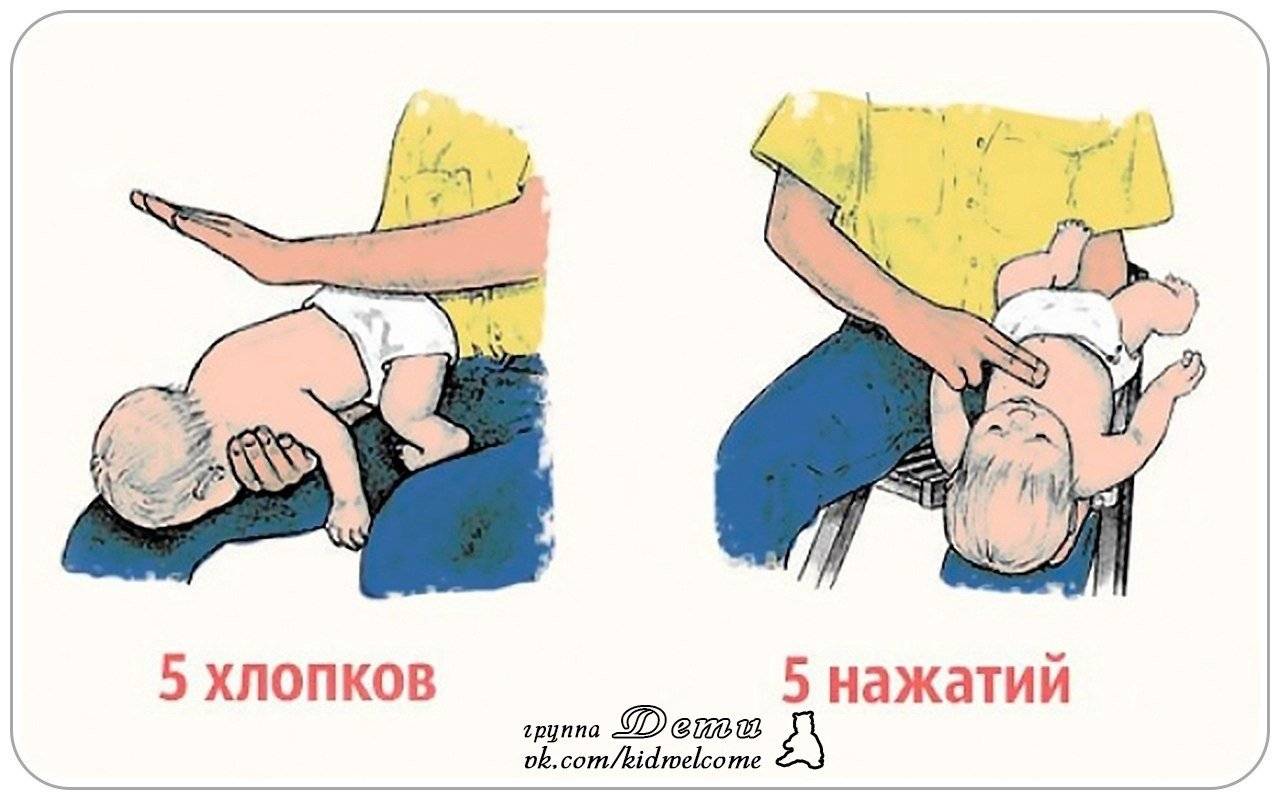
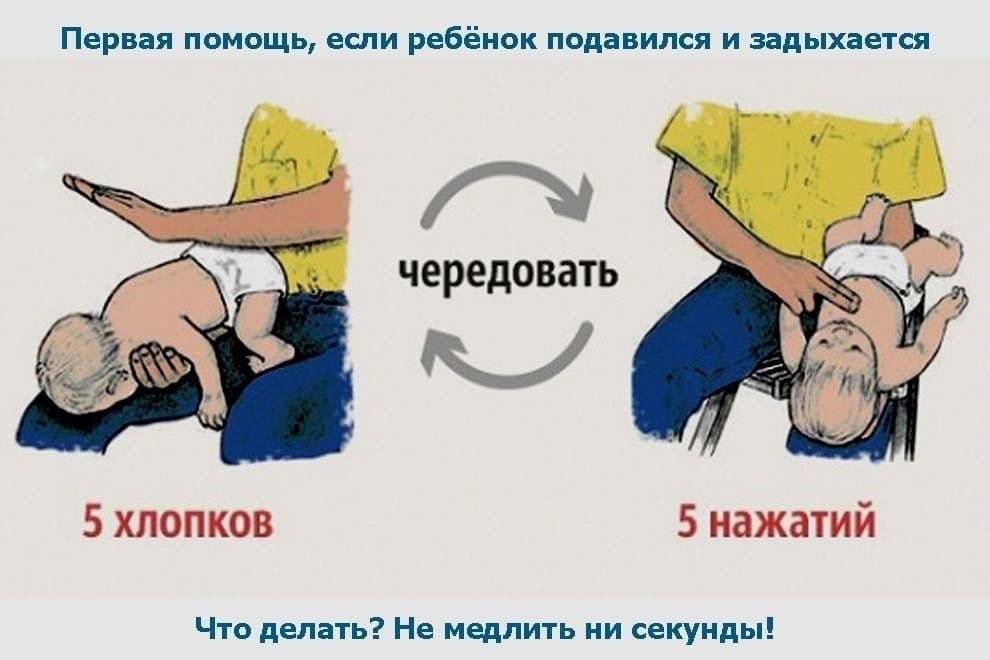
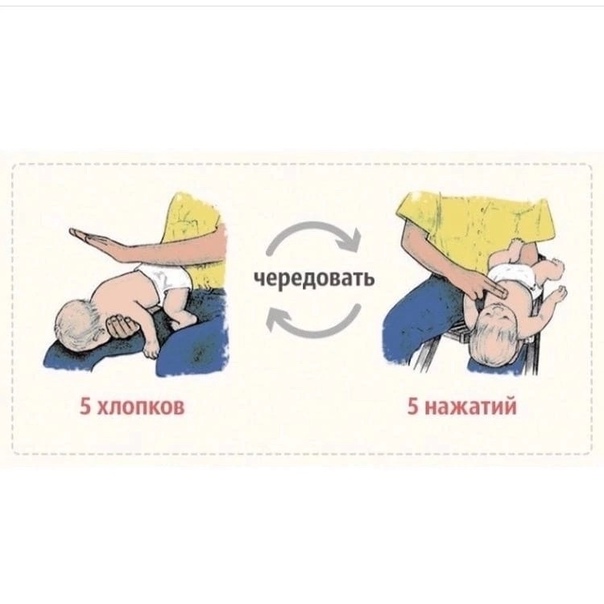
- Ребенка нужно перевернуть вниз лицом, при этом попа его должна оказаться выше уровня головы.
- Около пяти раз нужно хлопнуть меж лопаток крохи, при этом движение идет в направлении от попы в сторону головы.
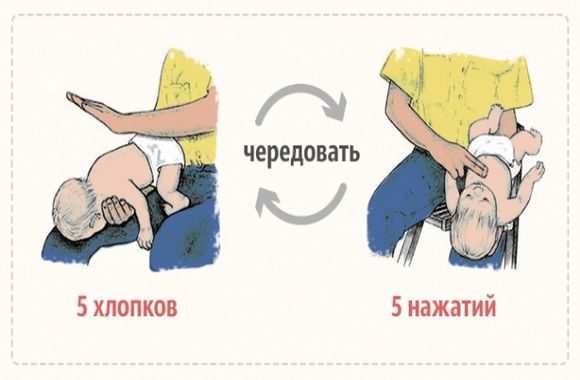
Если не удалось освободить дыхательные пути малыша, его нужно перевернуть на спину и уложить на твердую поверхность, после чего сделать 5 ритмичных надавливаний на нижнюю часть грудины. Движение руки идет строго вверх
Делать это необходимо, чтобы вытолкнуть попавший объект или еду из дыхательных путей.
Все нужно делать быстро, но осторожно, чтобы не причинить повреждение внутренних органов и костей.
Если не появился кашель, крик или плач, не выпал предмет, стоит повторить действия еще раз.
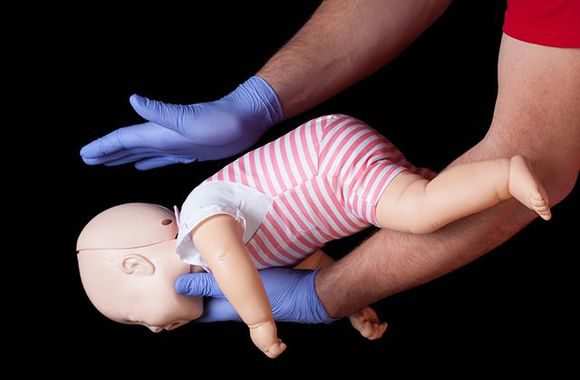
- Проведя данные мероприятия, загляните в рот малыша, попробуйте нащупать посторонний предмет. Если он по-прежнему находится в дыхательных путях, нужно делать искусственное дыхание через нос. Обязательно положите ладонь на грудину, чтобы удостовериться, что хотя бы часть воздуха попала в легкие.
- Все эти мероприятия нужно продолжать делать до приезда бригады неотложной помощи или пока не очистятся дыхательные пути.
Лечение сопения у ребенка
Лечение нужно начинать, когда выявлена основная причина. Диагностика поможет определить, нет ли искривления носовой перегородки, присутствуют ли в носу полипы или инородные тела. В таком случае может понадобиться хирургическое вмешательство.
Инфекционный насморк лечат препаратами местного применения: каплями с ионами серебра или средствами на растительной основе. Их задача – нейтрализовать возникшую угрозу в месте воспаления.
Если пересушенная слизистая свидетельствует о длительном применении средств для сужения сосудов, лечение будет заключаться в увлажнения и восстановлении здоровья слизистой.
Иногда выделение слизи происходит по задней стенке глотки, так как не может свободно вытекать по носовым ходам. Лечение будет направлено на восстановление свободного оттока выделений через нос.
Первая помощь при инородном теле в носу
Если посторонний предмет застрял в носу:
- не вводите в ноздрю ватный тампон или любой другой инструмент;
- не пытайтесь вдохнуть объект или с силой высморкать его. Вместо этого дышите через рот до момента извлечения объекта;
попробуйте зажать здоровую ноздрю и очень тихо выдуть из больной ноздри инородное тело;
- попросите кого-нибудь аккуратно удалить объект пинцетом, если он виден. Опасайтесь протолкнуть его дальше. Если объект не виден или его легко протолкнуть глубже, не пытайтесь его удалять;
- позвоните в скорую помощь или самотеком обратитесь в ближайшее лор-отделение, если самостоятельно не смогли исправить ситуацию.
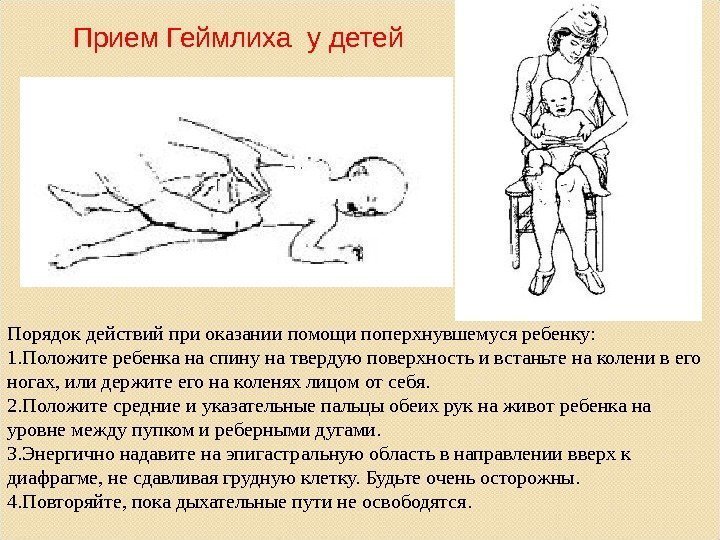
Первая помощь ребёнку от 1 года до 8 лет
Ребёнку старше годовалого возраста помощь оказывается немного по-другому.
- Вы удерживаете его на своём бедре, животом вниз, голова ниже туловища.
- Наносите удары основанием ладони (5 раз) между лопатками.
- Переворачиваете на спину и быстро (одно нажатие в секунду) нажимаете на грудину по линии, проходящей между сосками, также 5 раз.
- После этого осматриваете ротоглотку, если видите инородное тело, пробуете его удалить.
- И в случае успеха начинаем делать ребёнку искусственное дыхание. Для этого вы производите 5 вдохов «рот в рот» или «рот в нос». Голова ребёнка при этом не должна быть закинута чрезмерно.
- Повторяете весь цикл сначала до удаления инородного тела.
Что делать если подавился ребенок старше года
Если вы заметили признаки удушья у ребенка старше 1 года, то действуйте по такому плану:
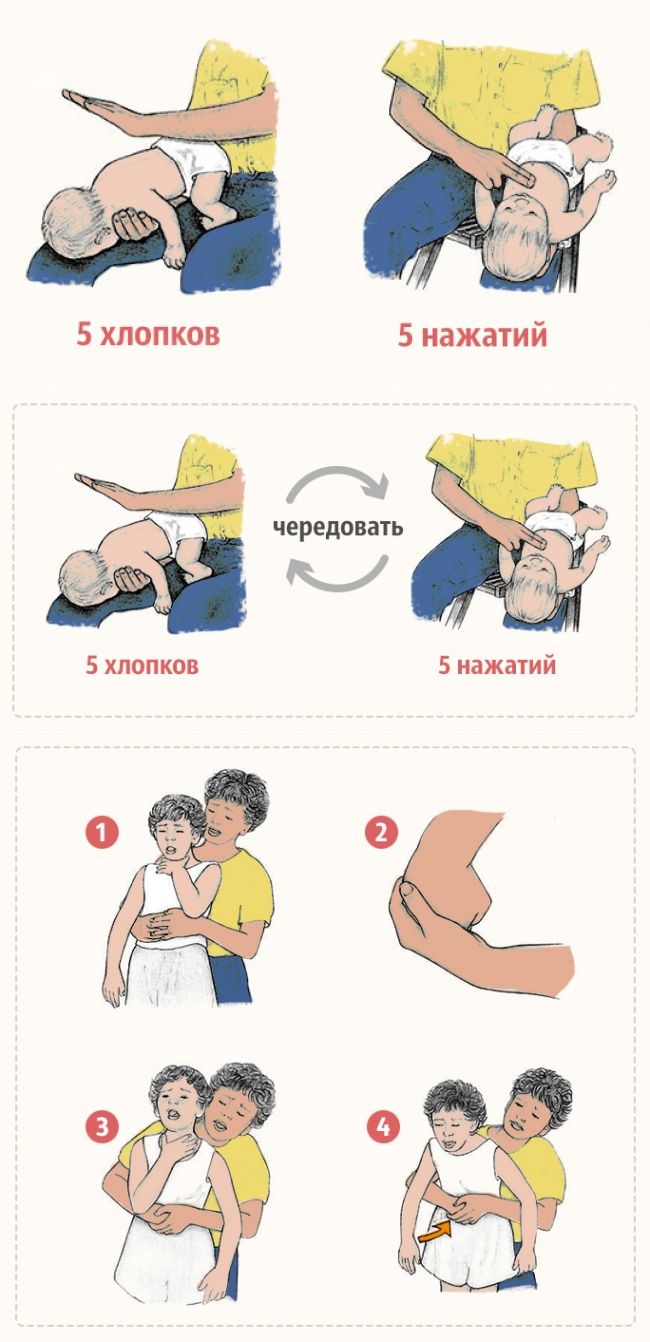
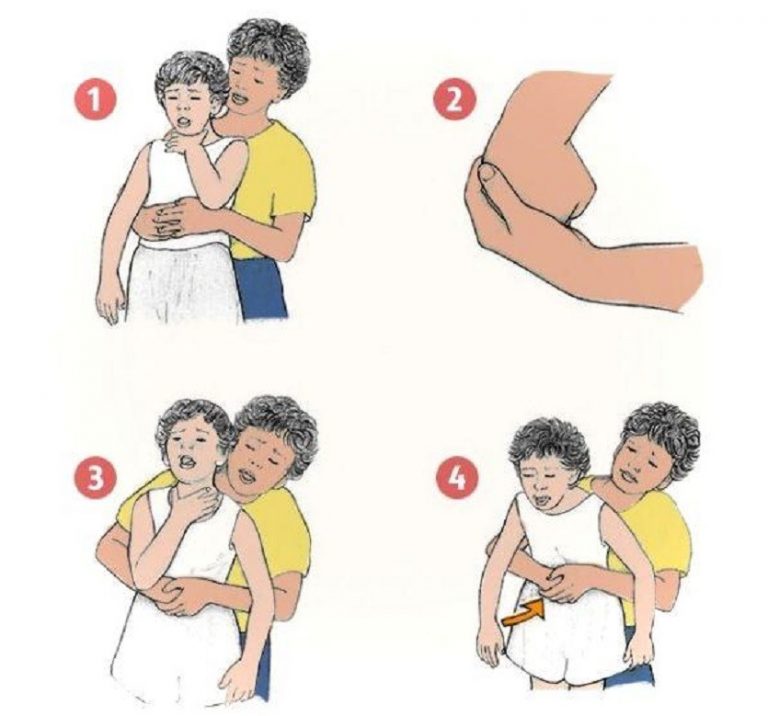
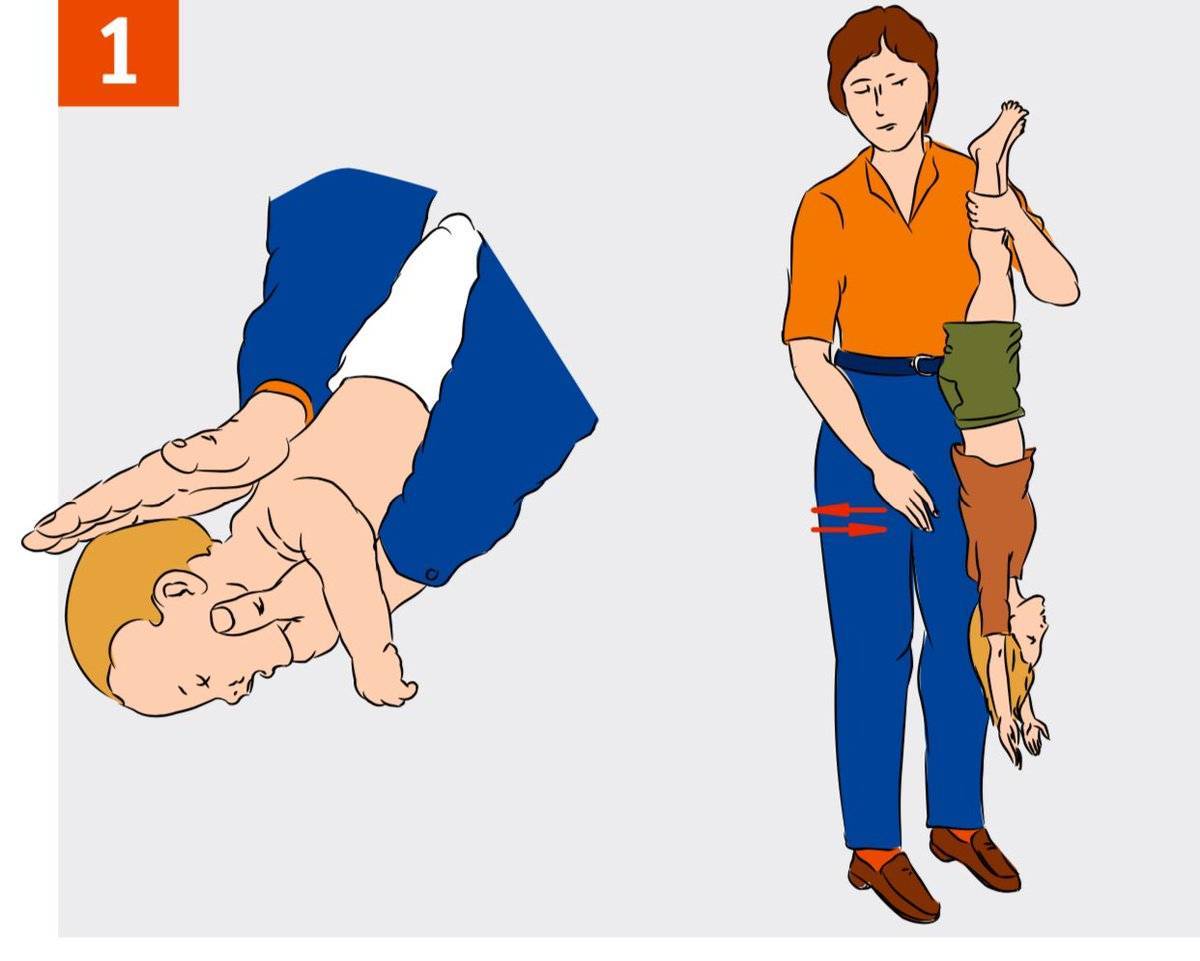
- Поверните малыша спиной к себе, обнимите за талию;
- Одну руку сожмите в кулак, прижмите к животу на участке между пупком и подреберьем;
- Вторую руку положите на кулак;
- Резко надавливайте на живот по направлению сверху-вниз. Повторите этот прием 5 раз;
- Потом похлопайте малыша по спине в области между лопатками. Повторяйте такие движения, пока не убедитесь, что дыхание нормализовалось. Как правило, после первых толчков инородное тело выходит их дыхательных путей, и кроха делает резкий вдох.
Обязательно проконтролируйте момент отхождения чужеродного тела из ротовой полости. Потом при первой же возможности покажите малыша врачу.
Если подавился ребенок старше 3 лет, то вышеописанные приемы можно дополнить стимуляцией рвоты. Для этого нажимайте на корень языка ложкой или пальцами. После извержения рвотных масс инородное тело должно выйти из респираторного тракта, что спровоцирует рефлекторное расслабление мышц.
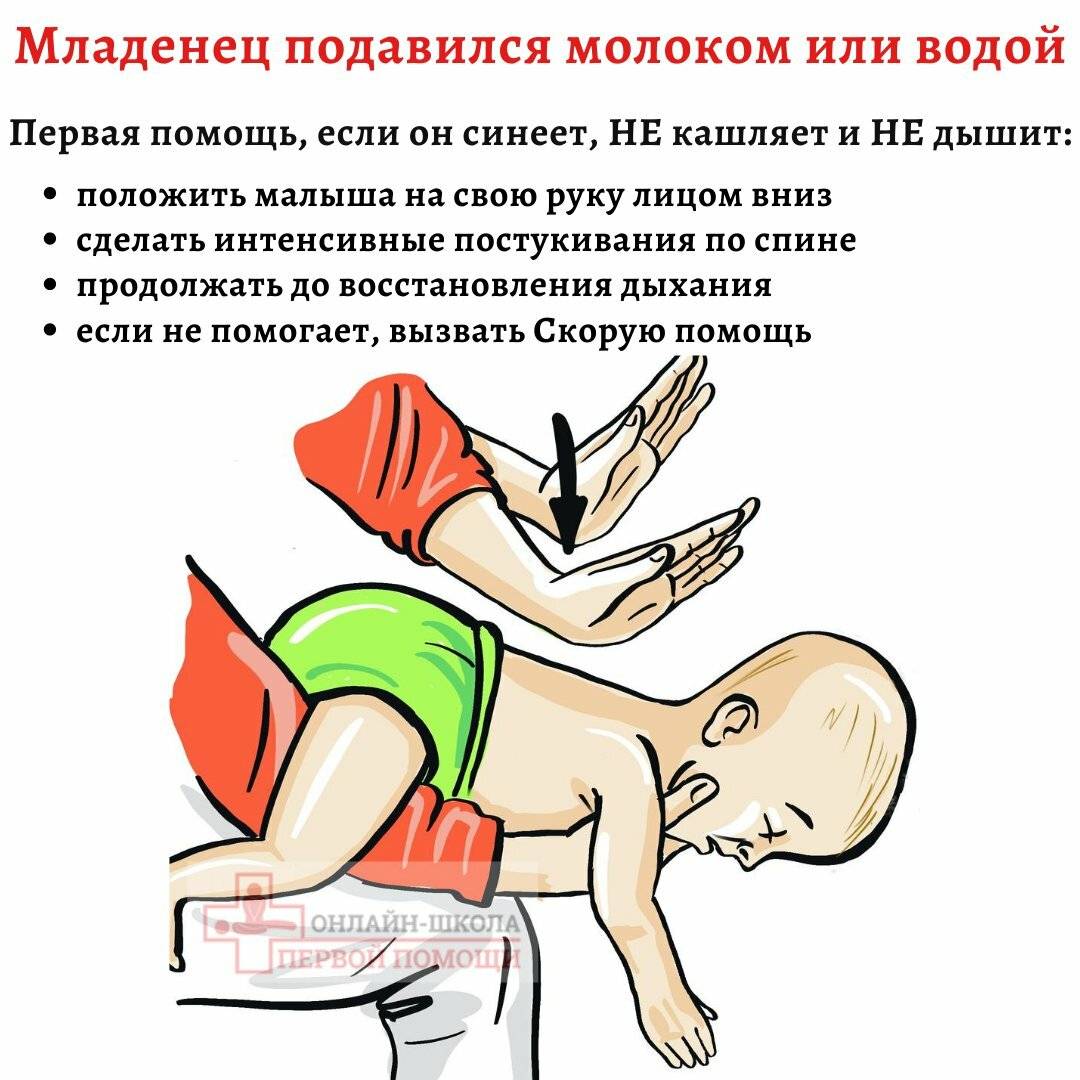
Если ребенок захлебнулся водой, то положите его себе на ноги лицом вниз (голова свисает низко), а потом похлопайте его по межлопаточной области. Эти приемы провоцируют кашель и отхождение воды из дыхательных путей.
При потере сознания детям постарше тоже делают искусственное дыхание и массаж сердца, как при реабилитации грудничков. Отличие лишь в том, что массаж проводят руками. Для этого одну руку накладывают на другую на участке между сосками, и резко нажимают на грудную клетку.
Ситуация, когда ребенок подавился – это не такое уж и редкое явление. Если родители заметили симптомы удушья, то они должны срочно вызвать медиков. Затем нужно оказать малышу первую помощь, при этом нужно соблюдать спокойствие и действовать четко.
Методы восстановления дыхания для грудничков и детей старше года немного отличаются, поэтому выберите способ с учетом возраста ребенка.
Если кроха находится в обморочном состоянии, то необходимо сделать искусственное дыхание и непрямой массаж сердца. Дальнейшие действия выполнят медики.
Ребенок не дышит – что делать?
Малыш поперхнулся и сам испугался от этой неожиданности. Стрессовая ситуация способна вызвать спазм гортани. Это приводит к тому, что кроха перестает дышать
Важно знать, как действовать в таких случаях
Воспользуйтесь таким приемом для восстановления дыхания:
- малютку положить на пол в положении на боку;
- голову отклонить слегка назад;
- подбородок приподнять.
Отсутствие результата в такой технике требует срочного выполнения искусственного дыхания. Производится оно так:
- Ребенок должен лежать на ровной поверхности в положении на спине.
- Голову запрокинуть и открыть рот.
- Сделать осмотр рта на предмет инородных тел.
- Сделать глубокий вдох.
- Поместить нос и рот малютки в свой открытый рот и выдохнуть воздух.
- Процедуру повторить два раза. Правильное выполнение искусственного дыхания приведет к приподниманию груди на вздохе. Отсутствие такой реакции говорит о продолжающейся блокировке дыхательных путей. Необходимо заняться извлечением чужеродного тела, применив ранее перечисленные способы.
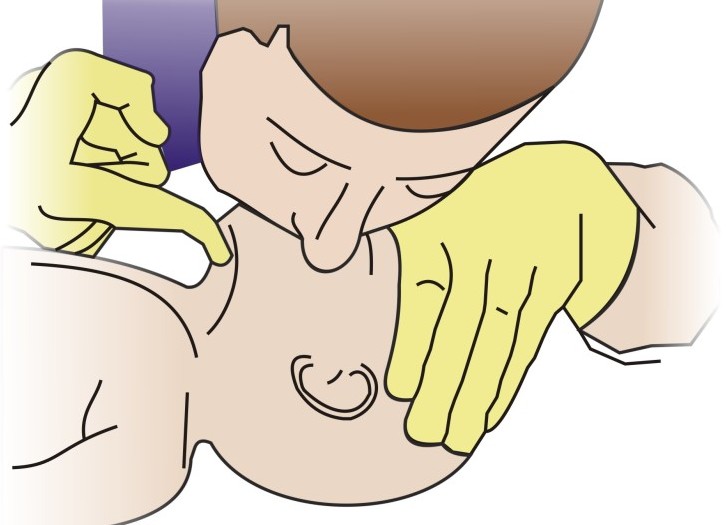
- Положить ладонь малышу на грудь, точно между сосков. Помогая себе второй рукой, совершать резкие надавливания. Сила должна быть большой, а нажатие быстрым. Вдавливание груди должно быть приблизительно на 5 сантиметров.
- Перед следующим надавливанием позвольте груди вернуться в прежнее положение.
- Чередуйте: 15 нажимов – выдыхание воздуха.
Механизм развития и критерии отличия
Каждая деятельность, в том числе и дыхательная, регулируется определенным отделом головного мозга. В состоянии стресса и нервного перенапряжения центральная и периферическая нервная система выходят из строя. Теряется контроль над центром дыхания в головном мозге, распространяется перевозбуждение, в результате чего ускоряется дыхание.
Легкие переполняются воздухом, вызывая гипокапнию, то есть в крови чрезмерно увеличивается количество кислорода, а углекислый газ снижается ниже нормы. Такой дисбаланс газов и вызывает приступ психогенной одышки.
Несмотря на то что симптомы ее проявления схожи с истинной одышкой, все-таки существуют некоторые критерии, позволяющие ее дифференцировать:
Виды одышки
Критерии
Психогенная
Истинная
Причина
При обследовании внутренних органов не удается выявить
Патология сердца, почек, легких и др.
Телесные симптомы
Отсутствуют
Бледность или цианоз кожи, бочкообразная грудная клетка, отеки
Изменение положения тела
Не влияет на характер дыхания
Смена положения может облегчать или провоцировать патологический симптом. Особенно часто усиливается после физических нагрузок.
Характер нарушений
Непостоянный
Постоянный
Периодичность
Обостряется на погоду, в определенное время суток (у одних приступы случаются утром, у других – в ночное время)
Проявляется чаще весной и осенью.
Кашель
Не купируется медикаментозными препаратами
Купируется в ряде случаев медикаментозно
Переключение внимание
Все симптомы уходят, если перевести разговор в другое русло
Одышка сохраняется, связь отсутствует
Основные признаки и симптомы
Наиболее очевидным диагностическим признаком является расстройство дыхательных процессов. Именно оно в последующем приводит к нарушениям работы сердечно-сосудистой системы, ослаблению мышечного тонуса и рефлексов ребенка.
Клинические проявления умеренной асфиксии:
- вялость, слабость;
- сниженная двигательная активность;
- слабые реакции;
- угнетенные рефлексы;
- малоэмоциональный крик;
- тахикардия;
- аритмичное дыхание, иногда – с хрипами;
- кожа – синюшная, но может быстро порозоветь.
Состояние ребенка при этом считается среднетяжелым. В течение первых 2-3 дней жизни он находится в состоянии повышенной возбудимости, которое может сменяться синдромом угнетения, слабости, вялости. Проявляется состояние мелким тремором рук и ног, нарушенным сном, слабыми рефлексами.
При тяжелой асфиксии клиническая картина включает:
- отсутствие крика при рождении;
- рефлексы сильно угнетены или резко снижены;
- кожа синюшная, бледная, с «мраморным рисунком»;
- дыхание поверхностное, аритмичное и периодически отсутствующее;
- в легких прослушиваются хрипы;
- биение сердца слабое, глухое;
- судороги.
Аденоиды у детей
Пространство носоглотки выстилает лимфоидная ткань. Если она начинает быстро разрастаться, в носу перекрывается проход воздуха, и ребенок вынужден дышать через рот.
Аденоиды – так называется разрастание лимфоидной ткани – влекут за собой широкий спектр недомоганий и проблем в развитии детей. Появляясь у малышей в возрасте от трех до десяти лет, аденоиды становятся причиной частых простуд и воспалений дыхательных путей. Бронхит, ларингит, трахеит или фарингит, истощают детский организм. Ребенок подвержен отитам, которые приводят к проблемам со слухом. Процесс сопровождается аденоидным кашлем.
Если разрастание носоглоточных миндалин приобретает хронический характер, дети страдают аденоидитом. В мозг поступает меньше кислорода, а это может привести к нарушениям речи и проблемам с успеваемостью в школе.
Появление аденоидов может зависеть от наследственных факторов или перенесенных инфекционных заболеваний: кори, скарлатины, коклюша. Влияют на разрастание ткани некоторые вирусы. Спровоцировать появление аденоидов может несоблюдение норм питания, в частности перекармливание.
Внимание родителей должно привлечь дыхание ребенка через рот, особенно ночью. Заложенность носа и затрудненное дыхание при отсутствии насморка или длительный насморк, который долго не лечится, — все это причины, по которым обращение к врачу обязательно.
Как выявляется
При возникновении проявлений одышки следует обратиться к врачу. В первую очередь, он должен проверить, не является ли симптом признаком физической патологии. Для этого врач проводит опрос пациента, а после приступает к объективному обследованию: осматривает, прослушивает больного.
Чтобы исключить болезни внутренних органов, назначается ряд обследований:
- рентгенография;
- аллергопробы;
- КТ или МРТ;
- ЭКГ, УЗИ сердца;
- ОАК.
Не выявив патологию, врач отправляет больного к неврологу или психотерапевту.
Психотерапевт собирает психогенный анамнез, куда входят сведения о наличии психических расстройств, возможного психотравмирующего фактора, а также особенности развития в детстве.
Психологический анализ подразумевает исследование личности, в том числе — с помощью тестирования. Особенно эффективен Наймигенский опросник, который результативен в 90% случаев. Он был разработан голландскими пульмонологами. Включает в себя 16 позиций, характеризующих признаки ГВС. Их выраженность оценивается в пределах 0-4 балла.
В процессе неврологического осмотра проверяются неврологические симптомы, определяют повышенную потливость ладоней и стоп. Возможно проведение электромиографии.
Среди дополнительных обследований выделяют гипервентиляционную пробу, кислотно-основное обследование крови, а также баланс электролитов. Как правило, при неврогенной одышке выявляется дефицит магния и кальция в крови.
Когда следует вмешаться?
- Малыш задыхается, пытается ловить ртом воздух.
- Его кожа приобретает синюшный оттенок.
- Рот у карапуза открыт, а слюноотделение повышено.
- Глаза крохи широко распахнуты, и в них застыл испуг.
- Ребёнок постоянно пытается обхватить своё горло руками.
- Он не может ни говорить, ни плакать, что свидетельствует о том, что дыхательные пути малыша перекрыты.
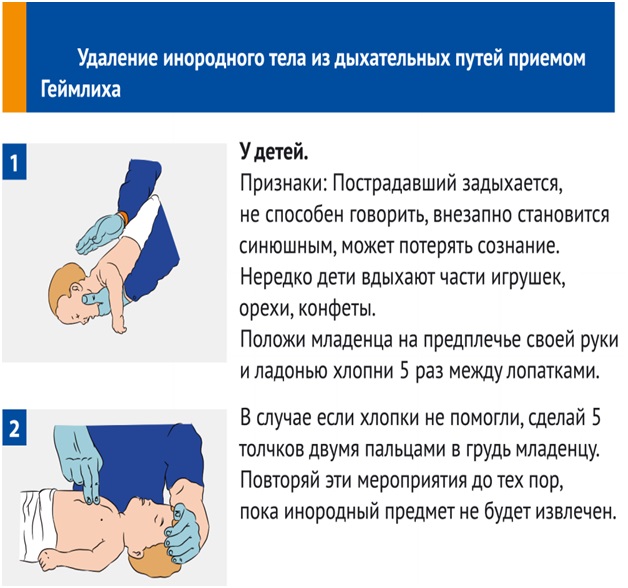
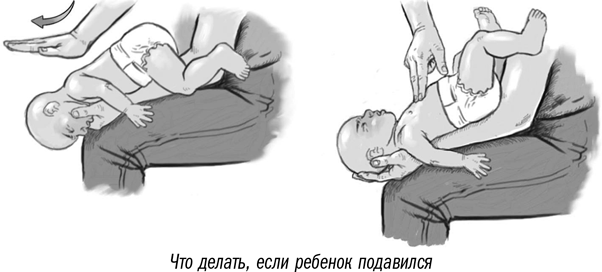
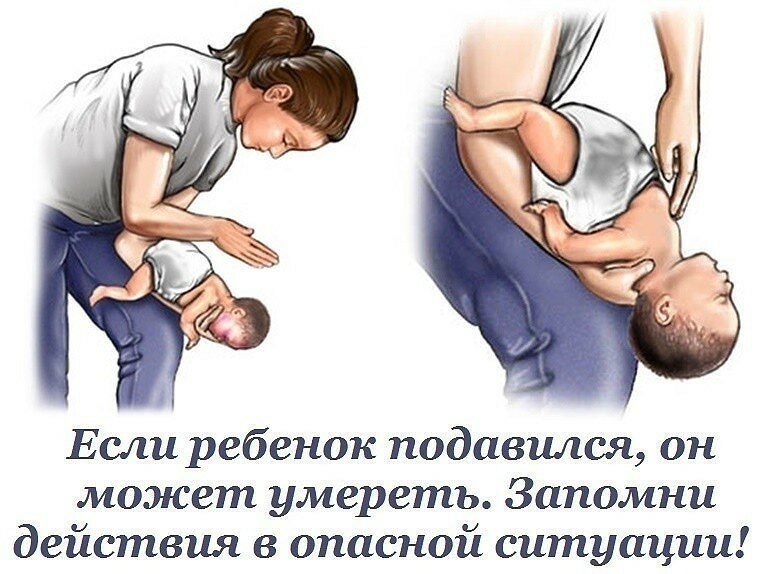
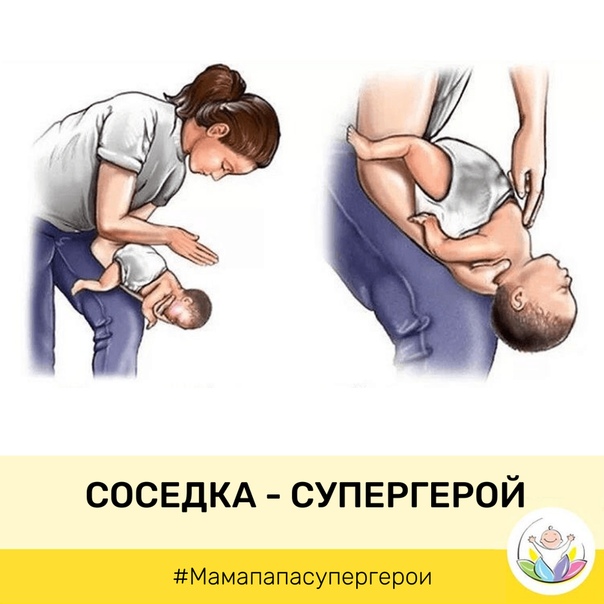
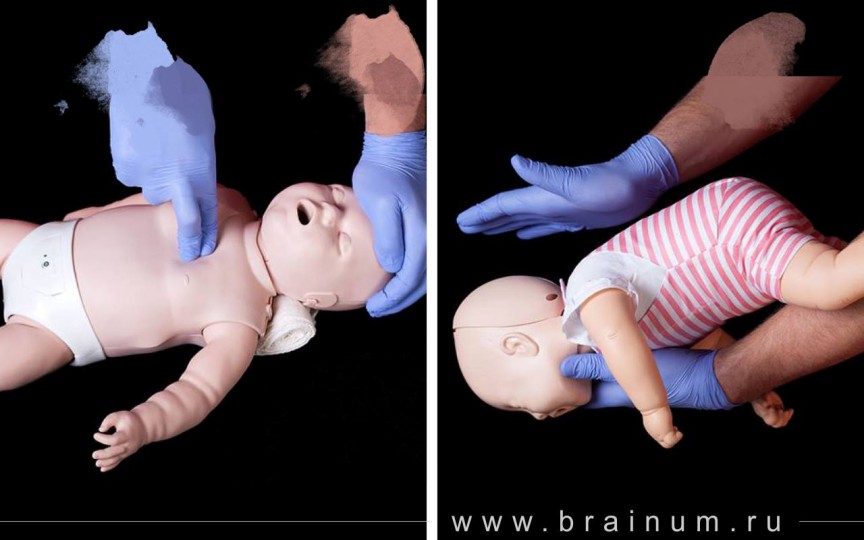
Если подавился грудничок, расположите малыша вдоль своей руки, чтобы он лежал лицом вниз, как показано на иллюстрации
Искусственное дыхание – как делать правильно
Если у пострадавшего случился обморок, дыхание отсутствует, ваша задача – обеспечить поступление кислорода в организм ребенка до приезда реаниматолога.
Пошаговая инструкция:
- Уложите ребенка лицом вверх, поверхность ровная и жесткая.
- Запрокиньте голову пострадавшего немного назад, или просто поднимите подбородок, откройте ему рот.
- Вытяните вперед нижнюю челюсть, зафиксируйте. Нос зажмите. Детям до 8 месяцев нос не зажимают.
- Выполните 5 вдохов рот в рот. Если грудная клетка пострадавшего поднимается, вы все выполняете правильно.
- Непрямой массаж сердца – 30 ритмичных нажатий двумя ладонями на центр грудины, с секундным интервалом. Грудь ребенка вдавливать примерно на 5 см, между нажатиями она должна подниматься.
- 2 вдоха рот в рот, и опять 30 компрессий на грудину.
- Быстро осмотрите ротовую полость. При отсутствии самостоятельного дыхания, продолжайте реанимационные действия.
Даже если у вас все получилось до приезда скорой, ребенок задышал самостоятельно, не игнорируйте помощь врачей. Часто застрявшие предметы травмируют слизистые, выявить повреждения сможет только специалист.
Метод хлопанья по спине и надавливания на грудь
Ситуация намного усложняется, если ребёнок до года или в год начал махать руками, втягивать животик, а вот плакать он уже не может. Неправильные действия взрослых способны вызвать удушье или смерть.
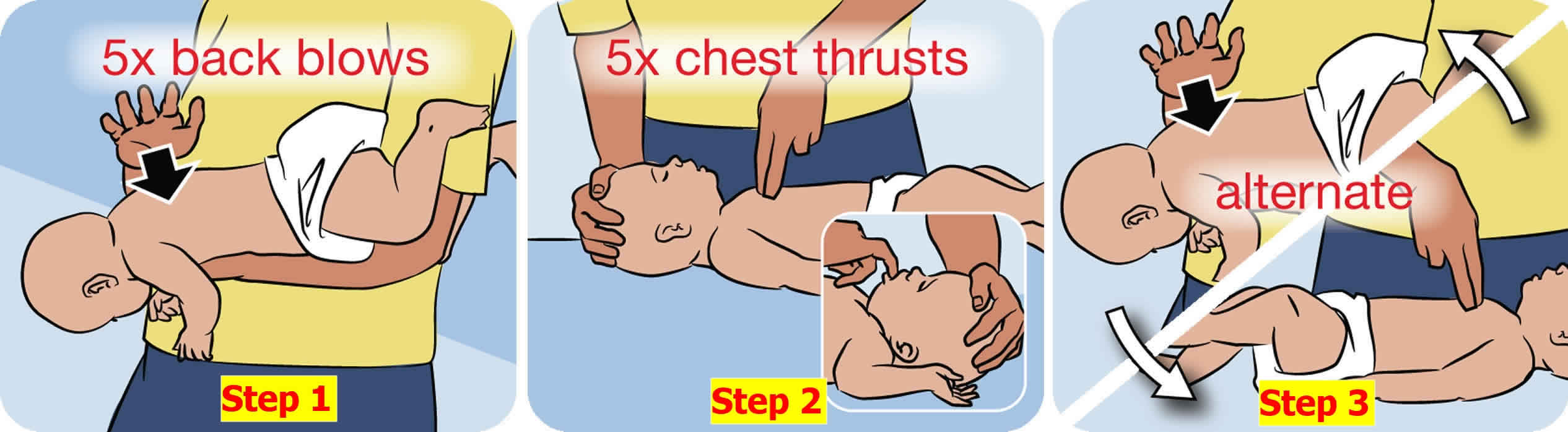
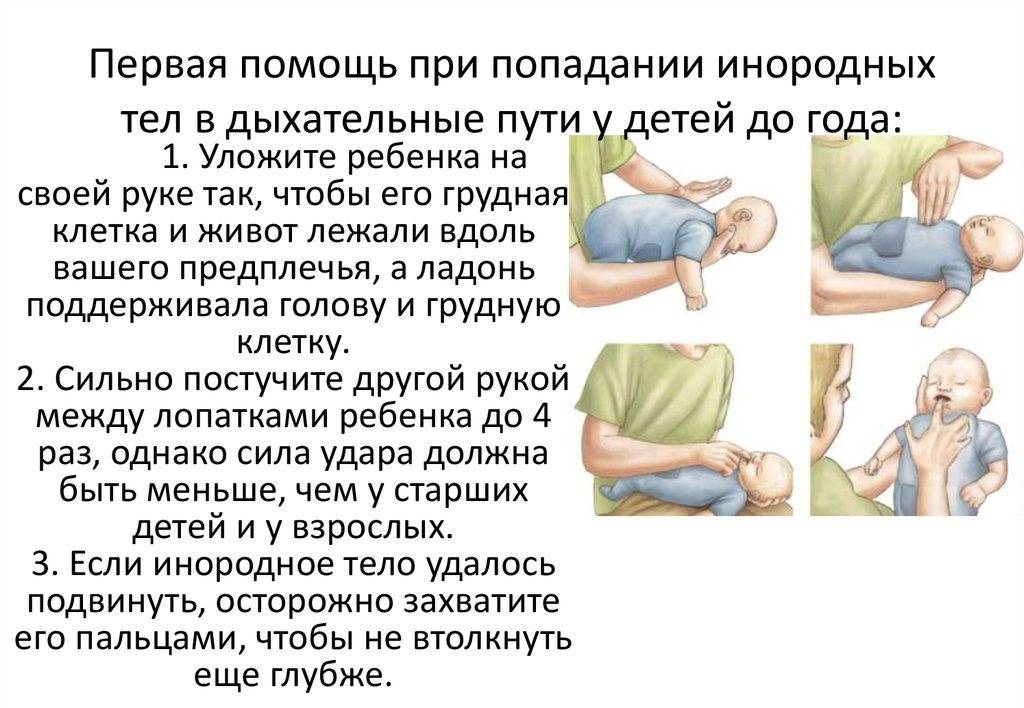
Чтобы освободить дыхательные пути грудному малышу, воспользуйтесь следующей техникой, состоящей из 5 шагов:
Если месячный ребёнок поперхнулся молоком, слюнями, начал очень часто дышать, при этом дыхание периодически не прослушивается, поверните кроху к себе спинкой, обнимите рукой, ей же надавливайте в область желудка. Потом наклоните карапуза вперёд и похлопайте 4 раза по спине.
При захлебывании слюнями, молочком или любым напитком и при отсутствии результата от предыдущего шага помочь малышу можно по-другому. Грудной ребёнок кладётся на спину, причём его головка располагается ниже таза. На грудину кладём два-три. Нужно нажать 4 раза, отслеживая, чтобы грудная кость всегда выпрямлялась. Чередуйте нажим и похлопыванье по спинке, ожидая приезд врача.
Если ребёнок и после этого не начал дышать, попробуйте визуально отыскать еду, ставшую причиной удушения
Нужно положить малышу на язычок большой палец, осторожно отвести челюсть вниз и осмотреть горлышко. Если инородное тело находится в пределах видимости и досягаемости, можно постараться его извлечь, схватив пальцами
Остерегайтесь затолкать его ещё глубже.
Если предыдущие действия не принесли облегчения малышу, он до сих пор не дышит, нужно делать искусственное дыхание. Попробуйте сделать 2 вдоха изо рта в рот. Грудная клетка двигается при ваших вдохах? Значит, дыхательные пути освобождены, поэтому нужно продолжить помощь, чтобы ребёнок начал дышать без вашей поддержки.
Пока едет доктор, продолжайте выполнять описанную выше последовательность шагов. При должной сноровке мама может помочь малышу примерно за минуту. Это хороший показатель, поскольку первая помощь в такой ситуации должны быть по-настоящему экстренной.
Не важно, сколько месяцев грудному малышу, который подавился. Вам нужно действовать решительно, однако хлопки и нажатия должны быть резкими, но не слишком сильными
Чрезмерное приложение силы способно привести к разрыву внутренних органов.
Выводы
Попадание таблетки в горло может вызвать раздражение и тревогу. Большую часть времени таблетки застревают не в дыхательных путях, а в пищеводе на пути к животу. Можно постараться откашлять таблетку или помочь ей пройти дальше, употребляя больше жидкости или съедая кусочек пищи. Чтобы предотвратить это в будущем, обязательно пейте воду до, во время и после приема таблеток. Люди, которые борются с рвотой при приеме таблеток, могут проглотить их с помощью гладких продуктов, таких как яблочное пюре. В некоторых случаях врачи могут порекомендовать таблетки меньшего размера или попросить человека раздробить таблетки или капсулы в воде перед их приемом. Обязательно обсудите это с врачом или фармацевтом, прежде чем пытаться сделать это.
Авторы другого исследования утверждают, что виноград является распространенной причиной удушья у детей.