Провоцирующие факторы
Для астмы характерно приступообразное течение. Другими словами, приступы нарушения дыхания чередуются с относительно нормальным самочувствием ребенка.
Существует ряд внешних воздействий и внутренних факторов, так называемых «триггерами», которые способны спровоцировать приступ даже на фоне лечения. Триггеры для каждого человека индивидуальны, но у большинства больных обострение астмы вызывают следующие факторы (рис. 1):
- Физическая активность.
- Вдыхание холодного воздуха, пыли, пыльцы растений, сигаретного дыма.
- Инфекционное заболевания, в том числе ОРВИ, грипп.
- Сильные эмоции: стресс, переживания, активный смех или плач.
- Резкое изменение погодных условий: перепады температуры, высокая жара и влажность или заморозки и т.д.
- Медикаменты, чаще всего: нестероидные противовоспалительные средства, такие как аспирин и ибупрофен.
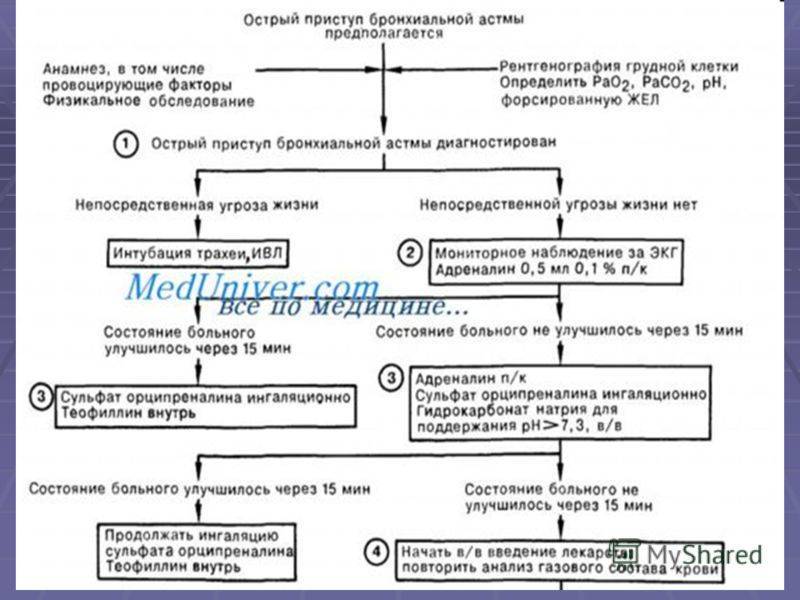
Приступ бронхиальной астмы
Приступ бронхиальной астмы развивается с предвестников заболевание, зачастую после контакта с аллергенами.
Приступ может длиться от нескольких мин до нескольких часов.
Приступ бронхиальной астмы чаще возникает в ночное время.
Во время приступа разворачиваются симптомы астмы у детей, т.е. одышка, удушье, свистящее дыхание и конечно сухой мучительный кашель. В этот период требуется оказания экстренной помощи ребенку.
Астма у детей имеет свои осложнения: дыхательная недостаточность, разрыв капсулы легкого в результате повышения давления в момент приступа (спонтанный пневмоторакс), аритмия, гипотензия, нарушение мозгового кровообращения и т.д.
В совокупности симптомы астмы у детей не дают право выставить окончательный диагноз.
Для постановки диагноза «астма» у детей проводят ряд диагностических тестов. Исследование функции внешнего дыхания (спирометрия), максимальной скорости выдоха (пикфлуометрия), компьютерная томография, рентгенография легких, общего анализа крови и т.д.
Когда обратиться к доктору?
Бронхиальная астма – это хроническое заболевание, при котором регулярные визиты к доктору являются неотъемлемой частью лечения. Во время таких профилактических осмотров доктор проводит необходимые контрольные обследования и корригирует дозы используемых препаратов или меняет их на более подходящие.
Но в некоторых случаях необходимо обратиться к врачу ранее запланированной контрольной консультации. Причинами внепланового обращения в больницу могут стать:
- Частое появление приступов кашля и одышки, несмотря на регулярное и правильное использование всех медикаментов.
- Жалобы ребенка на боль или сдавливание в груди, сложности с дыханием.
- Частая потливость, бледность, беспричинно ускоренные сердцебиение и частота дыхания.
- Невозможность выполнять бытовые действия и ранее переносимые физические нагрузки из-за одышки или приступов кашля.
- Появление сопутствующих инфекционных заболеваний дыхательной системы, например – гриппа или бронхита.
Причины бронхиальной астмы у детей
Не существует единственной известной причины, вызывающей бронхиальную астму. Тем не менее, некоторые факторы могут увеличить вероятность того, что у ребенка разовьется заболевание. Это могут быть генетически факторы или внешняя среда, особенно в раннем возрасте.
Факторы риска бронхиальной астмы у детей
Вероятность развития заболевания возрастает, если:
- в семье ребенка есть больные бронхиальной астмой или другим связанным аллергическим заболеванием (так называемые, атопические болезни), например, экземой, сенной лихорадкой или пищевой аллергией;
- у вашего ребенка развивается другое атопическое заболевание, например, экзема, сенная лихорадка или пищевая аллергия.
- ваш ребенок перенес острый бронхиолит (инфекцию легких, распространенную у детей, которая вызывается вирусом);
- ребенок подвергается воздействию табачного дыма (особенно если его мать курила во время беременности);
- ребенок был рожден недоношенным;
- ребенок родился с низкой массой тела (менее 2 кг).
Триггеры бронхиальной астмы
У каждого больного бронхиальной астмой есть свои триггеры (раздражители), которые вызывают появление симптомов. Зная эти триггеры, можно избегать контакта с ними. Виды триггеров:
- Инфекции верхних дыхательных путей и легких, причиной которых часто становится простуда или вирус гриппа.
- Аллергены: пыльца, пылевые клещи, шерсть животных, птичьи перья.
- Раздражители из воздуха: сигаретный дым, пары химических веществ и атмосферные загрязнения.
- Лекарства: обезболивающие, относящиеся к группе нестероидных противовоспалительных средств (НПВС), в частности аспирин и ибупрофен, у некоторых людей вызывают обострение бронхиальной астмы, хотя большинство людей переносят их хорошо. Детям до 16 лет не следует давать аспирин.
- Эмоциональные факторы: стресс или смех, могут провоцировать астму.
- Продукты, содержащие сульфиты. Сульфиты — это природные соединения, содержащиеся в некоторых продуктах и напитках. Также они иногда используются в качестве пищевых консервантов. Большое количество сульфитов содержится в концентрированных фруктовых соках, варенье, креветках и многих полуфабрикатах. Обычно больные бронхиальной астмой не реагирует на подобные триггеры, но есть люди, для которых эта группа раздражителей актуальна. Некоторые вина могут спровоцировать астму у восприимчивых людей.
- Погодные условия: резкое изменение температуры, холодный или загрязненный воздух, ветер, жаркая и влажная погода.
- Домашние условия: плесень и сырость, домашние пылевые клещи и бытовая химия для ковров и напольного покрытия.
- Физическая нагрузка: иногда люди замечают, что симптомы бронхиальной астмы усиливаются при выполнении физических упражнений.
- Пищевые аллергены: некоторые люди испытывают анафилактическую реакцию на орехи и другие продукты. Эти же аллергены могут вызывать серьезные приступы астмы.
Что происходит во время приступа бронхиальной астмы?
Во время приступа бронхиальной астмы:
- мышечные пучки вокруг дыхательных путей сокращаются;
- нарастает воспаление и отек слизистой оболочки дыхательных путей;
- в бронхах образуется липкая слизь (мокрота), за счет чего еще больше суживается их просвет.
Сужение бронхов затрудняет прохождение воздуха во время дыхания, что сопровождается появлением характерных хрипов, однако не у всех больных астмой. Даже во время опасного для жизни приступа не всегда появляются хрипы при дыхании.
Диагностика
Если человека беспокоит появление симптомов аллергии — ему нужно обратиться за консультацией к врачу. Обычно лиц, у которых диагностирована аллергическая астма, ведут аллерголог и пульмонолог.
Чтобы установить, какие именно аллергены провоцируют приступ, могут назначить одну из 2-х методик:
- кожные аллергопробы. Суть метода в том, что на кожу (обычно предплечья) наносят маркером цифры, соответствующие номерам аллергенов, используемых для тестирования. Затем под каждой из них капают небольшую дозу каждого вида аллергенов, на которые у человека может быть реакция. Скарификатором немного царапают кожу. Через 20 минут оценивают результат. Где будет покраснение или другая реакция – на то вещество у человека есть аллергия;
- анализ крови для определения уровня иммуноглобулина Е. Забор производят из вены (натощак).
После получения результатов анализов назначают эффективный план терапии.
Источники
- National Asthma Education and Prevention Program. Expert panel report 3 (EPR-3): guidelines for the diagnosis and management of asthma – summary report 2007. J Allergy Clin Immunol 2007; 120: Suppl. 5, S94–S138.
- Bacharier LB, Boner A, Carlsen KH, et al. «Diagnosis and treatment of asthma in childhood: a PRACTALL consensus report». Allergy 2008; 63: 5–34.
- Gustafsson PM, Watson L, Davis KJ, et al. «Poor asthma control in children: evidence from epidemiological surveys and implications for clinical practice». Int J Clin Pract 2006; 60: 321–334
- Бабакова И.А. «Бронхиальная астма у детей с атопией» // Смоленский медицинский альманах. 2015. №1.
- Mayo Clinic Staff. Childhood asthma
- National Health Service. Asthma.
Чем может помочь психотерапевт при болезнях дыхательных путей?
Во-первых, если это бронхиальная астма, то снять страх перед возможными приступами удушья и неспособностью справиться с ними. Бывает, что больному астмой достаточно одной мысли о приступе или о том, что он забыл дома ингалятор, чтобы началось удушье.
Во-вторых, помочь найти истинную, скрытую в подсознании, причину болезни. Проработать ее и помочь клиенту отпустить ситуацию. Это касается всех возможных болезней – пневмонии, кашля, астмы. Особенно, если традиционное лечение слишком затянулось или не дает результатов.
В третьих: Выработать новые способы поведения и реакции на ситуацию, которая стала когда-то причиной болезни. А также закрепить эти способы на подсознательном уровне для гармоничной и полной жизни.
Симптомы
Симптомы бронхиальной астмы часто имеют индивидуальные особенности. Более того, клинические проявления заболевания могут варьировать от приступа к приступу и изменяться в ходе взросления ребенка.
Наиболее распространенными признаками астмы являются:
- Кашель, который сохраняется длительное время. Зачастую это ранний, а иногда и единственный симптом бронхиальной астмы.
- Появление или обострение приступов кашля ночью, после физической активности или воздействия других потенциальных триггеров.
- Нарушение сна, бессонница, связанная с кашлем и ощущением нехватки воздуха.
- Общая слабость, сниженная активность ребенка, жалобы на быструю утомляемость.
- Ускоренное дыхание и одышка, сопровождающиеся ощущением сдавливания или боли в груди.
- Характерные хрипы и «свистящее» дыхание, проявляющееся специфическим свистящем звуком во время вдоха или выдоха.
- Напряжение мышц шеи и межреберных мышц во время дыхания, втягивания живота при вдохе. В некоторых случаях наблюдается подъем и опускание плеч.
У детей в возрасте до 1 года, помимо вышеупомянутых признаков бронхиальной астмы, могут отмечаться утрата аппетита или характерное «мычание» или «кряхтение» во время кормления.

Кашель и трудности с дыханием – самые явные признаки астмы. Фото: https://ru.freepik.com
Фенотипы астмы
Разделение астмы на фенотипы было связано с разными симптомами, клиническим течением и ответом на лечение у пациентов с одним и тем же заболеванием. Фенотипирование может способствовать лучшему пониманию патофизиологии астмы и улучшить ее лечение.
Аллергическая астма. В разных научных источниках даны разные описания фенотипов (1 – 5). Один из самых распространенных фенотипов – аллергическая астма. Он характеризуется:
- ранним началом, часто в детстве;
- сенсибилизацией к аллергенам окружающей среды;
- прошлыми или настоящими аллергическими заболеваниями – атопический дерматит, аллергический ринит, пищевая или лекарственная аллергия;
- аллергическими заболеваниями в семье.
Обострение аллергической астмы часто характеризуется сезонностью (в зависимости от аллергена, к которому она сенсибилизирована). В тестах мокроты перед лечением и анализах крови у этих пациентов часто встречаются эозинофилы, но они также могут быть связаны с неаллергической астмой.
Эозинофил
Астма на фоне ожирения. Другой фенотип астмы связан с ожирением. Он возникает у пожилых пациентов, редко связан с аллергией и характеризуется частыми и тяжелыми симптомами, подобными астме, неозинофильным воспалением и приемом высоких доз лекарств. Фенотип астмы, связанный с ожирением, также выделяется в педиатрической популяции. Клинические признаки одинаково часто возникают у мальчиков и девочек до 12 лет.
Этот фенотип астмы характеризуется атопией, повышенным уровнем IgE, серьезным снижением функции легких, повышенной чувствительностью дыхательных путей и плохим контролем над астмой.
Связь между ожирением и астмой сложна. Некоторые исследования показывают неозинофильное воспаление в мокроте у взрослых пациентов, но другие ученые говорят, что тяжелая астма, связанная с ожирением, увеличивает уровень интерлейкина 5 в мокроте и эозинофилов в подслизистой основе.
На состояние таких больных влияет диета. Было показано, что диета, например, с высоким содержанием жиров, усиливает воспаление дыхательных путей. У пациентов с астмой, связанной с ожирением, часто встречаются другие заболевания, такие как гастроэзофагеальная рефлюксная болезнь, обструктивное апноэ во сне и депрессия.
Поздняя астма. Фенотип поздней астмы характеризуется первым появлением симптомов астмы у взрослых, особенно у женщин. Этот фенотип не связан с аллергией. Для лечения этого типа астмы часто требуются более высокие дозы ингаляционных глюкокортикоидов.
Грибковая астма. Астма может быть вызвана гиперчувствительностью к грибковым агентам. С грибком связаны два фенотипа астмы – астма с повышенной чувствительностью к грибку и аллергический бронхолегочный микоз. Предрасполагающие факторы могут быть генетическими и средовыми. Плесень дома или на работе увеличивает риск развития и обострения астмы.
Астма, связанная с грибковой сенсибилизацией, может быть умеренной, но имеет тенденцию прогрессировать до тяжелой, особенно у пациентов, которые часто находятся в среде с высоким уровнем этого аллергена.
Диагностические критерии тяжелой астмы, связанной с грибковой сенсибилизацией, – 3 признака:
- грибковая сенсибилизация:
- подтверждение кожными прик-тестами или обнаружением специфических IgE;
- общее значение IgE менее 1000 МЕ / мл.
Астма, связанная с физическими упражнениями. Симптомы этого фенотипа развиваются после короткого периода физической активности и продолжаются 30-90 минут. Распространенность астмы, связанной с физическими упражнениями, составляет 30–70%.
Основной диагностический критерий – снижение объема форсированного выдоха на 10% за первую секунду (ОФВ1). или более после тренировки по сравнению с исходным уровнем.
Астма, спровоцирована аспирином. Аспирин-индуцированная астма делится на подтипы из-за множества клинических признаков, от легких симптомов со стороны верхних дыхательных путей до тяжелой астмы с частыми обострениями.
Астма, спровоцирована аспирином
Синдром наложения астмы и хронической обструктивной болезни легких (ХОБЛ). Для него характерны симптомы как астмы, так и ХОБЛ. Распространенность этого фенотипа составляет 20,9%. Чтобы лучше понять этот синдром, сейчас ведутся международные исследования.
Выделяется фенотип астмы у пожилых людей. Этот фенотип включает как длительную, так и раннюю астму. Клинические признаки бронхиальной астмы у этих пациентов разнообразны, и зачастую их сложно отличить от недугов, вызванных другой сопутствующей патологией.
Лечение астмы у детей
Лечение бронхиальной астмы у детей проводят с раннего возраста после установления диагноза.
Основными врачами, которые наблюдают такого ребенка, будут являться педиатр, аллерголог, иммунолог.
Симптомы астмы у детей купируют комплексно с применением основных групп препаратов.
Назначается базисная терапия (межприступная) и терапия во время приступа. Лечение бронхиальной астмы у детей начинают с проведения беседы с родителями о рационе питания ребенка, микросреде, в которой он находится.
Астма у детей лечится бронходилятаторами, ингаляционными глюкокортикостероидами, а так же другими препаратами, которые устраняют симптомы астмы у детей.
Необходимо проводить коррекцию умственного и физического развития малыша, научить ребенка самостоятельно справляться с заболеванием.
Лечение астмы у детей невозможно без комплексного и раннего подхода врача педиатра, который должен заподозрить первые признаки заболевания. Заболевание, которое приводит к высокому риску серьезных осложнений, относится бронхиальная астма.
Симптомы у ребенка могут быть спровоцированы попаданием аллергена в его организм, сильным стрессом, физической нагрузкой и т.д.
Проводят лечение астмы у детей и методами физиотерапии, которые хорошо устраняют симптомы и не дают развиться очередному приступу.
Итак, астма у детей серьезная проблема, которая с каждым годом поражает все больше молодого населения, ухудшая показатели здоровья.
Основной задачей в лечение астмы у детей лежит устранение ее основных симптомов.
Наследственность является важным звеном в развитии такого заболевания, как бронхиальная астма.
Симптомы у ребенка купируются назначением лекарственных препаратов. Методы физиотерапии широко применимы в лечение астмы у детей.
Алгоритм действий при кетоацидотическом состоянии
Люди, страдающие сахарным диабетом, могут столкнуться с кетоацидотической комой. Это осложнение заболевания, являющееся следствием инсулиновой недостаточности. Процессы, которые происходят в организме при наступлении кетоацидотической комы, – интоксикация, развитие острой сердечно-сосудистой и печеночно-почечной недостаточности.
Основные симптомы, указывающие на кетоацидотическое состояние: слабость, жажда, потеря аппетита, сонливость, тошнота, рвота, нарушение сознания, запах ацетона изо рта. Действия, которые может предпринять медсестра при развитии у пациента этого осложнения диабета:
- Вызвать врача.
- Уложить пациента на горизонтальную поверхность, наклонить голову набок, обеспечить проходимость верхних дыхательных путей.
- Подготовить всё необходимое к проведению венепункции и введению лекарств по назначению врача – инсулина короткого действия, 0,9 % изотонического раствора натрия хлорида.
- Дать пациенту увлажненный кислород.
Результат оказания доврачебной помощи при неотложных состояниях зависит от того, какими знаниями и навыками обладает медсестра. Для качественного выполнения должностных обязанностей медицинскому персоналу рекомендуется регулярно совершенствовать свои знания и навыки. В «Академии профессиональных стандартов» можно пройти курсы повышения квалификации медсестер. Обучение проводится в дистанционном формате без отрыва от работы для учащихся.
Методы лечения бронхиальной астмы
Лечение бронхиальной астмы направлено, прежде всего, на облегчение тяжести симптомов и снижение частоты приступов. К сожалению, полностью исключить возможность повторения астматических приступов нельзя.
В случае если астма имеет аллергическую природу (атопическая бронхиальная астма), в первую очередь следует прекратить или уменьшить контакт с аллергеном.
Квалифицированные аллергологи-иммунологи
«Семейного доктора» дадут Вам персональные рекомендации и выработают эффективный и сбалансированный курс медикаментозной поддержки, подходящей именно для Вашего случая.
Медикаментозное лечение
Курс лечения обязательно предусматривает базовую противовоспалительную терапию. Необходимо постоянное сотрудничество пациента и лечащего врача, поскольку лечение должно быть гибким. При улучшении состояния медицинское воздействие сокращается, если произошло ухудшение – назначаются более сильные препараты.
Первичная профилактика бронхиальной астмы
Если Вы находитесь в группе риска по бронхиальной астме, риск развития заболевания можно снизить, если соблюдать рекомендации врачей. Врачи «Семейного доктора» советуют:
- следить за экологической обстановкой (выезжать из города на периоды, когда вероятен смог);
- производить частую уборку помещений. Желательно убрать из дома ковры, мягкие игрушки, не держать в спальне книги;
- соблюдать правила личной гигиены;
- следить за чистотой домашних животных. Если у Вас их нет, подумайте: может быть, их вообще не стоит заводить;
- употребляйте в пищу только качественные продукты;
- исключите из пользования вещества, которые могут вызывать аллергию. Внимательно пересмотрите средства бытовой химии и парфюмерии;
- устраняйте уже возникшие проявления аллергии, избегайте контакта с аллергенами, на которые у Вас есть реакция;
- не оставляйте без лечения респираторные заболевания, не давайте им перейти в хроническую форму;
- старайтесь вести здоровый образ жизни, укрепляйте иммунитет, больше бывайте на свежем воздухе;
- если Вы курите, бросайте курить.
При риске бронхиальной астмы у ребёнка
Родители могут снизить риск развития бронхиальной астмы у ребенка. Матери, заботящейся о здоровье своего малыша, можно посоветовать:
- во время беременности не курить, правильно питаться, беречься инфекций и проявления аллергии;
- кормить ребенка грудью (по возможности в течение первого года жизни и дольше);
- не спешить с введением вспомогательного питания, тщательно соблюдать в этом вопросе рекомендации врача-педиатра;
- исключить контакт ребенка с табачным дымом;
- своевременно лечить заболевания верхних дыхательных путей (аденоиды, синуситы, тонзиллиты, бронхиты).
Вторичная профилактика бронхиальной астмы
Если бронхиальная астма уже проявлялась (были приступы затрудненности дыхания), то профилактика направлена на снижение риска повторения приступов.
Для этого следует:
- проводить влажную уборку в помещении, где находится человек, страдающий астмой (не реже 1 раза в неделю). В момент уборки самому больному находиться в помещении нельзя;
- из дома (комнаты) больного должны быть удалены все ковры, пледы, мягкая мебель, мягкие игрушки, домашние цветы; в помещение не должны допускаться домашние животные;
- в помещении не должно быть насекомых (тараканов);
- на матрац и подушки следует надеть пыленепроницаемые чехлы. Постельное белье необходимо менять раз в неделю, стирка должна осуществляться гипоаллергенным средством (хозяйственным мылом);
- меню не должно содержать никаких аллергенов;
- следует исключить контакт с табачным дымом (ни активного, ни пассивного курения)
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Что провоцирует / Причины Бронхиальной астмы у детей:
Приступы бронхиальной астмы могут возникнуть из-за разных причин.
Аллергены, которые провоцируют астму:
- пылевой клещ
- частички меха, перьев, кожи животных и птиц
- пыльца цветов и деревьев
- тараканы
- плесень уличная и домашняя
Раздражающие вещества, влияющие на возникновение приступа:
- загрязненный воздух
- сигаретный дым
- сильные запахи краски или пищевых продуктов
- холодный воздух
- сильные эмоции и стресс
Также причинами бронхиальной астмы у детей могут быть сульфиты в еде и в напитках, лекарственные средства (например, бета-блокаторы), гастроэзофагеальная рефлюксная болезнь, инфекции, химические вещества.
Профилактика. Чего стоит избегать астматику
Бронхиальная астма диктует свои правила для жизни, с которыми приходится считаться. Многие астматики знают о них, но все же стоит перечислить основные:
Возможно ли выявить предрасположенность к развитию астмы?
Да, такое возможно, однако тесты не дают 100% точного результата, для подтверждения лучше обратиться к врачу. Однако результаты теста могут дать представление о том, стоит ли избегать факторов риска, которые могут вызвать бронхиальную астму, или жить без ограничений.
| N | Признак | «Да» |
|---|---|---|
| Присвоить результату значение «1» | ||
| 1 | Есть ли родственники, страдающие БА? | Умножить на 9 |
| 2 | Число больных родственников больше двух? | Умножить на 6 |
| 3 | Подверженность респираторным инфекциям (болеет 2 и более раз в году)? | Умножить на 4 |
| 4 | Страдает ли вазомоторным ринитом? | Умножить на 7 |
| 5 | Есть ли атопический дерматит, экзема, крапивница или другие аллергические синдромы? | Умножить на 3 |
| 6 | Есть ли заболевания ЖКТ или печени? | Умножить на 2 |
| 7 | Имеются ли пыльцевая или пылевая аллергия? | Умножить на 20 |
| 8 | Имеется ли пищевая аллергия? | Умножить на 6 |
| 9 | Имеется ли непереносимость антибиотиков? | Умножить на 2 |
| 10 | Имеется ли непереносимость анальгетиков или аспирина? | Умножить на 15 |
| 11 | Имеется ли профессиональная вредность? | Умножить на 3 |
| 12 | Результат умножить на 0,0526 | |
| 13 | Результат разделить на (результат+1) | |
| 14 | Результат умножить на 100% | |
| Полученное число является оценкой вероятности заболеть БА (в %), без учета этиологии |
Провоцирующие факторы
Для астмы характерно приступообразное течение. Другими словами, приступы нарушения дыхания чередуются с относительно нормальным самочувствием ребенка.
Существует ряд внешних воздействий и внутренних факторов, так называемых «триггерами», которые способны спровоцировать приступ даже на фоне лечения. Триггеры для каждого человека индивидуальны, но у большинства больных обострение астмы вызывают следующие факторы (рис. 1):
- Физическая активность.
- Вдыхание холодного воздуха, пыли, пыльцы растений, сигаретного дыма.
- Инфекционное заболевания, в том числе ОРВИ, грипп.
- Сильные эмоции: стресс, переживания, активный смех или плач.
- Резкое изменение погодных условий: перепады температуры, высокая жара и влажность или заморозки и т.д.
- Медикаменты, чаще всего: нестероидные противовоспалительные средства, такие как аспирин и ибупрофен.
Опасна ли астма?
При должном внимании и лечении астма у детей не сопровождается опасными осложнениями и практически не влияет на повседневную активность.
Но иногда болезнь может стать причиной существенного ухудшения работы дыхательной системы, и тогда возникает угроза здоровью и жизни ребенка. Среди осложнений астмы:
- Тяжелые приступы удушья, называемые астматическим статусом. Требуют экстренной медицинской помощи.
- Прогрессирующее снижение функций дыхательной системы.
- Невозможность выполнять любую физическую активность, из-за чего становятся невозможными не только занятия спортом, но и повседневная активность, полноценное посещение школы.
- Тревожность.
- Нарушение сна, бессонница и повышенная утомляемость.
Оказание помощи при гипертоническом кризе
Гипертонический криз – неотложное состояние, характеризующееся резким подъемом давления. Симптомы, которые возникают у больных, – одышка, головная боль, боли в грудной клетке, судороги, рвота, нарушение сознания. Гипертонический криз опасен для жизни пациентов. При резком подъеме давления нарушается кровоснабжение органов и систем, повреждаются органы-мишени, которыми являются головной мозг, сердце, глаза и почки.
При гипертоническом кризе требуется немедленное контролируемое снижение давления. Алгоритм действий для медсестры:
- Через посредника вызвать врача или бригаду скорой помощи.
- Уложить пациента с приподнятой головой. При рвоте повернуть голову больного набок.
- Если сознание пациента не нарушено, следует провести успокаивающую беседу. Она поможет уменьшить эмоциональное напряжение.
- Расстегнуть на больном узкую одежду, затрудняющую дыхание. Обеспечить приток свежего воздуха в комнату. При необходимости провести оксигенотерапию через лицевую маску или носовой катетер.
- Дать больному принять таблетку каптоприла в дозировке 25–50 мг.
- На икроножные мышцы пациента поставить горчичники, а к голове приложить холодный компресс или пузырь со льдом. Эти меры поспособствуют расширению периферических сосудов и уменьшению артериального давления.
- Через 10–15 минут после приема лекарства измерить артериальное давление и подсчитать частоту сердечных сокращений.
Если пациент жалуется на боли в области груди, ему следует дать под язык нитроглицерин, при непереносимости этого препарата – валидол. Дальнейшую лекарственную терапию нужно проводить по назначению врача.
Диагностика и лечение астмы в Медицинском центре «Парацельс»
Детский пульмонолог определяет «факторы риска», которые провоцируют обострение симптомов, например, наличие животных, неподходящий микроклимат. Он умеет рассказать ребенку о болезни в доступной форме. Согласно возрасту, это может быть сказка или астма-урок. Этот специалист имеет специальную подготовку для выявления нарушений дыхательной системы у детей, с учётом всех возрастных особенностей.
В медицинском центре «Парацельс» при бронхиальной астме у детей проводится комплексная диагностика и лечение, при появлении тревожных симптомов заболевания. Мы применяем научно обоснованные методики и оборудование экспертного класса.
Врач подробно опишет все жалобы пациента, проведет осмотр и направит на необходимые лабораторные и инструментальные исследования.
Лабораторные методы диагностики причин бронхиальной астмы у детей:
- развернутый клинический анализ крови;
- биохимический анализ крови;
- аллергические пробы — определение аллергена;
- диагностика инфекций дыхательных путей;
Инструментальная диагностика:
УЗИ плевральных полостей; — исследование функции внешнего дыхания.
В Медицинском центре «Парацельс» применяется мультидисциплинарный подход, поэтому каждый доктор может привлечь к программе диагностики и лечения бронхиальной астмы других специалистов. Команда врачей разберётся в причинах, установит диагноз и назначит лечение.
При необходимости детский пульмонолог направит на консультацию к врачам других специализации: педиатру, оториноларинголог у.
У нас имеются:
- Возможность эффективного лечения в отделении физиотерапии;
- Преемственность специалистов, сохранение всей истории болезни и лечение для дальнейшего наблюдения у педиатра;
Тактика лечения заболевания сугубо индивидуальна и зависит от многих факторов, которые обязательно учитываются. Для лечения применяют противоастматические препараты, ингаляции, небулайзерная терапия.
Самолечение при помощи интернета или по совету фармацевтов в аптеке, чревато опасными осложнениями у ребёнка.
Астма у детей

Бронхиальная астма не всегда сопровождается характерными приступами удушья и хрипами. Иногда ее проявления легко спутать с другими заболеваниями дыхательных путей
Поэтому важно вовремя распознать приступ и четко знать алгоритм действий в этой ситуации
Лечение тяжелой аллергической астмы
Омализумаб – моноклональное антитело, которое связывается с IgE и ингибирует IgE-связанные ответы и снижает экспрессию высокоаффинных рецепторов на поверхности базофилов и тучных клеток. Этот препарат подавляет как ранний, так и поздний ответ на вдыхаемый аллерген, снижает количество эозинофилов в дыхательных путях и крови у пациентов с астмой, а также снижает риск обострений астмы у пациентов любого возраста.
Метаанализ 25 исследований 2013 года показал, что омализумаб значительно сокращает количество обострений и госпитализаций у пациентов с умеренной и тяжелой астмой по сравнению с плацебо. Также сообщалось о нескольких побочных эффектах этого лекарства, наиболее частым из которых является боль в месте инъекции. Четких рекомендаций по оптимальной продолжительности лечения омализумабом пока нет.
Под наблюдением находились пациенты, получавшие омализумаб более 5 лет. Эти пациенты реже испытывали обострения и лучше контролировали астму.
Обзор
Бронхиальная астма — это распространенное длительно протекающее заболевание, которое у большинства детей можно эффективно контролировать. Выраженность симптомов астмы у детей различается: заболевание может протекать как в легкой, так и в тяжелой форме.
В России по различным данным от 5 до 10% детей страдают бронхиальной астмой.
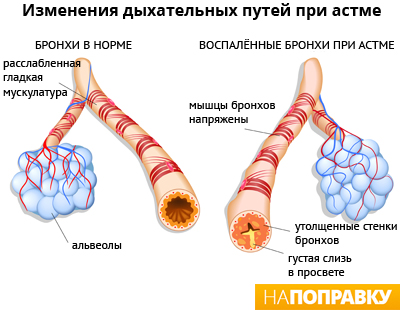 Бронхиальная астма поражает дыхательные пути — небольшие трубочки, называемые бронхами, по которым воздух переносится в легкие и обратно. У ребенка, страдающего астмой, дыхательные пути легких обладают повышенной чувствительностью.
Бронхиальная астма поражает дыхательные пути — небольшие трубочки, называемые бронхами, по которым воздух переносится в легкие и обратно. У ребенка, страдающего астмой, дыхательные пути легких обладают повышенной чувствительностью.
При воздействии на легкие ребенка какого-либо раздражителя — триггера (см. ниже), происходит сужение дыхательных путей, слизистая оболочка воспаляется, а мышцы, окружающие дыхательные пути, сокращаются, что приводит к усиленному выделению липкой слизи (мокроты).
Это затрудняет дыхание и вызывает следующие симптомы:
- хрипы, свистящее дыхание;
- кашель;
- одышку;
- стеснение в груди.
Внезапное проявление симптомов болезни в тяжелой форме называют приступом или обострением бронхиальной астмы. Приступ астмы может быть устранен в домашних условиях, но может потребоваться и лечение в больнице. Иногда обострения могут быть опасны для жизни.
Причины, вызывающие бронхиальную астму, еще до конца не изучены. Заболевание часто носит семейный характер: дети, у которых один или оба родителя страдают астмой, больше предрасположены к болезни.
 Мальчики больше подвержены бронхиальной астме, чем девочки. Однако это соотношение с возрастом меняется: после полового созревания бронхиальная астма чаще встречается у девочек. В подростковом возрасте симптомы бронхиальной астмы могут исчезать. Тем не менее, в зрелом возрасте заболевание может снова возвращаться. У детей бывает трудно диагностировать астму, так как похожие симптомы могут быть вызваны множеством других болезней.
Мальчики больше подвержены бронхиальной астме, чем девочки. Однако это соотношение с возрастом меняется: после полового созревания бронхиальная астма чаще встречается у девочек. В подростковом возрасте симптомы бронхиальной астмы могут исчезать. Тем не менее, в зрелом возрасте заболевание может снова возвращаться. У детей бывает трудно диагностировать астму, так как похожие симптомы могут быть вызваны множеством других болезней.
Несмотря на то, что нет лекарства, позволяющего полностью вылечиться от астмы, существуют эффективные методы лечения, которые помогают контролировать течение заболевания
Важно, чтобы ребенок выполнял все предписания и регулярно проходил осмотры врача. Это поможет контролировать проявление симптомов, пока ребенок растет
Лечение бронхиальной астмы у детей
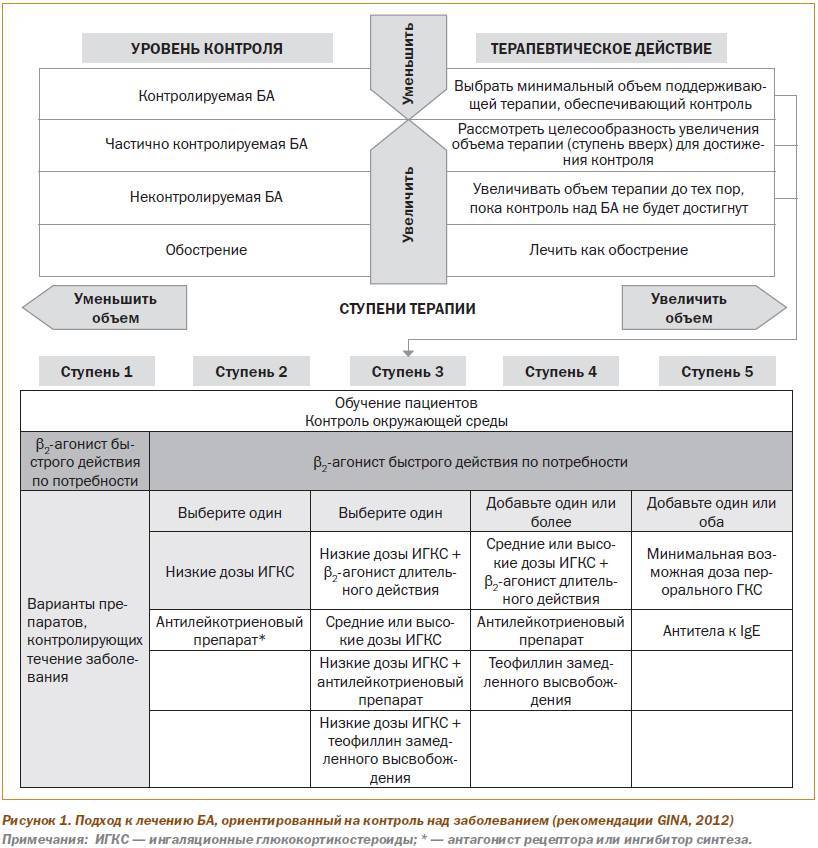
Тактика лечения зависит от тяжести бронхиальной астмы у ребенка, частоты приступов и общего состояния пациента. К сожалению, полностью излечить это заболевание невозможно, поэтому целью проводимой терапии является минимизация частоты обострений и обеспечение полноценной жизнедеятельности ребенка.
Зачастую схема лечения включает две основные категории препаратов – базовые (с длительным эффектом) и «при необходимости» (короткого действия). Первые используются постоянно, вне зависимости от наличия приступов астмы. Вторая категория (чаще всего – ингаляторы, рис. 2) применяется только при развивающихся обострениях как средство для неотложной помощи. При легком течении заболевания и возможности исключить воздействие триггеров возможно использование только препаратов «по необходимости».

Чаще всего при лечении бронхиальной астмы у детей используются следующие группы препаратов:
- Ингаляционные кортикостероиды – флутиказон, будесонид. Самый часто назначаемый класс препаратов для детей до 5 лет. Чаще всего продаются в виде ингаляторов и растворов для небулайзеров (рис. 3). При тяжелом течении заболевания также могут использоваться кортикостероиды в виде таблеток или инъекций.
- Модификаторы лейкотриенов – монтелукаст. Используются при недостаточной эффективности ингаляционных кортикостероидов для детей в возрасте от 1 до 6 лет. Лекарственная форма – жевательные таблетки или гранулы для добавления в пищу.
- β2-агонисты короткого и длительного действия – сальбутамол, фенотерол, сальметерол и формотерол. В зависимости от степени тяжести используются вместе с кортикостероидами или как самостоятельное лечение. Чаще всего продаются в виде ингаляторов и растворов для небулайзеров.
Что нужно знать об астме и аллергии?
17 мая в России и многих других странах отмечается День пульмонолога. Этому празднику во всем мире предшествовали (2 — 6 мая) дни борьбы с астмой. Состоялись многочисленные конференции, просветительские лекции, семинары; производился сбор средств на помощь больным астмой; выходили радио- и телепередачи о симптомах, профилактике заболевания, успехах в его лечении.
Медицинский директор, педиатр GMS Clinic Олег Тогоев представил современный научный взгляд на один из самых распространенных сегодня хронических недугов, число одержимости которым продолжает расти. По прогнозам ВОЗ, к 2025 году число больных бронхиальной астмой увеличится с 300 до 400-450 млн. человек.