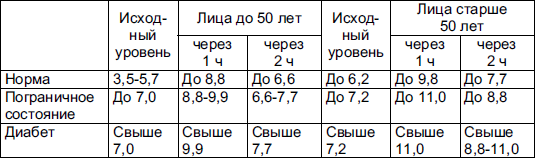
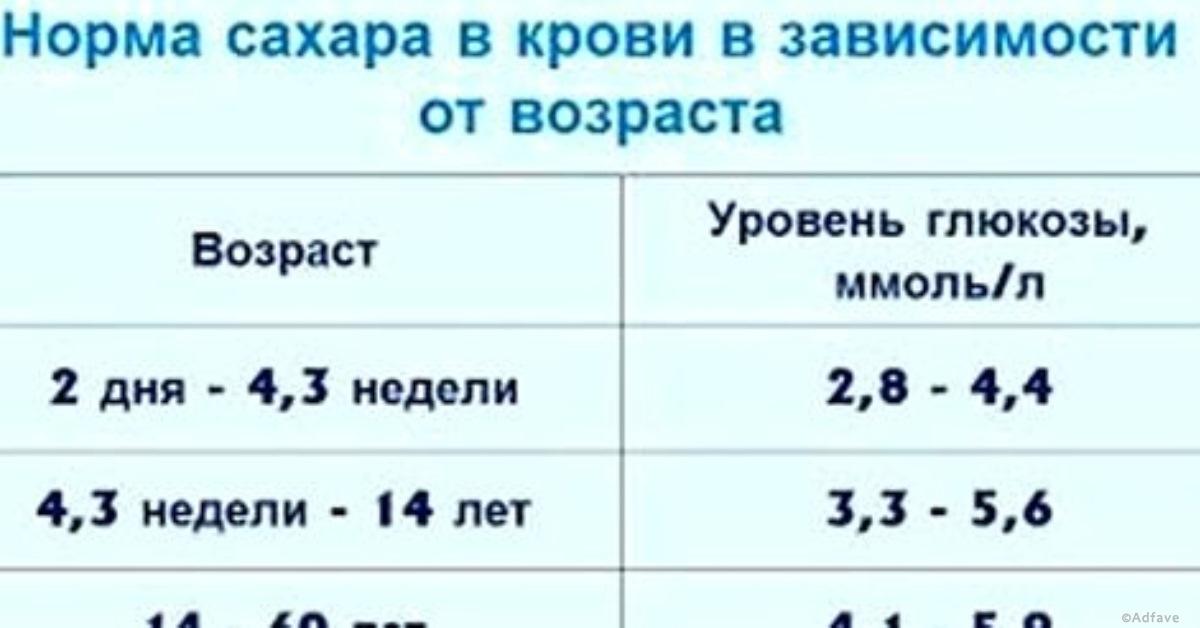
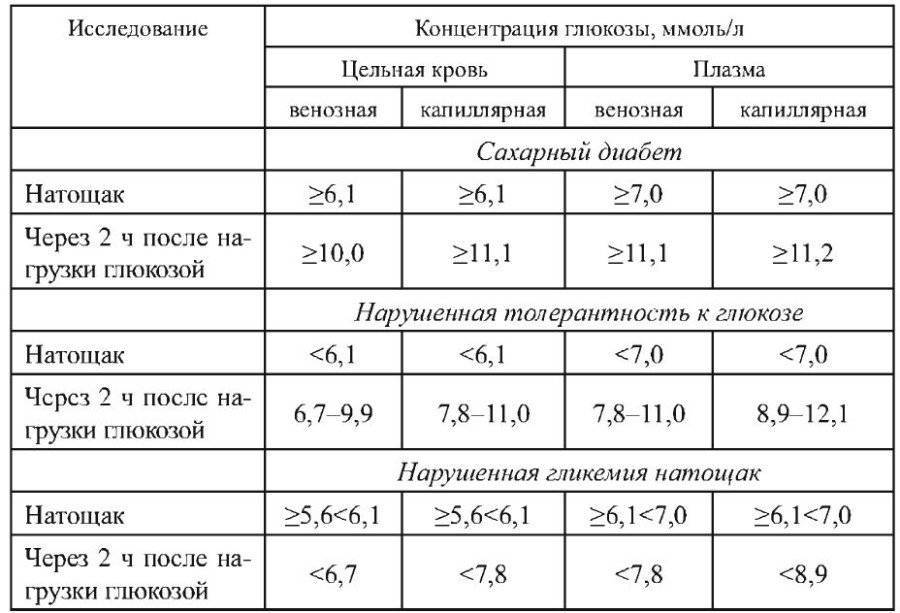
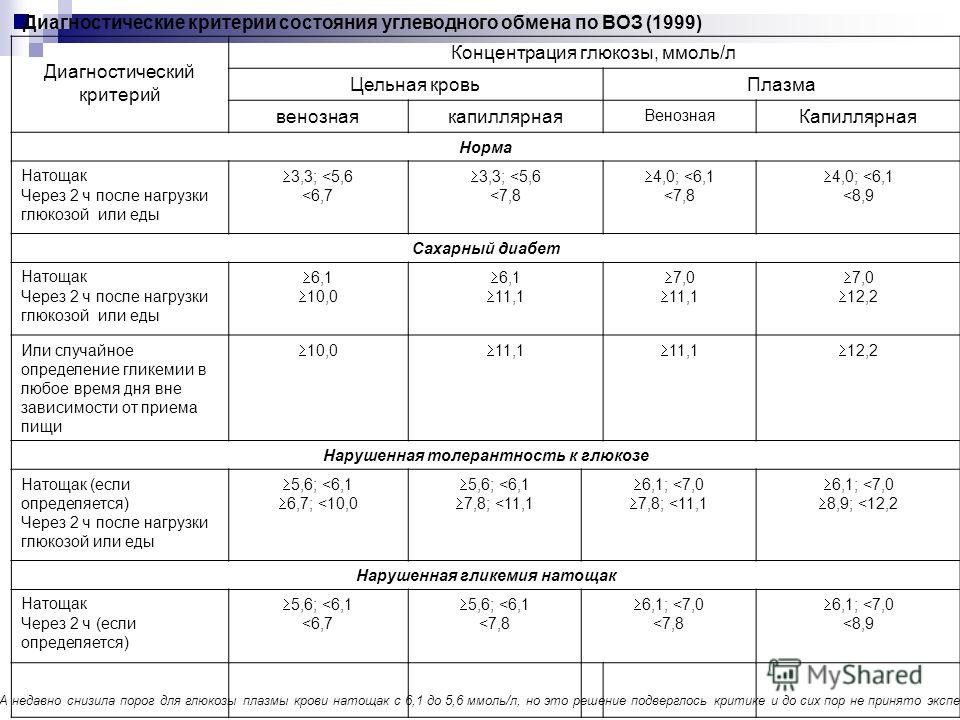
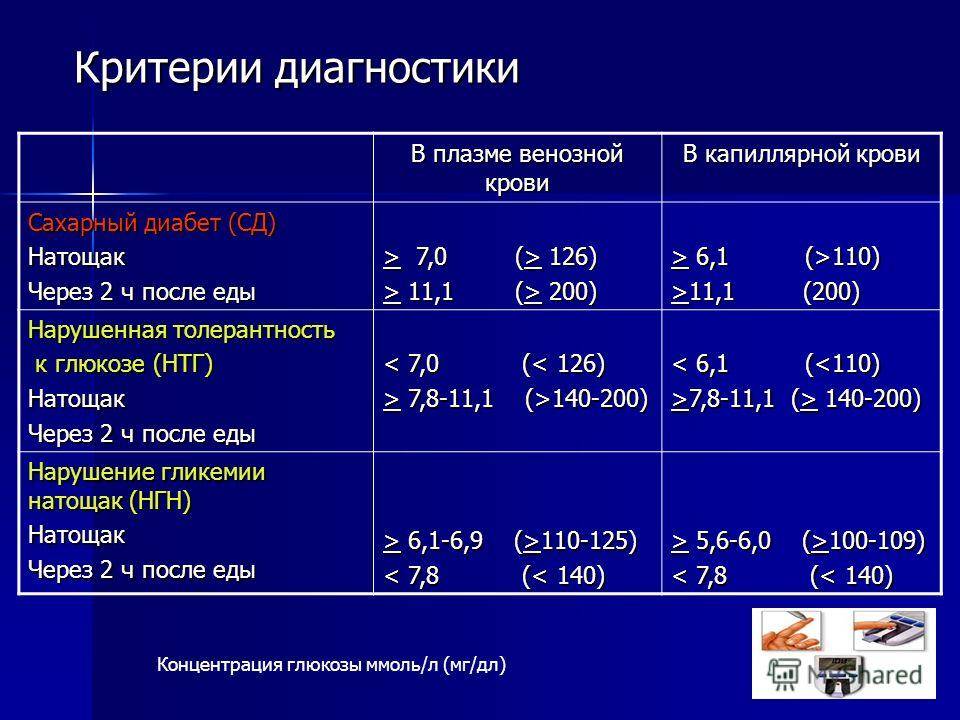
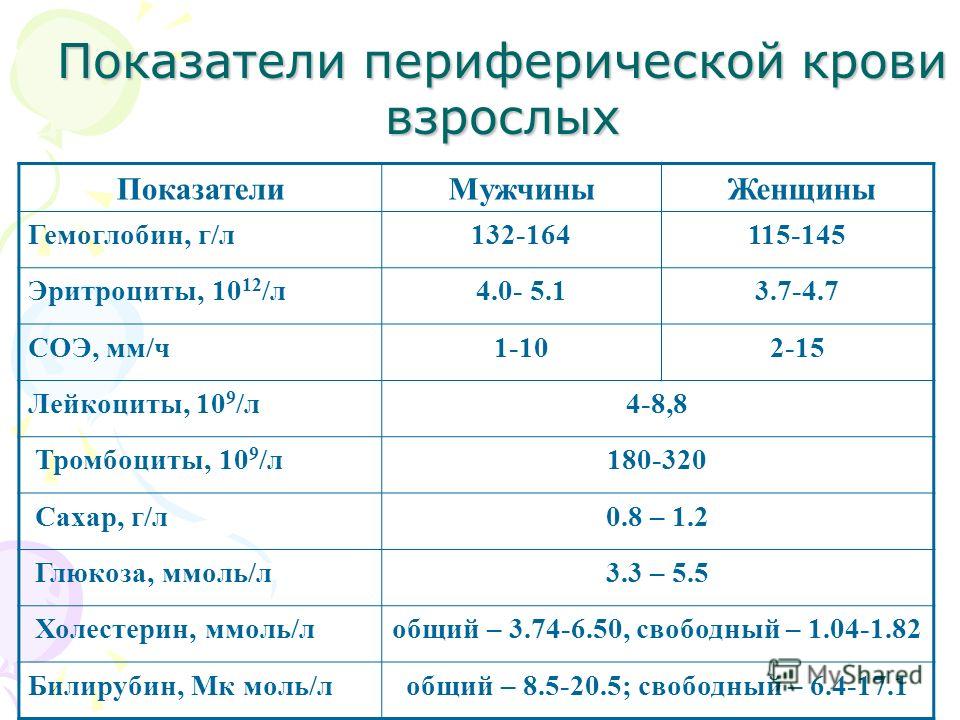
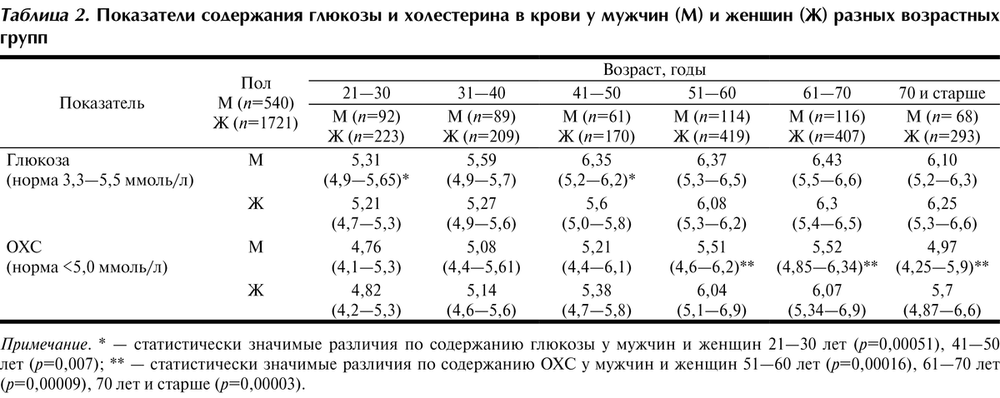
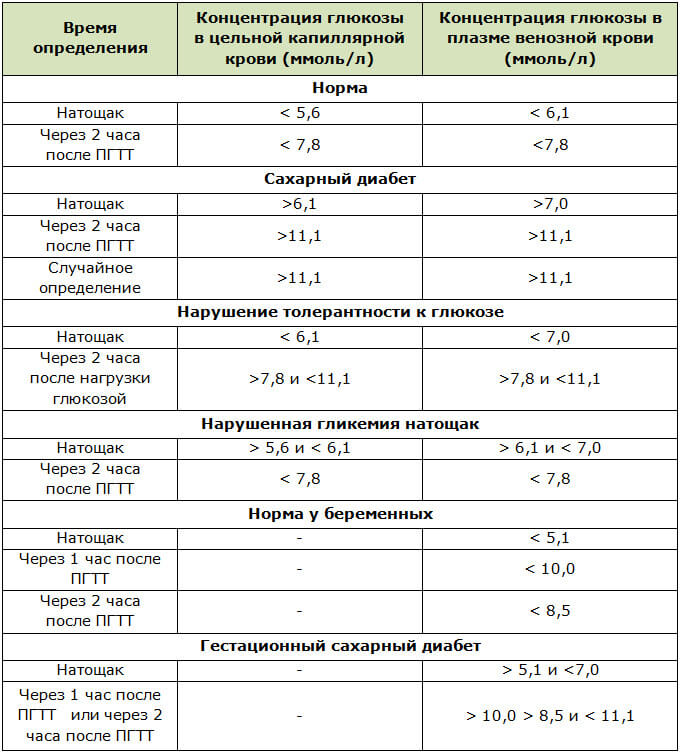
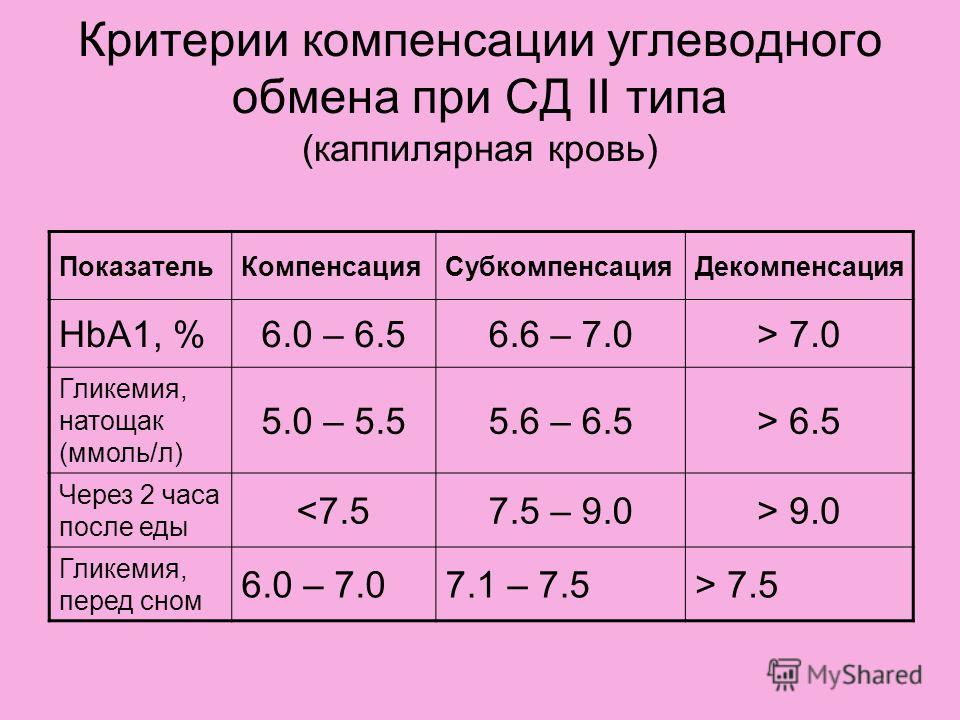
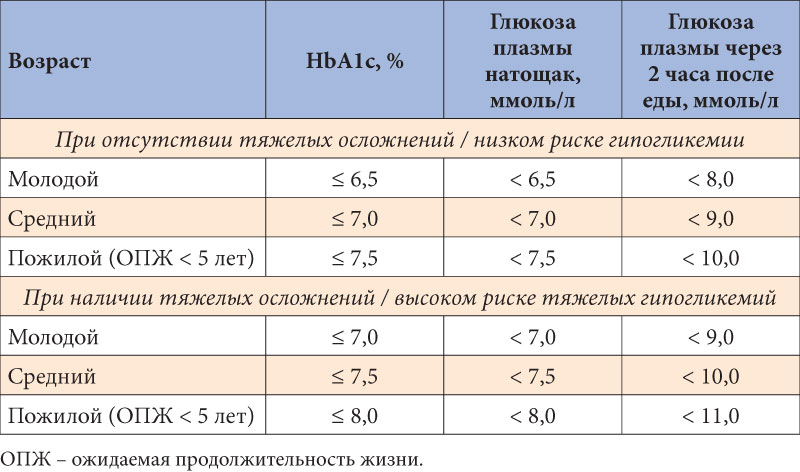
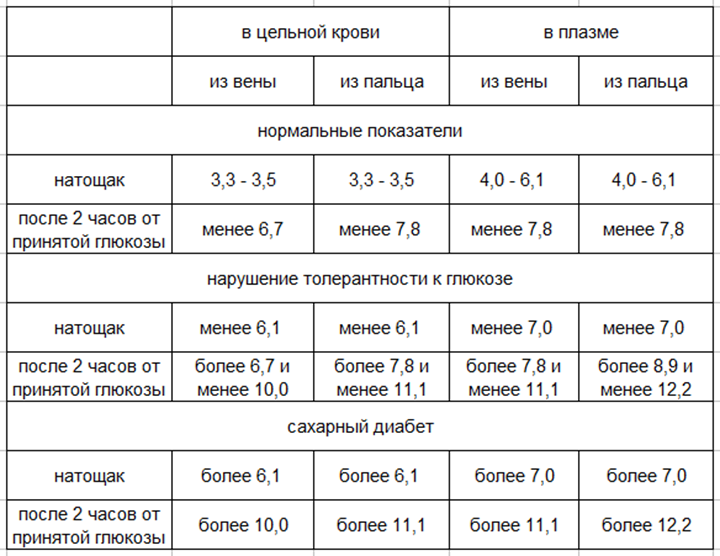
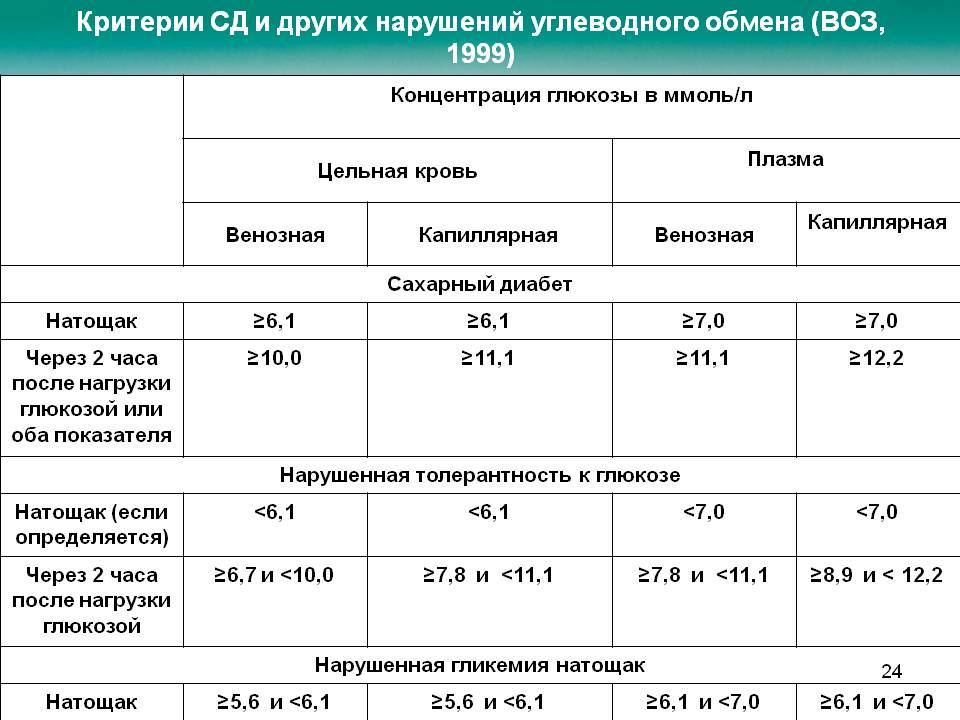
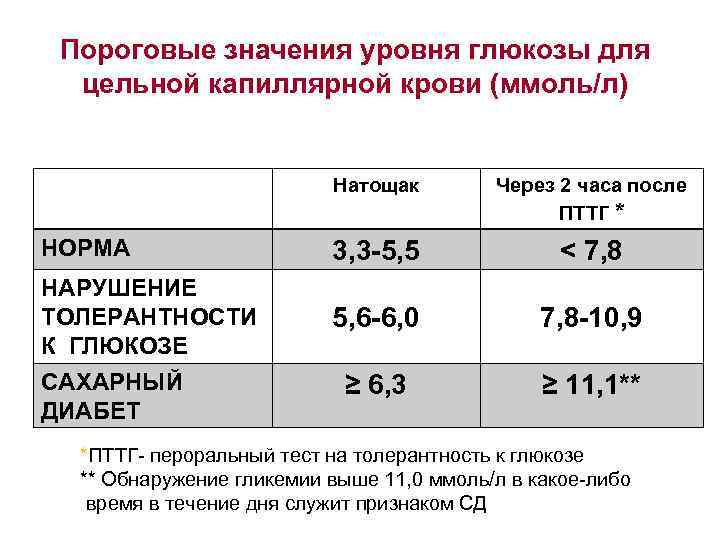
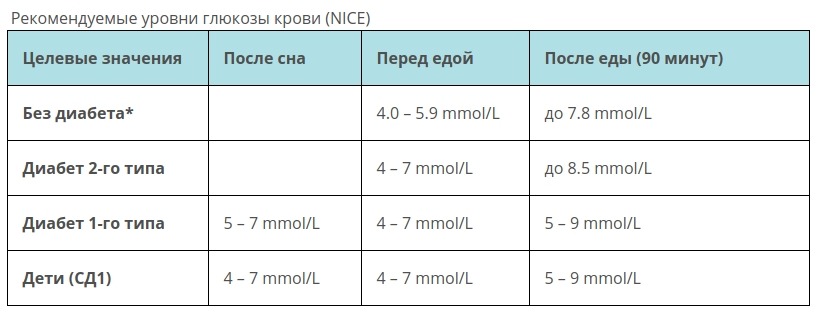
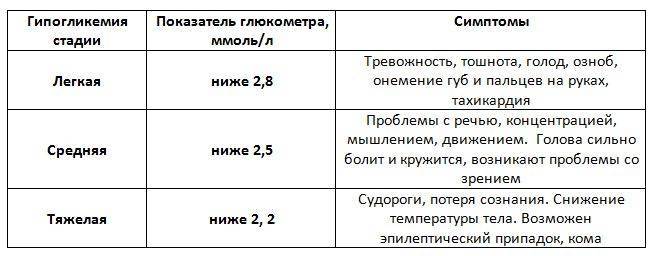
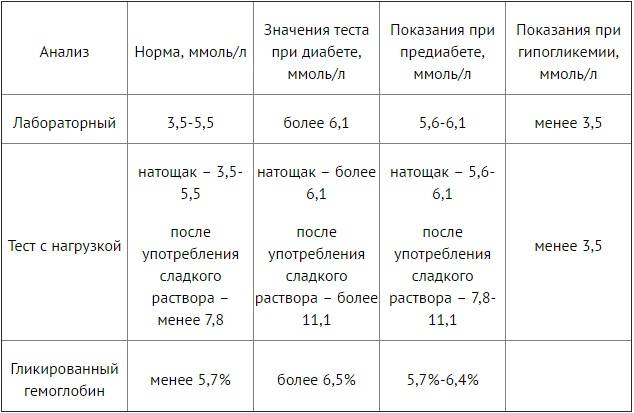
Норма сахара в крови
После поступления в организм пищи насыщенной углеводами уровень сахара повышается в течение десяти минут, спустя час концентрация может быть увеличена до 10 ммоль/л. В медицине подобное явление называется алиментарная гипергликемия, вреда для организма оно не несет.
Если поджелудочная железа функционирует правильно, через несколько часов можно ожидать, что уровень сахара вновь будет до 5 ммоль/л.
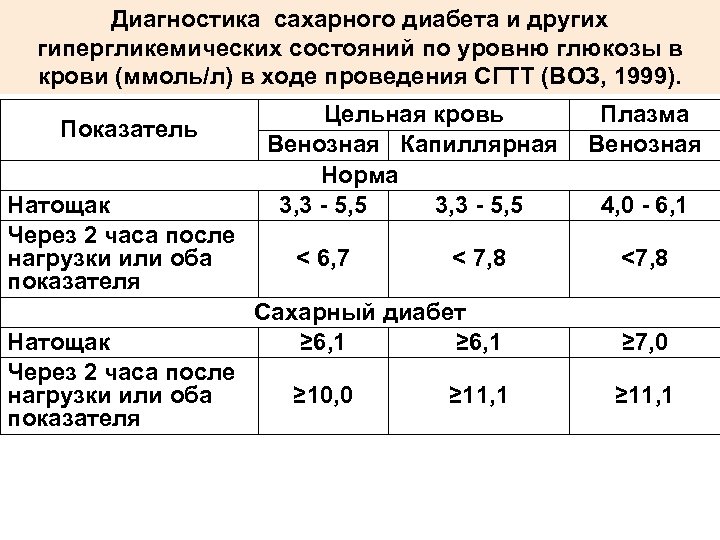
У здоровых людей норма сахара может разниться, все зависит от того как именно проводится анализ:
- в цельной крови – от 3,3 до 5,5 ммоль/л;
- ферментативное глюкозооксидазное исследование – от 3,1 до 5,2 ммоль/л.
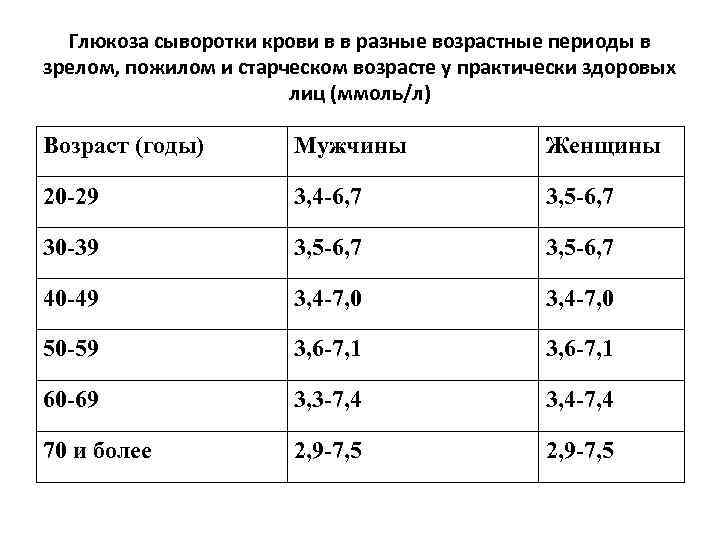
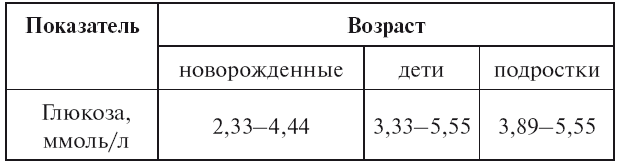
С возрастом показатели также могут изменяться, но только до 15 лет, после этого они начинают соответствовать взрослым параметрам:
- у только что родившегося ребенка уровень глюкозы точно такой же, как и у матери;
- через несколько часов после рождения уровень сахара снижается и составляет около 2,5 ммоль/л;
- после первой недели жизни концентрация повышается, устанавливается на уровне взрослого к 15 годам.
Пример нормы глюкозы и ее отклонения
Повышенный сахар после 50 лет, рассматриваться как норма не может, подобное явление чаще свидетельствует о развитии сахарного диабета второго типа.
Глюкоза и беременность
Многие считают, что шанс заболеть сахарным диабетом у женщин немного выше, нежели у мужчин. Возможно, это связано с рождением детей, либо с гестационным диабетом, который может трансформироваться в настоящий в течение нескольких лет.
Физиологическая причина пониженного сахара у беременных – это воздействие гормонов поджелудочной железы ребенка. Но стоит отметить, что именно такое состояние позволяет выявить скрытый сахарный диабет, о наличии которого многие могут не догадываться.
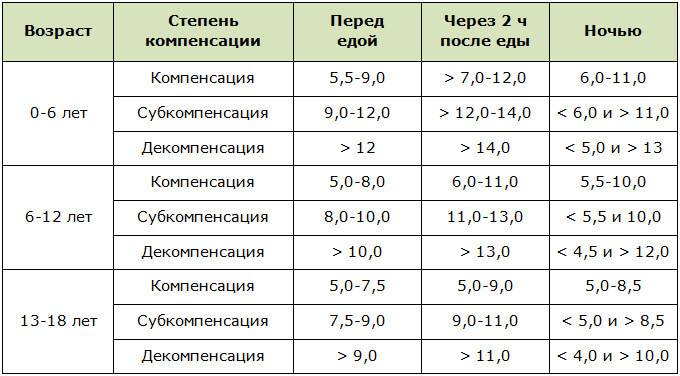
Почему нормы сахара у детей могут разниться
Важно понимать, что детский организм – это совсем иная система, нежели организм взрослого, полностью сформированного человека. В детском организме процессы идут аналогично, но большинство из них течет активнее, требуется больше энергии
Поджелудочная железа, как и любой другой орган в детском организме, функционирует чуть более активно, нежели поджелудочная железа взрослого человека. Соответственно, уровень сахара в крови у ребенка может иногда значительно отличаться от норм, принятых для взрослых пациентов.
В первую очередь количество сахара может быть другим из-за того, что функционально поджелудочная железа в первый год проходит процесс дозревания. Ребенок рождается с не до конца созревшим органом, так как он не относится к жизненно-важным. В итоге уровни сахара в крови могут колебаться, так как поджелудочная железа еще не может полноценно взять их под свой контроль.
Иногда взятие анализа на уровень сахара совпадает с очередной фазой роста, которая может наблюдаться в 6-8 и 10-12 лет. В этот период в крови может быть несколько больше сахара, чем обычно, а поджелудочная железа в этот период будет активнее продуцировать инсулин, чтобы обеспечить устранение лишней глюкозы из крови.
Советы родителям
Отсутствие своевременной квалифицированной помощи может привести к развитию состояния прекомы, а затем и комы. Если ребенок впадает в коматозное состояние, есть только 24 часа для того, чтоб восстановить его здоровье
Именно поэтому важно уметь контролировать сахар и у своего малыша, и у себя
Более подробно о норме сахара в крови у женщин можно узнать в этой статье.
Чтоб подобного не произошло, важно соблюдать рекомендации, позволяющие поддержать норму сахара в крови у ребенка:
- кормить часто, но небольшими порциями;
- убрать из рациона питания фаст-фуд, газированные напитки;
- отдавать предпочтение здоровому питанию (мясные, рыбные, молочные продукты, крупы, фрукты и овощи);
- обеспечить достаточный питьевой режим;
- отдать ребенка на кружок танцев, спорта;
- при наличии сахарного диабета попросить классного руководителя в школе или воспитателя в детском саду контролировать, что ребенок есть и какой ведет образ жизни.
Соблюдение рекомендаций позволит удерживать нормальный уровень гликемии и предотвратить развитие патологических состояний.
Чем отличаются диабет 1 и 2 типов?
1 тип диабета чаще развивается у молодых людей, чаще всего это аутоиммунное заболевание. Симптомы диабета часто появляются внезапно (жажда, сухость во рту, выделение большого количества мочи, резкое похудение). Однако при этом погибло уже более 90% бета-клеток поджелудочной железы. Лечится данный тип диабета только инсулином.
2 тип развивается у лиц более старшего возраста (хотя в последнее время все больше молодых людей с диабетом 2 типа), людей с избыточной массой тела, ожирением. Часто развивается без всяких симптомов и поэтому поздно выявляется. Для своевременной диагностики диабета 2 типа проводится скрининговое исследование на глюкозу людей из групп риска. Лечится диабет 2 типа диетой, нормализацией массы тела и таблетками, т.к. в начале заболевания инсулин вырабатывается. Но в дальнейшем наступает истощение поджелудочной железы, инсулин перестает вырабатываться и тогда назначается инсулин.
Иногда возникают ситуации, когда сложно определить, какой у человека тип диабета. Например, существует сахарный диабет 1 типа с медленно прогрессирующим течением, когда заболевание выявляется в более зрелом возрасте, но у пациента нет ожирения и сразу требуется назначение инсулина.
Почему сахар повышен
Если уровень сахара в крови у ребенка повышен, речь идет о гипергликемии. Это состояние регистрируется наиболее часто. Как говорят врачи, если гипергликемия стойка и диагностирована у малыша, которому еще нет 12 лет, это говорит, скорее всего, о сахарном диабете I типа.
Конечно, есть случаи, когда ребенок, которому еще нет 12 лет, заболевает диабетом II типа, однако эти случаи – скорее исключение. Однако неправильно считать, что гипергликемия свидетельствует только о сахарном диабете, и ни о чем больше. Существует ряд других заболеваний, которые также могут приводить к повышению уровня сахара в крови. К ним относят:
- наличие в семье родителя-диабетика, который значительно повышает шансы ребенка на то, что у него тоже разовьется патология, связанная с нарушением обмена глюкозы;
- наличие опухолей злокачественного типа, расположенных в поджелудочной железе и мешающих ей выполнять свои функции полноценно;
- наличие проблем гормонального типа с другими органами эндокринной системы, такими как щитовидная железа, гипоталамус, гипофиз и др.;
- пренебрежение рекомендациями относительно правильного питания (избыток жиров быстро формирует устойчивую гипергликемию и со временем приведет к ожирению);
- некоторые инфекционные заболевания тяжелого течения могут провоцировать гипергликемию;
- длительное лечение с помощью препаратов нестероидного противовоспалительного ряда или глюкокортикоидов.
Изменение уровня сахара в крови под воздействием заболевания обычно сопровождается появлением симптомов, характерных для той или иной патологии.
Лечение сахарного диабета
Сахарный диабет относится к группе эндокринных заболеваний. Патология развивается при нарушении выработки или действия на ткани инсулина — гормона островкового аппарата поджелудочной железы, способствующего усвоению глюкозы. Сахар может накапливаться в крови (гипергликемия) и в моче (гликозурия).
Длительное нарушение утилизации глюкозы приводит к расстройству всех видов обмена. Патология островкового аппарата часто протекает с разными по степени выраженности нарушениями со стороны других органов и систем. Характерны поражения мелких сосудов, сетчатки, почек, нервной системы.
Обычно сахарный диабет имеет довольно выраженные отклонения обмена и легко диагностируется. Сложнее выявить заболевание в начальной и доклинической стадии, когда жалобы пациента минимальны или отсутствуют. Для этого требуется проведение углубленного целенаправленного исследования. Выявление заболевания на ранних этапах является важным условием эффективного лечения и предупреждения осложнений.
Если вам необходимо пройти комплексное обследование на эндокринопатию или вы ищете, где вылечить сахарный диабет в Москве, обращайтесь в ФНКЦ ФМБА. К услугам наших пациентов — опытные врачи-эндокринологи и лаборатория с современным диагностическим оборудованием для проведения высокоточных исследований.
Диагностика
Диагностика нарушений углеводного обмена в нашей клинике проводится в соответствии с национальными рекомендациями по сахарному диабету.
Определение уровня сахара кровиПроведение специальной пробы на толерантность к глюкозеОпределение уровня гликированного гемоглобинаОпределение ацетона в мочеОпределение уровня инсулина и С-пептида
Диагностика сахарного диабета основана на определении уровня сахара в крови. Поскольку заболевание очень серьезное, то для постановки правильного диагноза ориентироваться нужно только на лабораторное определение содержания глюкозы в крови. Использование аппарата (глюкометра) для самостоятельного определения сахара не является достаточным для установления диагноза. Если у вас есть сомнения, нужно обратиться к специалисту — врачу эндокринологу. Правильная диагностика сахарного диабета — это прежде всего правильно выполненный анализ, предоставляющий полную диагностическую ясность.
Это пероральный глюкозо-толерантный тест, также известный как сахарная кривая. Данный тест — абсолютно безопасное стандартизированное диагностическое исследование, которое позволяет уточнить состояние углеводного обмена.
Проведение теста требует от пациента определенной подготовки.
Подготовка к тесту на толерантность к глюкозе
- Как минимум в течение 3-х дней до проведения пробы пациент должен питаться в «обычном режиме» с обязательным включением в рацион углеводов не менее 150 г в сутки
- Проба не должна проводиться в условиях острых заболеваний или при обострении хронических болезней, она должна быть отложена до нормализации состояния
- Физическая нагрузка накануне и в день тестирования — обычная для пациента
- Голодание в течение 8-14 часов перед сдачей крови на анализ
Методика проведения
- Забор крови для исследования уровня сахара «натощак»
- Далее пациенту предлагают выпить раствор, содержащий 75 г глюкозы, растворенной в стакане воды (250-300 мл)
- Через 2 часа повторный забор крови
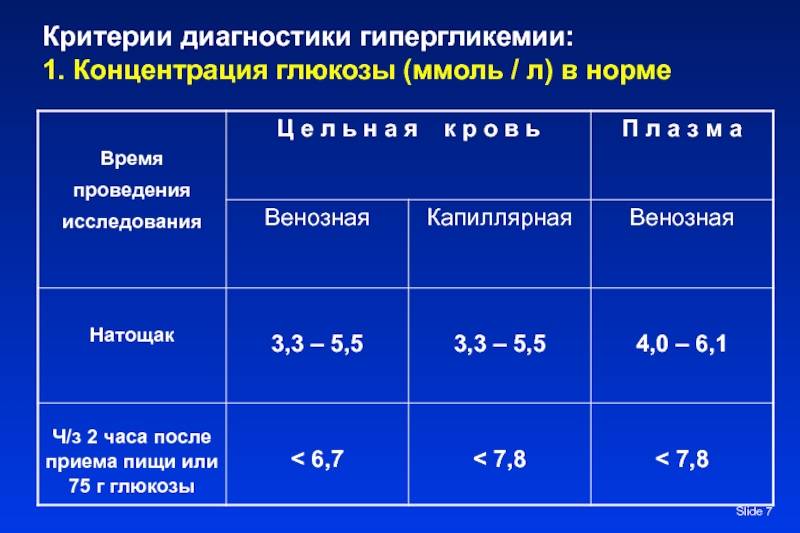
Во время теста нельзя курить!Нормальными показателями глюкозы венозной плазмы считаются показатели:
- натощак <6,1 ммоль/л
- через 2 часа после нагрузки глюкозой <7,8 ммоль/л
Если получены результаты, отличающиеся от нормальных, рекомендовано обратится к врачу-эндокринологу, который предоставит:
- индивидуальные разъяснения полученных показателей;
- подробные рекомендации по питанию;
- определения необходимости медикаментозного лечения.
Диагностика сахарного диабета включает в себя также определение уровня гликированного гемоглобина (НвА1С). Этот показатель более удобен в наблюдении за компенсацией углеводного обмена на фоне уже установленного сахарного диабета, но может использоваться как отдельный (дополнительный) диагностический критерий. О необходимости данного исследования Вам сообщит врач-эндокринолог.
Особенное внимание на это должны обратить люди, попадающие в группу риска по развитию нарушений углеводного обмена. Если же присутствуют проявления, настораживающие в отношении развития сахарного диабета, то тянуть с определением уровня глюкозы в крови нельзя
Это простой диагностический тест важен в условиях резкой декомпенсации углеводного обмена. Он свидетельствует о выраженном дефиците инсулина или дефиците действия инсулина, когда глюкоза крови не может быть использована клетками и происходит массивный распад жиров для хоть какого-то обеспечения энергетических потребностей организма. Продукты распада жиров попадают в кровоток и в мочу, где и определяются лабораторно. Такой неконтролируемый распад жиров вызывает тяжелую интоксикацию организма, возникает диабетический кетоацидоз. Это одно из острых осложнений сахарного диабета, более типичное для пациентов с сахарным диабетом 1 типа и редко бывает при сахарном диабете 2 типа.
Это исследование не является необходимым для установления диагноза «сахарный диабет». Иногда может использоваться для убежденности (в большей степени — для пациента) в дефиците инсулина и необходимости его введения извне.
Причины повышенной глюкозы в крови
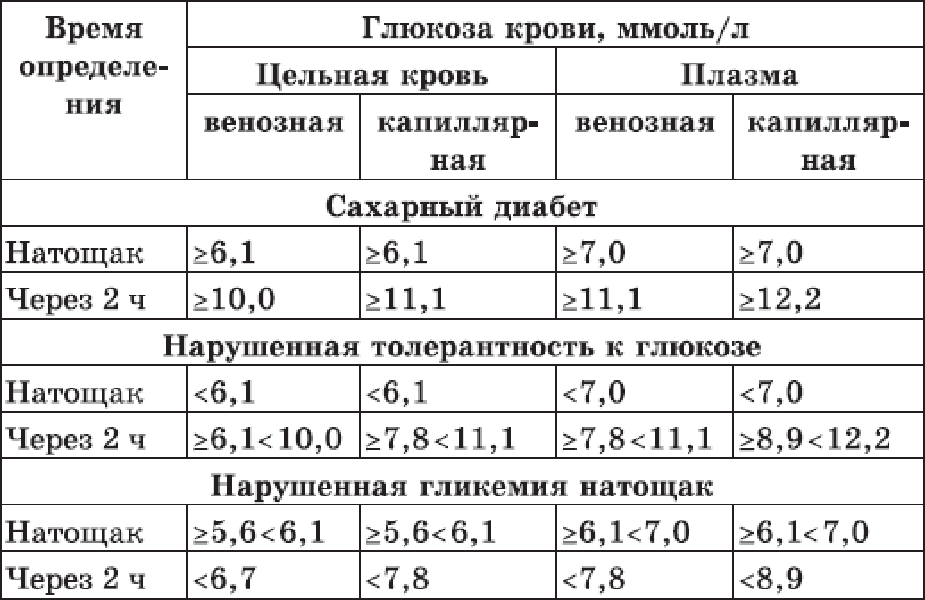
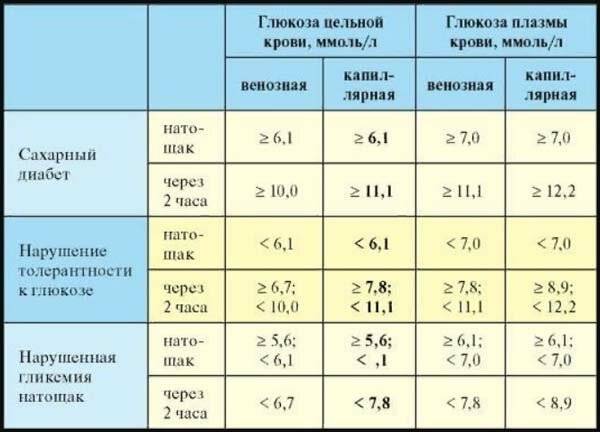
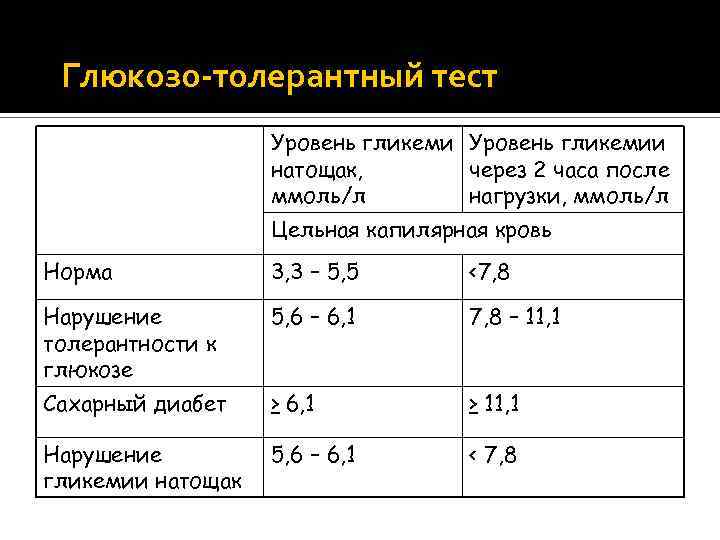
Повышение уровня глюкозы более 5,6 ммоль/л в капиллярной крови и более 6,1 ммоль/л в венозной крови – это гипергликемия. Повышение уровня сахара натощак 6,1 – 7,0 ммоль/л в венозной, или 5,6 – 6,1 ммоль/л в капиллярной крови рассматривается как нарушение гликемии натощак. Чаще всего повышение глюкозы крови является проявлением сахарного диабета, поэтому гипергликемия натощак более 7 ммоль/л является основанием для постановки предварительного диагноза «сахарный диабет».
Сахарный диабет (СД)
Это группа метаболических заболеваний, которые характеризуются хронической гипергликемией, вызванной нарушениями работы инсулина. Сахарный диабет может быть нескольких типов:
- Ⅰ тип. Диабет первого типа или инсулинозависимый диабет – это заболевание, при котором в организме образуется недостаточное количество собственного инсулина. Чаще всего эта болезнь генетически обусловлена, но также она может возникать в результате разрушения гормонсекретирующих клеток поджелудочной железы (при аутоиммунных заболеваниях, из-за токсического действия химических веществ, тяжелых вирусных инфекций)⁴. При таком виде диабета лечением является пожизненное введение инсулина. Чаще это заболевание впервые проявляется в детском возрасте, поэтому анализ крови на глюкозу входит в перечень исследований, выполняемых детям на регулярных профилактических осмотрах.
- Ⅱ тип или инсулинрезистентный диабет. Сахарный диабет второго типа возникает, когда своего инсулина в организме достаточно, но по каким-то причинам он не может «впустить» в клетку глюкозу. В качестве лечения назначаются диета и умеренная физическая нагрузка. Введение инсулина при таком диабете обычно не требуется.
- Сахарный диабет беременных.
- Другие специфические типы диабета. Это малочисленная группа заболеваний, обусловленных редкими причинами возникновения. К ней относят сахарный диабет, возникающий из-за генетических дефектов строения клеток поджелудочной железы или действий инсулина, а также другие редкие типы диабета.
 Сахарный диабет беременных требует постоянного контроля уровня глюкозы. Фото: valuavitaly / Depositphotos
Сахарный диабет беременных требует постоянного контроля уровня глюкозы. Фото: valuavitaly / Depositphotos
Для подтверждения или снятия предварительного диагноза «сахарный диабет» выполняется глюкозотолерантный тест и анализ крови на гликированный гемоглобин. Показанием для их проведения является гипергликемия. Расшифровку этих анализов может выполнить врач общей практики, эндокринолог, терапевт, педиатр¹.
- Гликированный или гликозилированный гемоглобин – это связанная с глюкозой форма гемоглобина, содержащаяся в красных кровяных клетках (эритроцитах). Степень связанности гемоглобина с глюкозой зависит от концентрации сахара крови и от времени контакта глюкозы и молекул гемоглобина. Поэтому гликированный гемоглобин показывает наличие или отсутствие гипергликемии в течение последних 6–8 недель. В норме его значение составляет 4–6%¹.
- Глюкозотолерантный тест – это измерение концентрации сахара в крови до и после приема глюкозы внутрь.
В ходе этого исследования сначала измеряется содержание глюкозы в крови натощак. После взятия крови на анализ обследуемый выпивает сахарный сироп с количеством глюкозы 1,75 г на 1 кг массы. Повторное измерение уровня сахара крови выполняется через 2 часа после приема сиропа. В норме концентрация глюкозы в крови через 2 часа после нагрузки сахаром не превышает 7,8 ммоль/л.
| Концентрация глюкозы в крови, ммоль/л | ||
| Капиллярная кровь | Венозная кровь | |
| Натощак | До 6,1 | До 7 |
| Через 2 часа после нагрузки | 7,8 – 11,1 | 7,8 – 11,1 |
| Концентрация глюкозы в крови, ммоль/л | ||
| Капиллярная кровь | Венозная кровь | |
| Натощак | Более 6,1 | Более 7 |
| Через 2 часа после нагрузки | Более 11,1 | Более 11,1 |
Кроме сахарного диабета к повышению глюкозы крови также могут приводить:
- Физиологическая гипергликемия. Такое повышение сахара возникает после еды, в результате эмоциональной или физической нагрузки. Это случается, когда пациент сдает кровь на анализ без должной подготовки².
- Нарушения работы эндокринной системы. К высокому уровню глюкозы в крови могут приводить: избыточное выделение гормонов щитовидной железы (гипертиреоз), повышенная выработка гормона надпочечников альдостерона, повышенная секреция гипофизом гормона роста (акромегалия), избыточная выработка глюкагона поджелудочной железой².
- Панкреатит и другие заболевания поджелудочной железы.
- Хронические заболевания печени и почек.
- Травмы и опухоли центральной нервной системы.
- Эпилепсия.
- Отравление угарным газом¹.
В чем разница между преддиабетом и диабетом 1 и 2 типа?
- Преддиабет. Предиабет возникает, когда в крови слишком много сахара (глюкозы). Это ранний предупреждающий признак того, что в организме больше сахара, чем он может использовать. Это состояние ещё не болезнь, но уже и не норма.
- Диабет 1 типа. Болезнь развивается как следствие аутоиммунных атак на поджелудочную железу.
- Диабет 2 типа. При этом заболевании поджелудочная железа не может вырабатывать достаточное количество инсулина, чтобы не отставать от возросшей потребности в поступлении сахара в клетки для получения энергии. Контролировать уровень сахара и предотвратить развитие осложнений диабета 2 типа можно только при помощи лекарственных препаратов в сочетании с диетой и движением.
Симптомы, характерные для скачкообразного изменения содержания глюкозы
При сахарном диабете внезапные сдвиги в показателе сахара находятся в прямой зависимости от того насколько инсулин способен распознавать глюкозу и транспортировать ее в клетки инсулинозависимых тканей
У здорового человека этот процесс не имеет нарушений, поэтому падение или резкий подъем концентрации углеводов в организме возникает в результате создания временного дисбаланса между глюкозой и гормоном.
Возникновение такого физиологического сдвига может быть обусловлено потреблением в пищу продуктов, содержащих быстрые углеводы или наоборот поступление в организм небольшого объема углеводов в продуктах питания при одновременном оказании на организм повышенной физической нагрузки.
Существует целый комплекс симптомов, характеризующих возникновение отклонений в концентрации углеводов в крови. При возникновении скачков сахара в крови при диабете 2 типа регистрируется возникновение следующих признаков:
- пересыхание слизистой рта;
- постоянная жажда;
- повышение объема выделяющейся мочи;
- побледнение кожных покровов;
- кожного зуда;
- снижается дееспособность;
- появляется усталость и вялость;
- беспричинная рвота;
- ухудшение зрения и появление головных болей.
АЦЦП
Анализ крови на АЦЦП заключается в определении титра антител к циклическому цитруллинированному пептиду и является одним из точных методов для подтверждения диагноза ревматоидного артрита. С его помощью болезнь можно обнаружить за несколько лет до возникновения симптомов.
Что показывает анализ АЦЦП
Цитруллин – это аминокислота, которая является продуктом биохимической трансформации другой аминокислоты – аргинина. У здорового человека цитруллин не принимает участия в синтезе белка и полностью выводится из организма.
Но при ревматоидном артрите цитруллин начинает встраиваться в аминокислотную пептидную цепочку белков синовиальной оболочки и хрящевой ткани суставов. «Новый» видоизмененный белок, имеющий в своем составе цитруллин, воспринимается иммунной системой как «чужой» и в организме начинают производиться антитела к цитруллин-содержащему пептиду (АЦЦП).
АЦЦП – это специфический маркер ревматоидного артрита, своеобразный предвестник заболевания на ранней стадии, обладающий высокой специфичностью.Антитела к циклическому цитруллинированному пептиду обнаруживаются задолго до первых клинических признаков ревматоидного артрита и остаются в течение всей болезни.
Методика анализа и его значение
Для выявления АЦЦП используют иммунноферментный анализ. Анализ крови на АЦЦП проводят по принципу «инвитро» (в переводе с латинского – в пробирке), исследуется сыворотка из венозной крови. АЦЦП анализ крови может быть готов уже через сутки (зависит от вида лаборатории).
Выявление АЦЦП при ревматоидном артрите может указывать на более агрессивную, так называемую эрозивную форму заболевания, которая ассоциируется с более быстрым разрешением суставов и развитием характерных суставных деформаций.
Если результат анализа на АЦЦП оказывается положительным, то прогноз ревматоидного АЦЦП артрита считается менее благоприятным.
1
Исследование крови на АЦЦП
2
Анализ крови на С-реактивный белок
3
Исследование крови на АЦЦП
АЦЦП. Референсные значения
Диапазон нормальных значений для анализа на АЦЦП составляет приблизительно 0-5 ед/мл. Так называемая «АЦЦП норма» может колебаться в зависимости от лаборатории. Значения «АЦЦП нормы» у женщин и у мужчин одинаковые.
Так называемый «Повышенный АЦЦП», например, АЦЦП 7 ед/мл и более, указывает на высокую вероятность заболевания ревматоидным артритом. Результат анализа расцененный как «АЦЦП отрицательный» снижает вероятность заболевания ревматоидным артритом, хотя полностью его не исключает. Оценивать значения АЦЦП и проводить их интерпретацию должен всегда врач-ревматолог, имеющий опыт диагностики и лечения ревматоидного артрита, только ревматолог может учесть все нюансы.
Чтобы сдать анализ на АЦЦП, вам необходимо прийти на обследование натощак.
Показания к назначению анализа:
- ревматоидный артрит;
- ранний синовит;
- остеоартрит;
- ревматическая полимиалгия;
- псориатический артрит;
- болезнь Рейно;
- реактивный артрит;
- саркоидоз;
- склеродерма;
- синдром Шегрена;
- СКВ;
- васкулит;
- ювенильный РА.
Если вы хотите узнать стоимость анализа крови на АЦЦП, позвоните по телефону: +7 (495) 604-12-12.
Специалисты контакт-центра сообщат вам цену АЦЦП и объяснят, как готовиться к исследованию.
Диабет 1 и 2 типа в чем разница
При сахарном диабете 1 типа в организме есть наследственный дефект клеток поджелудочной железы. Они не вырабатывают инсулин или продуцируют его недостаточно. Помогает в этом случае только лечение препаратом инсулина. Как правило, такое заболевание протекает более тяжело, проявляется уже в детстве, симптомы быстро нарастают.
Но первые симптомы могут возникнуть и во взрослом возрасте. При этом в крови находят аутоантитела, которые поражают панкреатические клетки. Часто такие люди имеют и другие аутоиммунные заболевания:
- миастению;
- тиреоидит;
- гепатит;
- витилиго (белые пятна на коже).
При сахарном диабете 2 типа анатомия и функции поджелудочной железы при рождении в норме. Из-за неправильного питания или других вредных привычек этот орган испытывает повышенные нагрузки. Например, человек переедает. Все время для усвоения глюкозы нужны большие количества инсулина.
Он вырабатывается все больше и больше, пока орган не истощается. Или снижается чувствительность рецепторов в тканях к инсулину. Гормон вырабатывается часто даже в больших количествах, чем у здоровых людей, но при этом его действие неэффективно – клетки на него слабо реагируют.
Факторы риска сахарного диабета 2 типа:
- возраст больше 45 лет;
- ожирение;
- артериальная гипертензия;
- дислипидемия (нарушенное соотношение липидных фракций крови).
Итогом обоих состояний является повышенный уровень сахара в крови.
Описание методов анализа
Для проведения анализа на глюкозу требуется кровь, в зависимости от методики берется венозная либо капиллярная. Полученный от пациента материал исследуется при помощи специального оборудования и реактивов, что позволяет определить количество глюкозы в крови. Существует достаточно много разновидностей лабораторных исследований, которые позволяют с высокой точностью определить уровень содержания сахара в крови.
Биохимическое исследование
Это универсальный метод лабораторной диагностики, который позволяет получить точные данные о наличии в крови множества веществ (до 20-30 показателей), в том числе – количестве сахара. Для анализа требуется венозная кровь которая исследуется в специализированной лаборатории.
«Нагрузочный» анализ крови на толерантность
Позволяет обнаружить скрытые нарушения обмена углеводов. Обследуемый сдает кровь из вены строго натощак. Потом выпивает один стакан раствора глюкозы в воде, сдает кровь еще четырежды на протяжении 2 часов.
Обнаружение гликированного гемоглобина
Гликогемоглобин – стойкое соединение глюкозы с гемоглобином, сохраняется в крови до 120 дней. Исследование назначается людям с уже диагностированным диабетом, позволяет достоверно оценить уровень углеводов в предыдущие несколько месяцев.
Глюкозтолерантный тест на C-пептид
Исследуется сыворотка крови больного сахарным диабетом. Основное назначение теста – контроль схемы лечения диабета, подбор правильной дозы инсулина, сахароснижающих препаратов и диеты. Это исследование позволяет оценить функциональную активность клеток, продуцирующих инсулин в островках Лангерганса.
Тест на фруктозамин
Служит для определения количества белков, соединенных с глюкозой в плазме крови. Дает информацию об уровне сахара на протяжении предыдущих 1-3 недель. Используется для точной оценки эффективности лечения диабета и корректировки лекарственных схем. Применяется для обнаружения скрытых форм диабета у больных анемией, беременных.
Тест на глюкозтолерантность для беременных
Проводится также как обычный тест на толерантность к сахару. Назначается беременным для определения скрытых нарушений обмена глюкозы, которые могут вызывать гестационный диабет. Это специфическое для беременных заболевание может приводить к усиленному росту и увеличению веса плода (макросомии), другим нарушениям течения беременности и процесса родов.
Выяснение уровня лактата
Показывает количество молочной кислоты растворенной в плазме. Она является продуктом бескислородного разложения глюкозы, высокий уровень лактата позволяет заподозрить нарушение обмена сахаров на самых ранних стадиях развития диабета.
Экспресс-тест
Позволяет быстро определить уровень глюкозы в крови, часто применяется в бытовых условиях. Позволяет пациенту самостоятельно контролировать уровень сахара. Методика обследования проста:
- На специальную тест-полоску помещается капля крови.
- Она вставляется в прибор – глюкометр.
- За 1 минуту прибор дает достаточно точный результат.
Экспресс-методика не обеспечивает такой же точности как лабораторная диагностика, но позволяет больному проводить ежедневный мониторинг уровня сахара в крови с приемлемой точностью. Также вы можете ознакомиться с ценами на услуги нашего медицинского центра.
Какие бывают глюкометры?
Рассказывает Владимир Жувак: «Основные типы глюкометров – электрохимические и фотометрические. Электрохимический действует так: в процессе измерения глюкозы в крови образуется электрический ток, количество которого пропорционально количеству глюкозы. Прибор измеряет силу тока и переводит это значение в цифры, которые и выводятся пользователю на дисплей. У фотометрических глюкометров принцип другой: в процессе измерения глюкозы происходит реакция окисления глюкозы с образованием перекиси водорода, в результате которой вещество-хромоген в тест-полоске меняет свой цвет. По степени изменения цвета и определяется уровень глюкозы в крови. Уровень освещения того места, где производится измерение, может повлиять на правильность полученных значений».
Также глюкометры могут быть откалиброваны (то есть, настроены на выдачу показаний по…) по плазме венозной крови и капиллярной крови, хотя и для тех, и для других кровь берется преимущественно из пальца. Владимир Жувак объясняет, что в условиях стационара, лаборанты берут для исследования кровь у обследуемого из вены. Поэтому, врачам-эндокринологам удобнее работать с глюкометрами, калиброванными по плазме венозной крови. Стоит отметить, что количество глюкозы, содержащейся в плазме венозной крови выше, чем в капиллярной на 11%. Например, глюкометр Gmate Life измеряет содержание глюкозы капиллярной крови, взятой из пальца больного, с помощью программного обеспечения пересчитывает полученные значения и делает подобной концентрации глюкозы, содержащейся в плазме венозной крови.
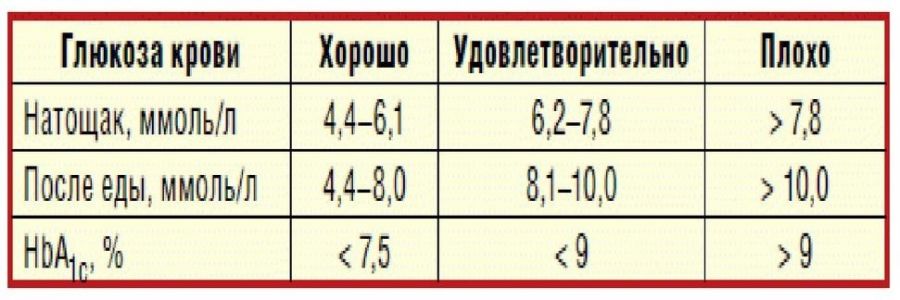
Самоконтроль гликемии пациентом
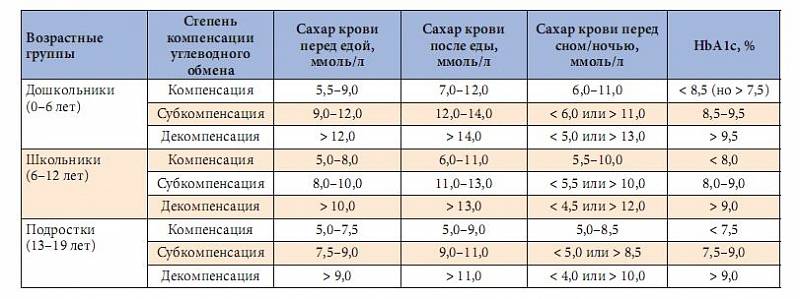
В связи с вышесказанным, в последней редакции «Алгоритмов специализированной медицинской помощи больным сахарным диабетом» (2015 г.) уделено особое внимание мониторингу больных СД. Так, самоконтроль гликемии должен проводиться несколько раз в день в дебюте
заболевания или при декомпенсации, а на терапии сахароснижающими препаратами — ежедневно не менее 2-х исследований в разное время суток и 1 раз в неделю — не менее 4-х раз в день
На инсулинотерапии контроль гликемии должен проводиться еще чаще, не
менее 4-х раз ежедневно. Чтобы адекватно оценить состояние углеводного обмена, определить риски развития осложнений, используется такой показатель, как гликированный гемоглобин (HbA1C). Однако, этот показатель дает нам информацию о том, какой средний
сахар был у пациента в течение последних 3-х месяцев, но никак не характеризует ситуацию более короткого промежутка времени. Вот и получается, что вся ответственность за контролем сахара, а значит и поддержание компенсации, лежит полностью на пациенте.
Тем не менее, даже при выполнении всех рекомендаций и тщательном самоконтроле за рамками остается информация о динамике сахара в остальное время суток, и мы не можем дать гарантии об отсутствии гипер- или гипогликемии.
Если диагноз не подтвердился
Если проведённое обследование не подтвердило наличие сахарного диабета, но выявило факторы его развития, значит, вам нужно быть внимательными к своему здоровью и не пренебрегать профилактикой. Не забывайте, что болезнь всегда лучше предупреждать, чем лечить. Пациентам из группы риска рекомендуется соблюдать режим питания, вести активный образ жизни и раз в год делать исследование глюкозы крови.
Если выявлен предиабет
Отсрочить или предотвратить появление сахарного диабета поможет правильный режим питания и образ жизни. Предиабет указывает на раннее нарушение углеводного обмена. К признакам предиабета относятся нарушенная гликемия натощак и нарушенная толерантность к глюкозе. Пациентам рекомендуют потреблять меньше легкоусвояемых углеводов и увеличить физическую активность. Кроме того, рекомендуется не реже одного раза в год обследоваться у терапевта и исследовать глюкозу крови.
Если диагностировали сахарный диабет второго типа
После подтверждения диагноза о наличии сахарного диабета, не стоит откладывать лечение. Для начала нужно пойти на приём к врачу-эндокринологу, чтобы уточнить сопутствующую патологию и подобрать индивидуальное лечение. Направление к эндокринологу даст терапевт или врач общей практики, если в результате обследования окажется, что уровень глюкозы крови по венозной плазме превышает 7,0 ммоль/л, а гликированный гемоглобин выше 6,5%. Врач-эндокринолог определяет индивидуальный целевой уровень гликированного гемоглобина (HbA1c) для пациента и разрабатывает сахароснижающую терапию, исходя из результатов обследования и наличия сопутствующих заболеваний.
Дополнительные обследования
Врач-эндокринолог может назначить пациенту дополнительные обследования. Это необходимо, чтобы предусмотреть возможные осложнения СД2. В качестве дополнительного обследования эндокринолог может направить пациента к врачу-офтальмологу, чтобы тот проверил состояние глазного дна и оценил остроту зрения на момент выявления сахарного диабета второго типа.
Есть ряд обязательных обследований, которые пациент с СД2 должен проходить каждый год. К ним относятся ЭКГ и рентгенография лёгких. При наличии показаний пациента могут направить на дополнительные обследования:
- К кардиологу при артериальной гипертензии и дислипидемии;
- К нефрологу или урологу при патологии почек;
- К неврологу при жалобах на потерю чувствительности в конечностях и плохое заживление ран.
Подбор лечения и бесплатные лекарства
Программу лечения для пациента составляет врач-эндокринолог. Стандартной программы нет, поскольку лечение подбирается с учётом образа жизни больного, наличия сопутствующих заболеваний и склонности к гипогликемии. Пока идёт подбор и коррекция инсулиновой терапии, пациент должен регулярно посещать эндокринолога.
Полезно знать, что пациенты с сахарным диабетом могут получать льготное лекарственное обеспечение, льготы распространяются на:
- сахароснижающие препараты и другие лекарственные препараты, предписанные лечащим врачом;
- средства для введения инсулина;
- средства для проведения самоконтроля гликемии;
- расходные материалы к инсулиновой помпе.
Лекарства можно получить по рецепту, который выписывает врач. Выдаются они в аптечном пункте поликлиники, к которой прикреплён пациент. Рецепты выписываются на срок не больше 90 дней. Если препарат отсутствует, то рецепт регистрируется в специальном журнале по установленной форме, а препарат доставляется в пункт в течение 10 дней.