В горной местности
Горные курорты – это не только лыжи. Летом в горах отдыхают любители спокойного, созерцательного отдыха и те, кто хочет поправить здоровье. Но прежде чем горный климат станет целебным, к нему тоже нужно приспособиться.
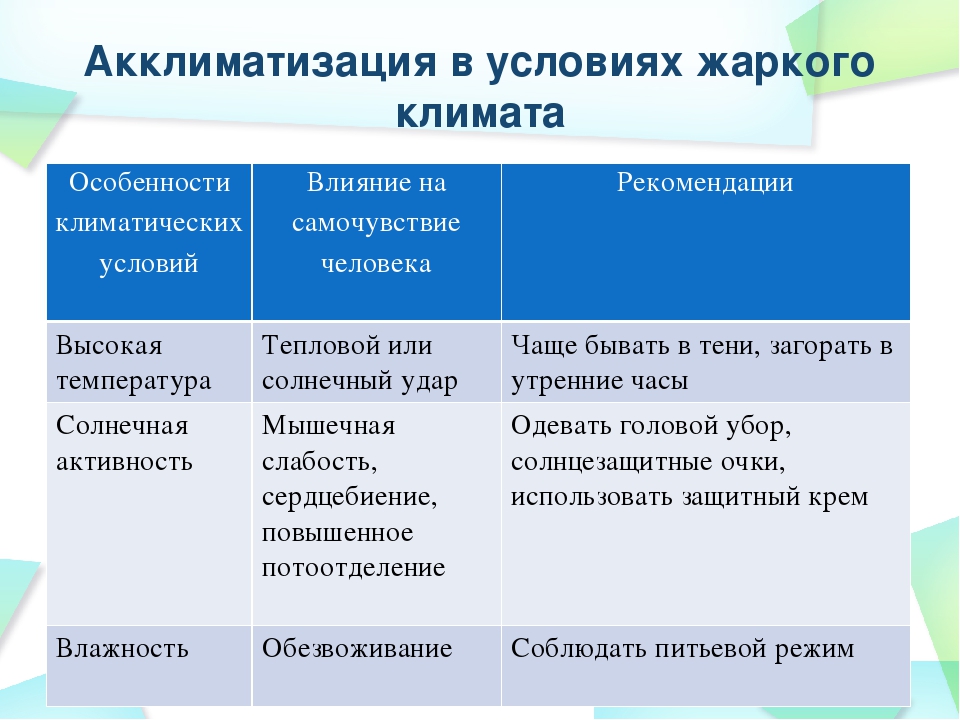
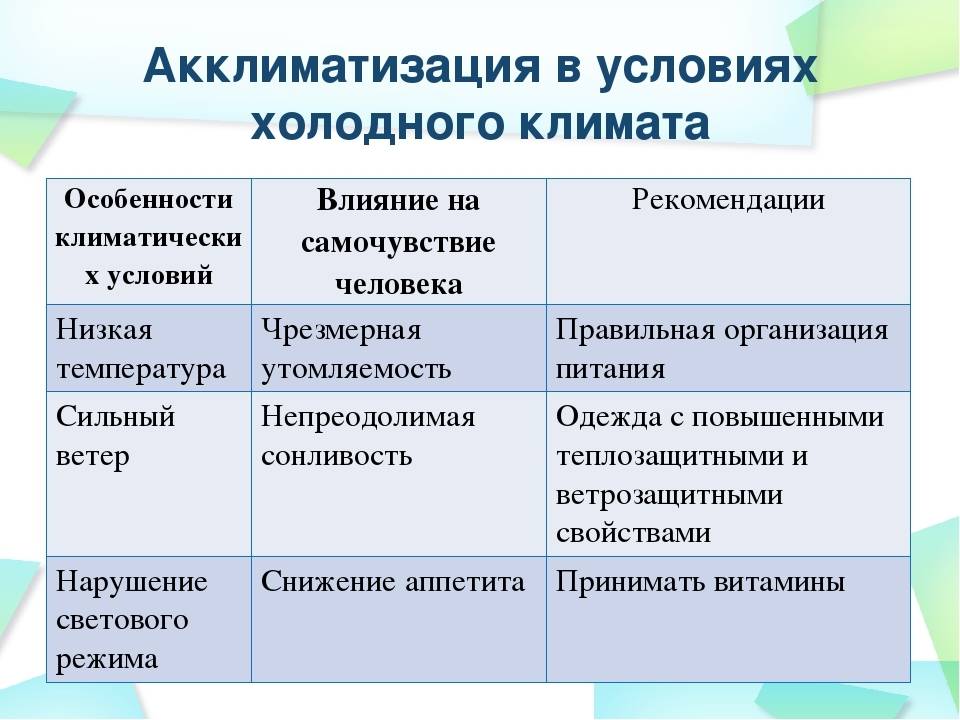
Как правило, пребывание в горах на высоте до 2000 метров переносится легко. Курортные поселки зачастую расположены на гораздо меньших высотах: к примеру, Боржоми (Грузия) – на высоте 850 метров над уровнем моря, Гаштайн (Австрия) – на высоте 830-1000 метров.
Высоко в горах находятся только трассы для катания: в регионе Шладминг-Дахштайн (Австрия) для спуска нужно подняться на высоту 2700 метров.
Рациональное питание может способствовать профилактике диареи
Старайтесь избегать употребления в пищу большого количества молочных продуктов, жирной и острой пищи, больших объемов клетчатки, сладких блюд. Желательно разнообразить меню и при этом стараться не переедать и вести активный образ жизни, больше двигаться, не залеживаясь часами на пляже.
Важный комментарий: в случае возникновения недомогания во время путешествия не следует усердствовать с самолечением, не забывайте своевременно обращаться ко врачу!
* – Феклисова Л.В. Применение лактозосодержащих пробиотиков: оценка многолетнего использования Аципола в педиатрической практике. Педиатрия №2, 2007 г. Приложение Consilium Medicum.
Этапы адаптации ребенка
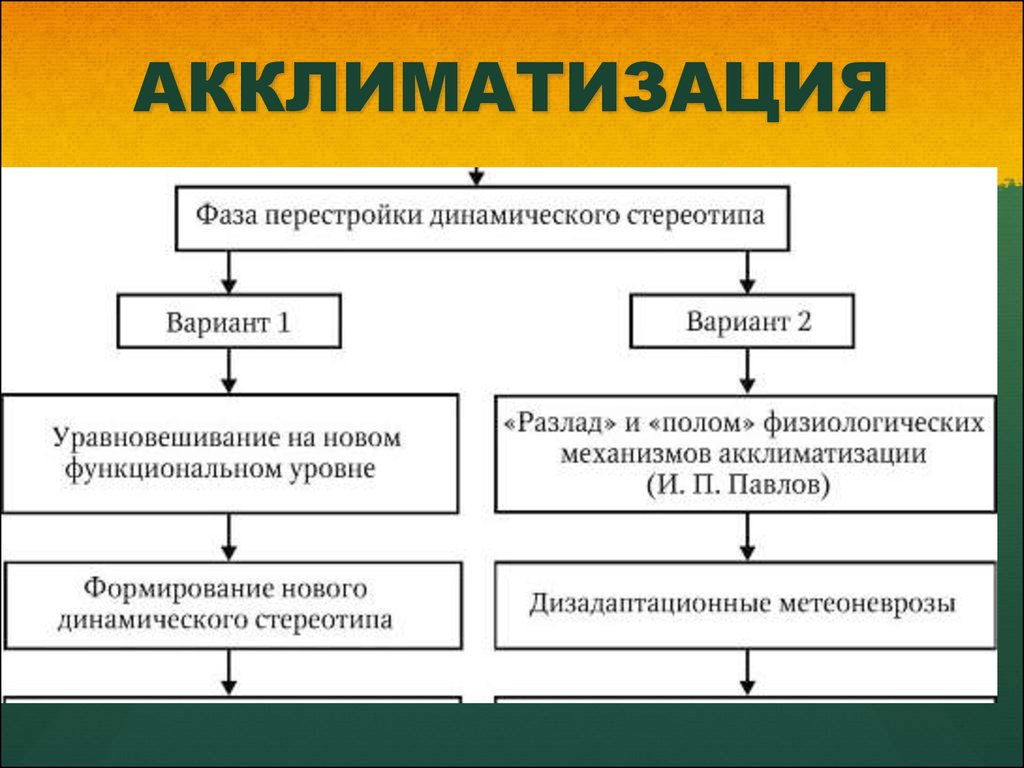
Акклиматизация у детей любого возраста проходит в несколько этапов. При этом следует учитывать, что чем дальше от дома родители увезли ребенка, чем сильнее местный климат и часовой пояс отличается от привычного малышу, тем более сложным и длительным будет адаптационный период.

ЧИТАЕМ ТАКЖЕ: что взять с собой при поездке на море с ребенком?
Специалисты выделяют четыре этапа адаптации:
- Начальный. Приходится на первые сутки пребывания на море. Обычно никаких тревожных симптомов в этот период не наблюдается, хотя ухудшение состояния может наступить ближе к вечеру или ночью.
- Обострение. Самая опасная стадия, которая занимает до 4 дней. У ребенка может резко повыситься температура, начаться понос, тошнота, рвота. Нередко у детей болит голова, они жалуются на общую слабость и плохое самочувствие.
- Улучшение. Примерно на пятый день путешествия состояние малыша нормализуется, появляется аппетит и хорошее настроение.
- Заключительный. Перестройка организма завершается. С этого момента ребенок не испытывает дискомфорта от пребывания в новых условиях.
С ребенком на дачу
Хорошо, когда на даче есть полный комплект удобств городской квартиры, но далеко не все могут этим похвастаться. Поэтому, чтобы ваш отдых не был испорчен бытовыми нюансами, продумайте заранее, как вы будете купать, кормить малыша и заботиться о здоровье его кожи.

Туалет. С этим у маленьких путешественников дела обстоят даже проще, чем у взрослых: одноразовый подгузник плюс влажные салфетки или персональный горшок — и малыш еще долго не заметит неудобств, связанных с туалетом на улице;
Купание. С купанием все немного сложнее, но и эта проблема вполне решаема. Если в доме нет горячей воды, то вам пригодятся детская ванночка и кастрюли для подогрева. При правильном подходе купание на даче будет таким же приятным, как и в условиях городской квартиры;
Защита от укусов насекомых. На даче ребенок обязательно встретится с огромным количеством насекомых, некоторые из них могут доставить неприятности нежной чувствительной коже малыша
Очень важно заранее купить детские репелленты, которые не содержат токсических веществ и не спровоцируют аллергическую реакцию. Лучше, если они будут в виде спрея: так их легче нанести на кожу и одежду ребенка
Но если все же вы обнаружили укус на теле малыша, то антигистаминный крем поможет избавить его от зуда и жжения.
- Теплые вещи. Даже если вы уезжаете на дачу в середине лета, когда на улице невыносимый зной, теплые вещи взять все же стоит. В средней полосе России, даже в самую жару, вечера часто бывают прохладными, да и от резкой смены погоды никто не застрахован;
- Закаливание. Купание в открытом водоеме (речка, озеро) — один из наилучших способов закаливания ребенка летом. Самым маленьким детям достаточно помочить ножки в прохладной речной воде, дать пошлепать по ней руками. Малыши постарше могут бегать на берегу и даже окунаться в реку или озеро в жаркую погоду. После 3 лет можно начинать обучать ребенка плаванию, а время нахождения в открытом водоеме уже значительно увеличивается — до 10 – 15 минут за один заход в воду.
Для часто болеющих детей отдых на даче иногда даже полезнее недолгой поездки на море. Если совмещать закаливание с активными играми на воздухе, то можно укрепить здоровье малыша и хорошо отдохнуть всей семьей.
Главные признаки и симптомы
Возможно, во время путешествий вы замечали признаки акклиматизации у себя. Дети испытывают нечто подобное. Но список симптомов у них шире, чем у взрослых:
- головокружение;
- озноб;
- повышенное или пониженное давление;
- повышенная температура тела;
- насморк, кашель;
- рвота, диарея.
Симптомы могут быть выражены ярко или слабо, а могут и отсутствовать вовсе. Но есть несколько признаков, по которым можно понять, что ребенок находится в процессе адаптации. Почему об этом нужно помнить, мы расскажем чуть позже.
Чадо становится вялым, апатичным или наоборот тревожным, капризным, плаксивым без повода. Еще один признак – потеря аппетита. Ребенок отказывается от еды, или ест меньше обычного, или выбирает какое-то одно блюдо.
Коварство акклиматизации заключается в том, что она может привести к обострению хронических болезней. Поэтому в дорожную аптечку положите лекарства от недугов, которые перешли в хроническую форму.
Как облегчить период?
Облегчить ребенку период акклиматизации поможет обычная питьевая вода. Возьмите с собой из дома несколько бутылок, ведь состав «домашней» воды привычен малышу. А когда запас закончится, поите ребенка не «курортной» водой, а бутилированной очищенной из магазина.
Не пичкайте ребенка местной пищей. Если он не хочет что-то есть, не настаивайте. Детям до года не нужно в период акклиматизации вводить прикорм и новые продукты.
Не стоит отводить малыша к морю в первые сутки после приезда на курорт. Ему нужно дать время подышать новым воздухом, привыкнуть к солнцу.
Не нарушайте заведенный уклад жизни, пусть малыш ест, спит и гуляет в то же самое время, в какое он делает это дома.
Акклиматизация у детей на море: симптомы
Акклиматизация – это не что иное, как приспособление организма человека к новым условиям окружающей среды. У взрослых и детей старшего возраста проходит спокойнее или не проявляется вообще. Детишки нежного возраста и груднички больше подвержены проявлению симптомов акклиматизации.
Очень часто родители путают признаки акклиматизации с обычными простудными заболеваниями, поэтому обратимся к такому рассмотрим подробнее вопрос об акклиматизация у детей на море и какие симптомы она имеет.
Итак, у разных детишек, в зависимости от возраста и уровня здоровья симптомы могут проявляться по-разному. Однако существуют и общие черты. Так акклиматизация проявляется не постепенно как простуда, а резко, примерно на второй день пребывания на море. В большинстве случаев она сопровождается высокой температурой, ребенок становится вялым, раздражительным, отказывается от еды, плохо спит. Если температура не очень высокая (до 38,5оС), жаропонижающее давать не нужно. В противном случае помогут нурофен или эффералган.
Часто акклиматизация сопровождается различными расстройствами желудка (запор, понос, рвота). Данные симптомы проявляются из-за потребления другой воды и продуктов. В таком случае лучше лечить препаратами, восстанавливающими микрофлору кишечника.
Реже симптомы акклиматизации проявляются в виде кашля и насморка. Больное горло лучше лечить гомеопатическими средствами и обычным полосканием. Различные спреи для этого не подходят, их действие слишком жесткое. Справиться с насморком поможет морская вода или подходящие назальные капли.
Профилактика
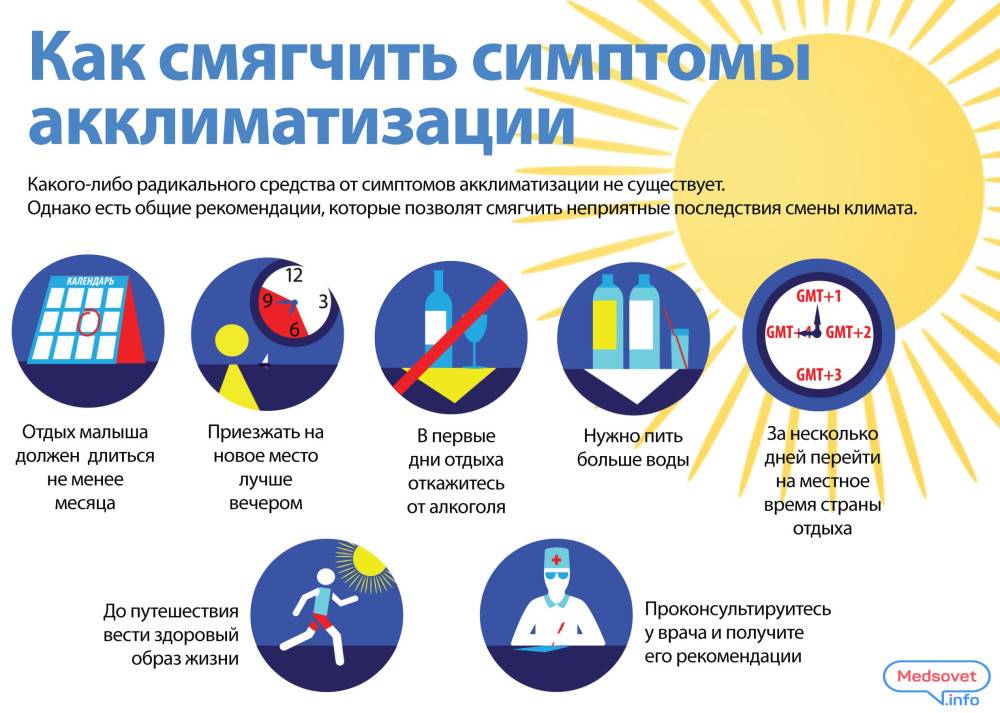
Симптомы акклиматизации проходят, а вот испорченное впечатление от отдыха остается в памяти навсегда. Чтобы легче перенести адаптацию или вовсе избежать ее, необходимо подготовиться.
Как выбрать место и время для отдыха
Доктор Комаровский и другие педиатры считают, что оптимальный возраст для поездки на море – 5–6 лет. Причем нужно начинать не с заграницы, а с отечественных курортов. В пределах страны акклиматизация более мягкая.
Условия, которые помогут свести негативные проявления акклиматизации к минимуму:
- в жаркие страны с детьми лучше ехать летом, а не зимой, чтобы не было перепада температур от -30 до +30;
- планировать отдых минимум на 2–3 недели;
- выбирать место с разницей во времени не более трех часов;
- отдавать предпочтение наземному транспорту, а не воздушному (при перелете на самолете смена климата резкая, поэтому более ощутимая).
Как подготовиться к поездке
Чтобы избежать акклиматизации у ребенка на море, нужна подготовка:
- за несколько дней до отъезда начать менять режим;
- уменьшить физические и психоэмоциональные нагрузки;
- больше времени проводить на свежем воздухе, на солнце;
- увеличить содержание фруктов и овощей в рационе;
- взять с собой в поездку еду, чтобы ее хватило на первые несколько дней пребывания на курорте.
Для укрепления иммунитета можно пропить витамины.
Как вести себя на море
Рекомендации:
- Первый день нужно посвятить отдыху. Необходимо дать ребенку выспаться, сохранить режим, максимально близкий к привычному.
- Нельзя отправляться на экскурсию, нужно минимизировать активные игры, купание.
- Первые дни нужно беречь малыша от прямых солнечных лучей, пользоваться солнцезащитным кремом. Это позволит немного обмануть организм.
- Не желательно сразу переходить на местную пищу, лучше есть запасы, привезенные с собой. Обязательно дробно поить и не перекармливать ребенка.
Придерживаясь этих рекомендаций, можно облегчить адаптацию.
Продолжительность акклиматизации
Сколько длится акклиматизация у детей на море? Это зависит от трех факторов:
- как далеко ребенка увезли от дома;
- сколько лет малышу;
- состояние здоровья.
Если у школьников этот процесс может благополучно завершиться через 2-3 дня (реже – через неделю), то у малышей адаптация может затянуться на пару недель. Чтобы приблизительно знать, чего ожидать от перелёта, можно воспользоваться формулой: один часовой пояс равен одному дополнительному дню адаптации. То есть, если ребенок пересек 2 часовых пояса, то привыкать к новым условиям он будет: 7 +2 = 9 дней.
На заметку!Если вы уже бывали с ребенком на каком-либо курорте, то повторная акклиматизация пройдет намного легче.
Подготовка малыша к поездке на море
Итак, чтобы предотвратить, или изначально облегчить акклиматизацию вашего ребенка необходимо провести ряд простых, но очень важных мероприятий:
- Первое, с чего нужно начать – это заблаговременное привитие ребенка. Особенно это касается тех, кто собирается ехать за границу. Все необходимые прививки должны быть сделаны вовремя и желательно за месяц до предполагаемого отъезда.
- Планируйте поездку на продолжительное время, не менее двух –трех недель.
- Иммунитет. Еще одним хорошим способом облегчить нежелательные симптомы, является повышение иммунитета. Рекомендуется пройти под наблюдением иммунолога курс лечения с использованием специализированных медикаментов. Если вы закаливаете своего малыша – это еще лучше. В таком случае курс иммунизации не потребуется.
- Режим дня. Большое значение имеет соблюдение суточного режима. Если вы намерены его изменить во время отпуска – начинайте делать это заранее, недели за две до поездки. Ребенку должно быть комфортно и привычно везде. Не стоит его травмировать резкой сменой режима.
- Место отдыха выбирайте максимально приближенное к привычным условиям. Не стоит менять часовой пояс.
- Время отпуска планируйте в летние месяцы. Хуже чем прыгать из зимы в лето для ребенка не придумаешь.
- В качестве транспорта лучше выбрать наземные виды передвижения. Поездка получится дольше, в результате чего смена климата будет проходить плавне.
- Питание. Как и распорядок дня не стоит менять продукты питания. Старайтесь брать с собой и покупать на отдыхе привычные продукты, которые малыш будет гарантированно есть. Воду также надо брать с собой или покупать очищенную. Ни в коем случае не пить из под крана.
Особенности и симптомы акклиматизации у детей
Акклиматизация у детей на море и после моря, особенно в возрасте до трех лет, проходит сложнее и дольше, чем у взрослых. Объясняется это тем, что организм малыша еще только адаптируется к условиям жизни и остро воспринимает любые перемены. Давайте рассмотрим признаки акклиматизации у детей на море. И узнаем, что делать, чтобы облегчить состояние ребёнка.
Первые симптомы проявляются уже на второй день, среди признаков выделяют следующее:
- Повышенная температура;
- Кашель и першение в горле;
- Насморк и заложенность носа;
- Нарушение сна;
- Общее недомогание;
- Рвота и тошнота;
- Диарея и расстройство стула;
- Понижение иммунитета;
- Головная боль;
- Озноб;
- Боли в животике, усиленные колики и метеоризм;
- Раздражительность и капризность либо, наоборот, вялость и упадок сил.
Основные признаки и симптомы акклиматизаци на море
Акклиматизация у детей на море чаще всего проявляется на вторые сутки после прибытия к месту отдыха. В зависимости от индивидуальных особенностей и возраста ребенка, ее проявления могут отличаться. Одни малыши становятся беспокойными, капризными, часто плачут, другие, напротив, теряют интерес ко всему вокруг, выглядят вялыми и апатичными.
Основные симптомы акклиматизации малыша очень схожи с клинической картиной простудного заболевания. Родители часто предполагают, что ребенка продуло в пути или он подхватил инфекцию в аэропорту, поэтому подходят к лечению неверно.
Признаки акклиматизации, которые часто проявляются у детей:
- малыш становится раздражительным и плаксивым;
- появляются расстройства пищеварения (тошнота, понос);
- нарушается режим сна;
- снижается аппетит;
- ребенок кашляет (рекомендуем прочитать: когда ребенок ложится спать, он начинает кашлять – что предпринять?);
- возникает насморк, заложенность носа;
- повышается температура тела.
Клиника
Острая форма горной болезни возникает при быстром перемещении (в течение нескольких часов) неакклиматизированных людей в высокогорье, обычно на высоту более 3500 м. Клинические симптомы ее развиваются стремительно. При подострой форме горной болезни они развиваются не так быстро и сохраняются дольше (до 10 дней). Клинические проявления обеих форм горной болезни в общем совпадают.
Острая горная болезнь
Легкая степень
Симптомы горной болезни легкой степени появляются в течение 6—12 часов (а иногда и раньше) после подъема на новую высоту. На большей высоте ее симптомы обнаруживаются раньше. У многих они проявляются вначале в ухудшении самочувствия, некоторой вялости. Первое время новичок ощущает в горах недомогание, учащенное сердцебиение, легкое головокружение, небольшую одышку при физических нагрузках, сонливость и вместе с тем плохо засыпает. Через 3—4 дня эти явления, если не подниматься выше, как правило, исчезают. Четких объективных клинико- неврологических симптомов этой формы горной болезни не существует.
Все вышеперечисленные симптомы не являются специфическими и могут быть следствием многих других заболеваний. Тем не менее считается правильным предполагать острую горную болезнь, если у неаккли- матизированного человека, поднявшегося на высоту более 2500 м, начинает болеть голова и появляется еще хотя бы один из вышеперечисленных симптомов. Если вышеописанные симптомы появляются после 36 часов хорошего состояния, то надо исключить наличие другого заболевания.
Средняя степень
На высотах 2500—3500 м у некоторых людей могут наблюдаться признаки эйфории: приподнятое настроение, излишняя жестикуляция и говорливость, ускоренный темп речи, беспричинное веселье и смех, беззаботное, легковесное отношение к окружающей среде. В дальнейшем эйфорическое состояние сменяется упадком настроения, апатией, меланхоличностью, притупляется интерес к окружающему.
На высотах 4000—5000 м ухудшается самочувствие. Развивается умеренная и даже сильная головная боль. Сон становится беспокойным, тревожным, с неприятными сновидениями, некоторые засыпают с трудом и часто просыпаются от чувства удушья (периодическое дыхание). При физических усилиях сразу учащаются дыхание и сердцебиение, появляется головокружение. Аппетит понижается, возникает тошнота, которая бывает интенсивной и может перейти в рвоту. Изменяется вкус: хочется преимущественно кислой, острой или соленой пищи (что отчасти объясняется обезвоживанием и нарушением водно-солевого баланса). Сухость в горле вызывает жажду. Возможны кровотечения из носа.
Тяжелая степень
На высотах 5000—7000 м и выше самочувствие редко бывает хорошим, чаще оно неудовлетворительное. Ощущаются общая слабость, усталость, тяжесть во всем теле. Не прекращается умеренная, а подчас и сильная боль в висках, лобной, затылочной части головы. При резких движениях и наклонах или после работы возникает головокружение. Человек засыпает с большим трудом, часто пробуждается, некоторые мучаются от бессонницы. Заболевший горной болезнью не способен длительно выполнять физическую нагрузку из-за одышки («дыхание загнанной собаки») и сердцебиения, работоспособность падает. Например, на высоте 8000 м остается 15—16 % работоспособности от таковой на высоте уровня моря .
Сухость в горле нарастает, все время хочется пить. Язык обложен. Многих беспокоит сухой кашель. Аппетит, как правило, понижен или отсутствует. Число случаев тошноты и рвоты при приеме пищи увеличивается. Часто отмечаются боли в области живота и желудочно- кишечные расстройства, вздутие живота. Ритм дыхания во время ночного сна нарушается (дыхание Чейна — Стокса). Кожные покровы лица, особенно губ, приобретают бледный, чаще синюшный оттенок в результате недостаточного насыщения кислородом артериальной крови, которая теряет свой алый цвет. Температура повышается на 1—2 °C, возникает озноб. Учащаются случаи кровотечений из носа, рта, легких (кровохарканье), иногда желудочные.
При определенных условиях, начиная с 4000 м, могут возникнуть опасные формы горной болезни, обусловленные срывом адаптационных механизмов и развитием более серьезных патологий: отека легких и отека головного мозга.
Как облегчить этот период?
- Облегчить период акклиматизации ребенку поможет что-то из привычной для него среды. И если взять с собой на жаркие пляжи Красного моря воздух родного Новосибирска не представляется возможным, то захватить бутылку питьевой воды из северных широт нетрудно. Именно она поможет организму крохи легче адаптироваться к новой пище и воде.
- Если планируется поездка в регион или страну с иным часовым поясом, лучше заранее помочь малышу привыкнуть к новому времени. Для этого за месяц до отъезда нужно начать корректировать детский график сна и пробуждения, смещая его каждый день на 15 минут в нужную сторону.
- Режим дня ребенка на отдыхе нужно максимально приблизить к привычному для него домашнему режиму, кормление, прогулки, игры и сон должны быть примерно в одно и то же время.
- Для переживающего акклиматизацию малыша крайне важен питьевой режим. Он должен выпивать столько, чтобы его из организма быстрее выводились токсины. Чтобы определить индивидуальную норму жидкости надо вес малыша умножить на три. Полученная цифра и будет являться необходимым минимумом. Не стоит экспериментировать с водой из-под крана или естественных природных источников той местности, куда вы приехали. Лучше будет купить ребенку для питья негазированную питьевую бутилированную воду в магазине.
- Как бы ни был велик соблазн сразу по приезде рвануть на пляж, не стоит этого делать в первые сутки. Обычные прогулки вдали от моря в новой местности помогут малышу легче принять морской воздух и плавнее перейти к водным процедурам.




Лечение
Физиологический диастаз, развивающийся у новорожденных и рожениц, не требует лечения. При ведении оптимальных силовых нагрузок, поддержания правильного рациона питания и легких гимнастик, расположение мышц и белой линии живота приходит в норму, восстанавливается. Доктора наблюдают за состоянием в течение 12 месяцев. В случае если патология не изменяется, доктор может прийти к хирургическому методу.
На приеме доктора дают рекомендации, направленные на восстановление активного образа жизни, назначают легкую гимнастику с исключением напряжения пресса, ношение бандажа, плавание, диету для снижения веса. В случае растяжения белой линии, нельзя укреплять пресс, в противном случае образуются грыжи, которые усугубляют состояние больного. Запрещается выполнять гимнастические упражнения в позе колено -локтевого положения. Аналогичные нагрузки можно проводить при условии восстановления структуры мышц живота. При растяжении мышц живот около 2,5 до 5 см, достаточно укрепить пресс. Курс тренировок определяет только врач, в противном случае состояние ухудшится и осложнится проявлением грыж межбрюшиного пространства.
Только в редких случаях показана операция, сопровождающаяся ушиванием мышц с использованием протезов, сетки, а также удалением лишней ткани растянутой кожи. Как убрать диастаз мышц, если была поставлена первая стадия?
Ответ: необходимо устранить предрасполагающие факторы, от которых прямо влияет расположение мышц живота, соблюдать рекомендации хирурга, восстановить правильное питание, что позволит вернуть мышечным волокнам прежнюю гибкость, эластичность. Для чего необходимо исключить жирную, соленую, копченую жареную еду. Перейти на ведение здорового образа жизни. Вот как определить диастаз просто и легко, с использованием элементарного метода, можно увидеть неправильное расположение мышц живота.
Хирургический подход к лечению может проводиться несколькими методами:
Лапараскопия. Процедура носит характер, реализуемый в виде точечных проколов на стенке живота. Современный метод подразумевает проведение хирургических манипуляций с использованием мини видеокамер, и автоматизированных систем, через которые происходит контроль выполнения операции. Искусное иссечение белой линии от пред брюшинной жировой ткани, с последующим соединением, укреплением – профессиональная методика, используемая в современных клиниках. После лечения есть возможность повысить прочность мышц задней стенки живота посредством фиксирования сетчатого импланта. Данный вид операционного вмешательства используется при наличии грыж. В настоящем случае не представляет возможным убрать жировую ткань, разросшуюся вдоль прямых мышц.
Второй способ, осуществляется по аналогии первого, но отличается косвенными деталями. Над пупком делается небольшой срез. Под контролем видеокамеры осуществляется короткая, аккуратная манипуляция. По завершению процедуры брюшная стенка укрепляется сетчатым имплантом.
Чем лечить аденовирусную инфекцию у детей и профилактические рекомендации
Вылечить инфекцию можно, но не всегда понятно, какие действия или лекарства необходимо применять. После диагностики и определения симптомов аденовирусной инфекции у детей, вероятней всего, будет назначено лечение в домашних условиях. Госпитализация возможна, но только в самых серьезных случаях тяжелой формы заболевания.
Чудо лекарства, которое моментально избавит организм от аденовируса не существует, используется симптоматическое лечение и общие терапевтические мероприятия.
Рекомендации по лечению аденовирусной инфекции у детей, включают в себя5:
- Обильное питье;
- Соблюдение постельного или полупостельного режима (зависит от тяжести протекания заболевания);
- Лечебную диету с полным исключением раздражающих слизистую оболочку ротоглотки продуктов, включая острые, жареные и пряные блюда;
- Поддержание комфортной температуры и влажности воздуха;
- Проветривание помещения, где находится ребенок;
- Соблюдение всех гигиенических норм.
Лекарства для симптоматического лечения доступны в большинстве аптек, но должны выписываться только лечащим врачом-педиатром. К таким лекарствам относят:
- Жаропонижающие средства, применяемые при скачках температуры выше 38,5° С;
- Растворы морской воды или физраствор для промывания носа, при заложенности и выделениях;
- Полоскание горла специальными растворами;
- Витаминные комплексы.
В качестве профилактических мероприятий (до начала заболевания) используют:
- Закаливание;
- Полноценное и здоровое питание, ограничение посещений общественных мест и скопления людей во время обострения заболеваний;
- Обязательно мытье рук, соблюдение всех правил личной гигиены;
- Активность ребенка и физическая нагрузка;
- Поддержание здорового веса ребенка;
- Прогулки на свежем воздухе;
- Проветривание помещений и поддержание высокой влажности, особенно в сезон отопления.
Профилактика важна, но если ребенка поразила аденовирусная инфекция, то от закаливания стоит сразу отказаться, так как возможны неприятные последствия. При развитии бактериального осложнения могут потребоваться антибиотики, но без согласования с врачом их прием крайне нежелателен. Основная проблема лечения заключается в том, что аденовирус уже попал в организм, иммунитет пытается его победить, а в этот момент через входные ворота могут проникнуть другие вирусы и бактерии. На помощь приходят специальные медикаментозные препараты.
Одним из таких препаратов является ИРС – назальный спрей, стимулирующий местный иммунитет и помогающий бороться с причиной заболевания. Защита сводится к активации иммунной системы за счет бактериальных лизатов, включенных в состав препарата6,7.
Симптомы гриппа у детей
Первые проявления гриппа нередко путают с дебютом других респираторных инфекций. Симптомы, выраженность проявлений зависят от степени тяжести болезни, возраста и состояния иммунитета ребенка.
Первые признаки болезни
Инкубационный период составляет от нескольких часов до 3 суток. В отличие от большинства вирусных заболеваний, грипп дебютирует остро: родители или сам ребенок четко называют тот момент, когда произошло ухудшение. На передний план выходит лихорадка и клиника интоксикации.
Педиатры перечисляют первые симптомы гриппа:
- резкое повышение температуры;
- ребенок мерзнет, жалуется на озноб;
- пациент отказывается от пищи.
Кроме того, быстро меняется психическое состояние ребенка: родители могут заметить вялость, апатию или наоборот – раздражение, повышенную возбудимость.
Эти признаки отличают грипп от дебюта других ОРВИ, при которых сначала появляются боли в горле, отек, заложенность и выделения из носа. И лишь потом поднимается температура до 38-38,5 ℃, а интоксикация выражена в меньшей степени.
Течение болезни
При детском гриппе ситуация с высокой температурой чаще развивается так же, как у взрослых пациентов: уже в течение нескольких часов столбик термометра уже подходит к отметке 39-40 ℃. Предупреждая о такой особенности болезни, педиатры замечают, что чаще все-таки встречаются легкая и среднетяжелая формы, при которых лихорадка достигает 37,5-39,5 ℃.
Грипп вызывает сильную интоксикацию, которая тяжело переносится маленькими пациентами. Она связана с циркуляцией в крови фрагментов вируса и разрушенных клеток хозяина. К характерным симптомам гриппа относятся:
- лихорадка до 3-4 дней;
- кожа влажная, потоотделение повышено;
- выраженные суставные, мышечные боли;
- сильные головные боли;
- ощущение «песка» в глазах, светобоязнь;
- одутловатое, покрасневшее лицо;
- припухание нижних век (за счет конъюнктивита);
- заложенность носа;
- тошнота, рвота, жидкий стул;
- вялость, отказ от пищи;
- сухой кашель.
При тяжелой форме гриппа температура тела превышает 400С. Ребенок тяжело переносит это состояние, возможны эпизоды помрачения сознания, галлюцинации, фебрильные судороги.
Но даже при легком и среднетяжелом течении лихорадка остается до 3-4 дней даже на фоне приема жаропонижающих средств. Затем температура «отступает». Однако насморк, кашель могут сохраняться до 7-10 дней. Новый виток лихорадки на 4-5 сутки болезни после эпизода временного улучшения или на фоне стабильно тяжелого состояния может говорить о развитии бактериальной пневмонии.
Перенесенный грипп гарантирует формирование иммунитета от определенного штамма вируса. Если ребенок заболел повторно, скорее всего, причиной будет другой возбудитель – парагрипп, РС-вирус, аденовирус.
Грипп у детей раннего возраста
Говоря о малышах до 3 лет, педиатры отмечают, что возрастные особенности иммунитета накладывают отпечаток на развитие болезни. Неяркая, нетипичная клиника может стать причиной того, что родители оценят заболевание как банальное ОРВИ и пропустят развитие осложнений. Для гриппа у детей младшего возраста характерно:
- постепенное начало, менее выраженные симптомы;
- лихорадка до 37,7-38 ℃;
- незначительное покашливание, чихание;
- бледность кожи с «мраморным» рисунком сосудов;
- часто – тошнота и рвота.
На фоне такой неяркой клиники родители могут пропустить возникновение фебрильных судорог, присоединение бактериальных осложнений. Даже легкое течение болезни требует лечение гриппа у детей до 3 лет только под контролем педиатра. Лучше относиться к любой респираторной инфекции, как к очень заразной и опасной для ребенка, чем пускать ситуацию «на самотек», рискуя его здоровьем.